










Preview text:
lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
3.1. CHẨN ĐOÁN HÌNH ẢNH HỆ TIM - MẠCH
Mục tiêu học tập 1.
Trình bày được vai trò, vị trí của các phương pháp CĐHA đối với tim và mạch máu lớn. 2.
Ghi nhớ các mốc giải phẫu của bóng tim, các đường kính hữu dụng của tim
trên phim X quang và siêu âm. 3.
Chẩn đoán được các hình ảnh của các buồng tim to và các biểu hiện mạch
máu phổi trong bệnh tim trên phim X quang tim - phổi. 4.
Trình bày được đặc điểm hình ảnh học của một số bệnh tim và bệnh do dị tật
tim bẩm sinh thường gặp.
PHẦN 1. GIẢI PHẪU HÌNH ẢNH HỌC HỆ TIM MẠCH 1. X quang tim mạch
1.1. Kỹ thuật
Đối với các kỹ thuật chụp quy ước, vị trí của tim càng sát phim càng tốt.
Chụp tim khoảng cách tiêu điểm - phim > 1,5m (télécoeur).
Muốn xem các cung tim phía sau phải cho bệnh nhân uống baryt vào thực quản.
Chụp phim trong khi bệnh nhân hít vào.
Chụp những buồng tim với 4 tư thế kinh điển
Chụp buồng tim và mạch máu chọn lọc phải làm kỹ thuật thông tim.
Các kỹ thuật khám SA, CLVT, CHT và mạch máu.
1.2. Bốn tư thế kinh điển và giải phẫu X quang
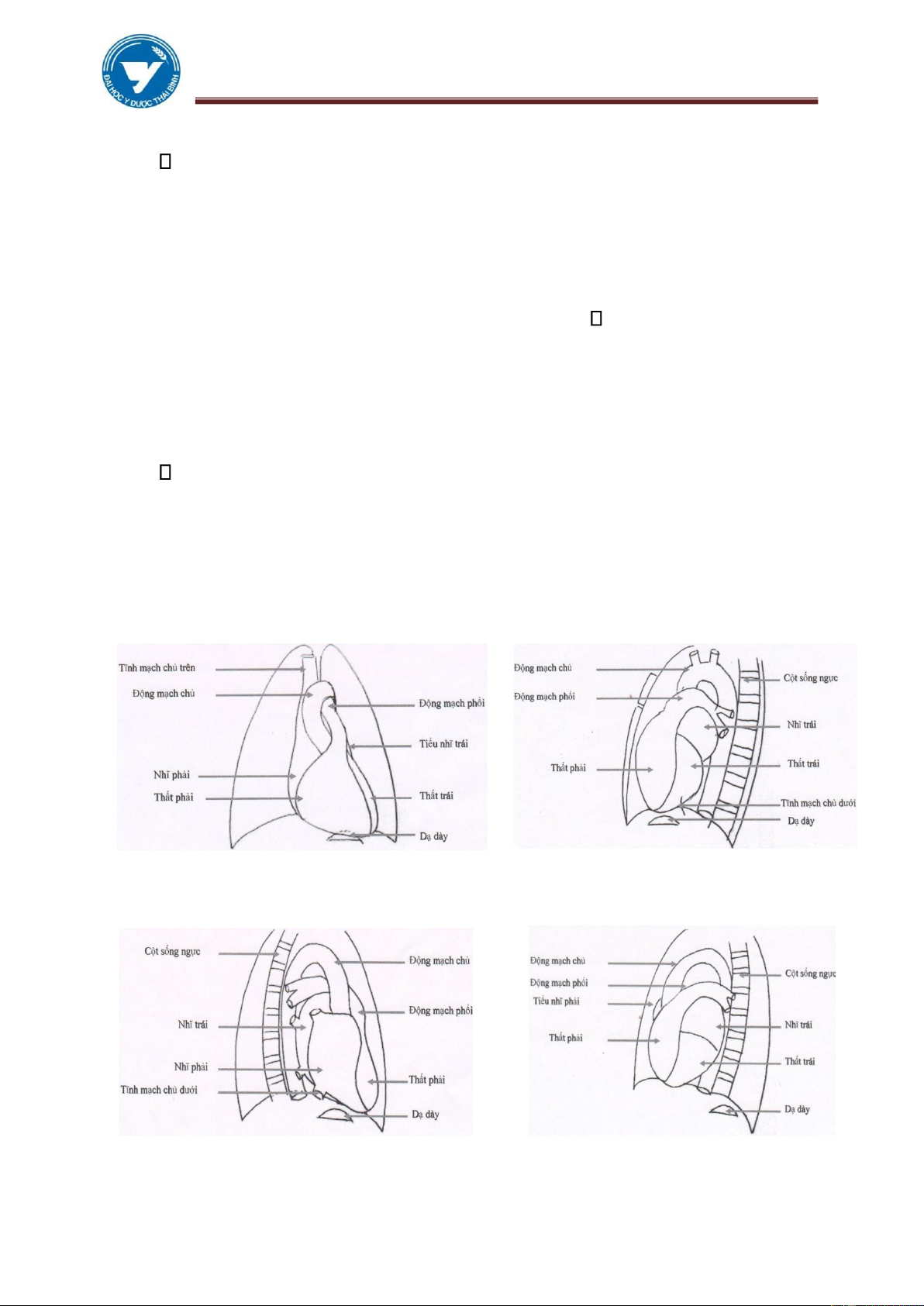
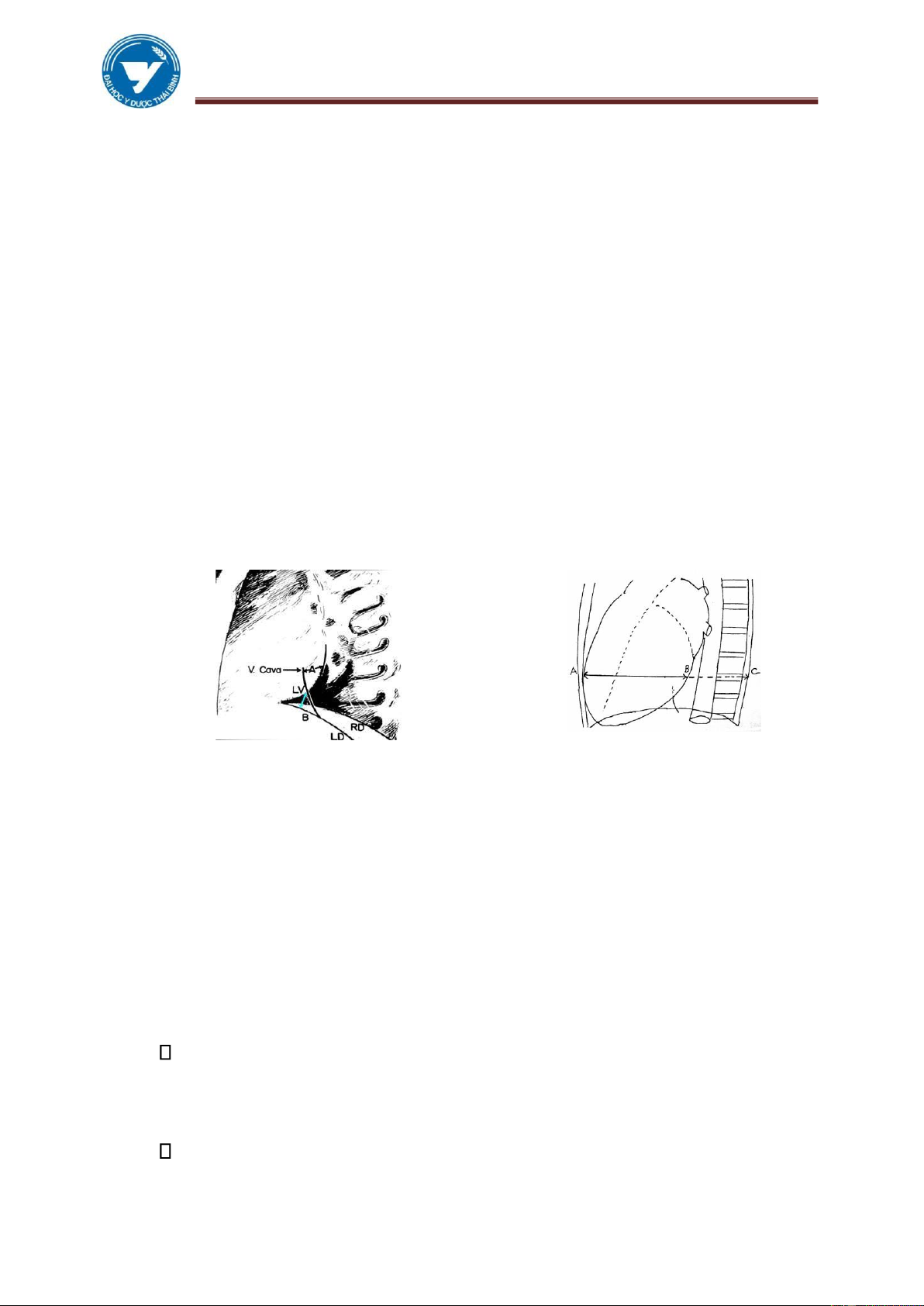
1.2.1. Tư thế thẳng: Các buồng tim chồng lên nhau tạo nên những bờ (phải, trái).
Trên mỗi bờ có các cung. Bờ phải:
✓ Cung trên: Tĩnh mạch chủ trên, đoạn lên quai ĐMC ở người già. ✓
Cung dưới: Tâm nhĩ phải. lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT) Bờ trái : ✓ Cung trên: Quai ĐMC.
✓ Cung giữa: Động mạch phổi.
✓ Cung dưới: Tâm thất trái.
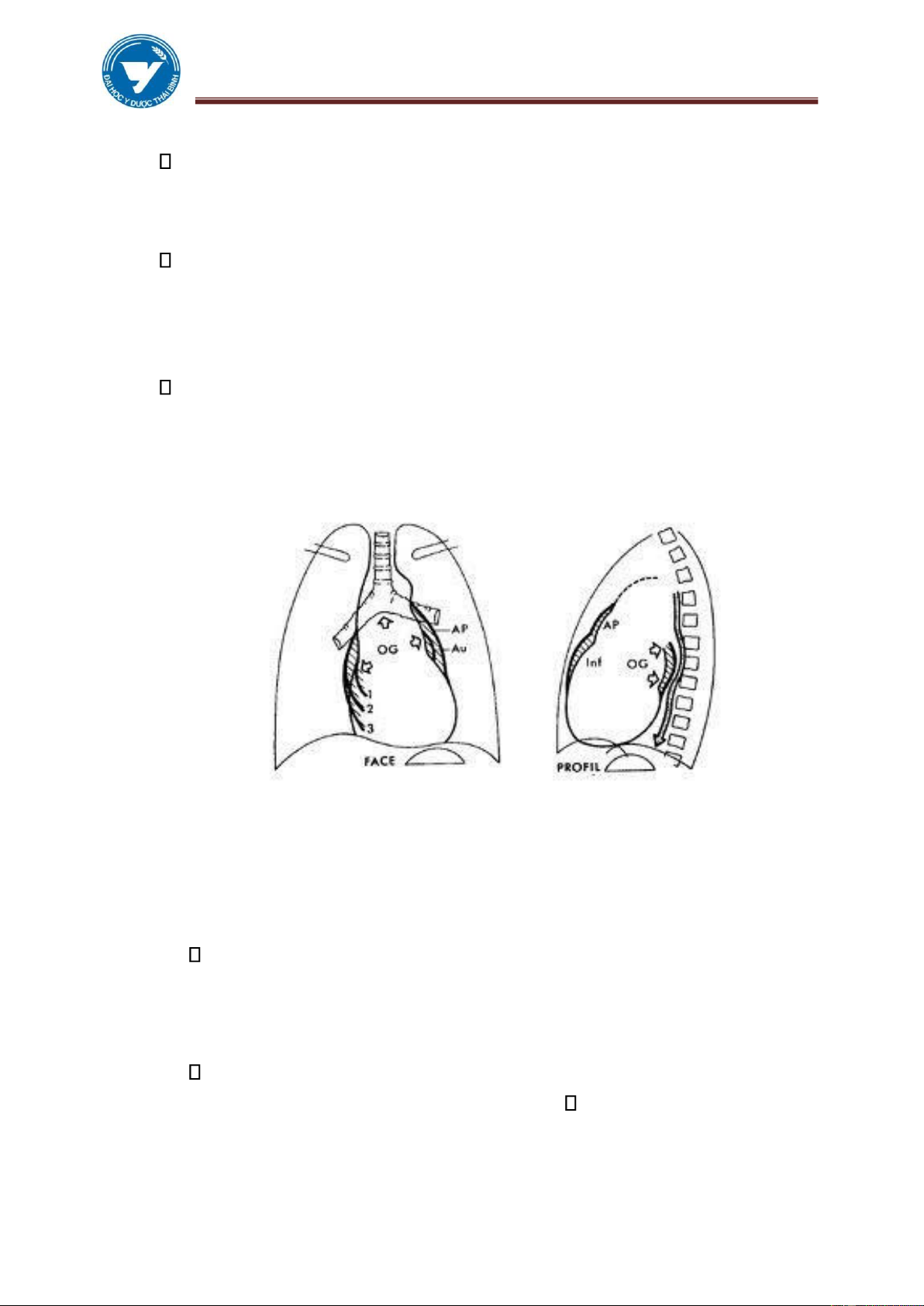
1.2.2. Tư thế nghiêng: chủ yếu để xem bờ trước, sau Bờ trước: ✓ Cung trên: Quai ĐMC.
✓ Cung dưới: Tâm thất phải. Bờ sau:
✓ Tâm nhĩ trái 1/3 trên.
✓ Tâm thất trái 2/3 dưới. ✓ Cửa sổ chủ phổi.
1.2.3. Tư thế chếch trước phải: xem 4 buồng tim.
1.2.4. Tư thế chếch trước trái: xem quai động mạch chủ, cửa sổ chủ phổi.
Hình 3.1: Các bờ và các cung tim tư thế
Hình 3.2: Các bờ và các cung tim tư thế thẳng nghiêng trái
Hình 3.3: Các bờ và các cung tim tư thế
Hình 3.4: Các bờ và các cung tim tư thế lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
chếch trước phải chếch trước trái
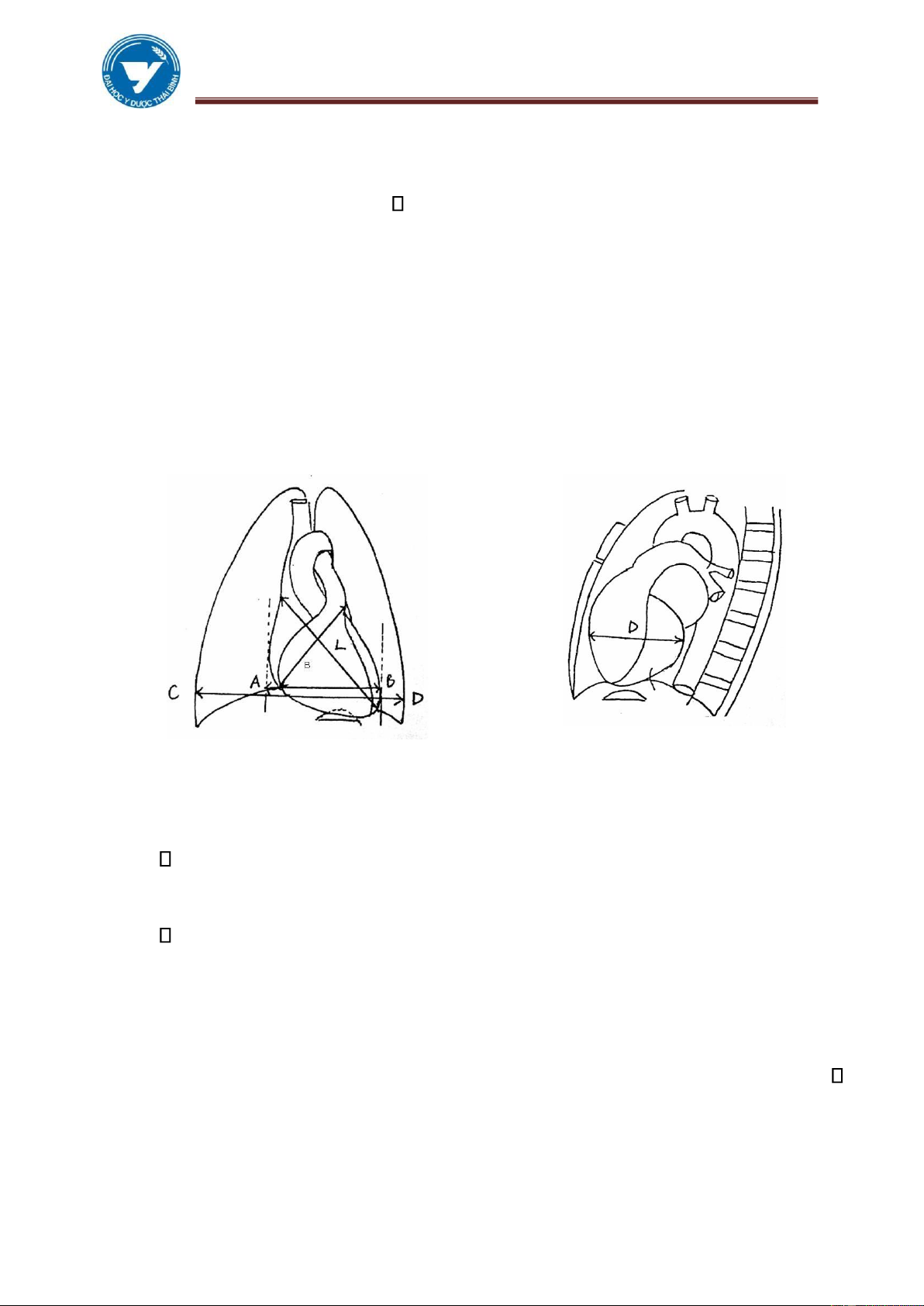
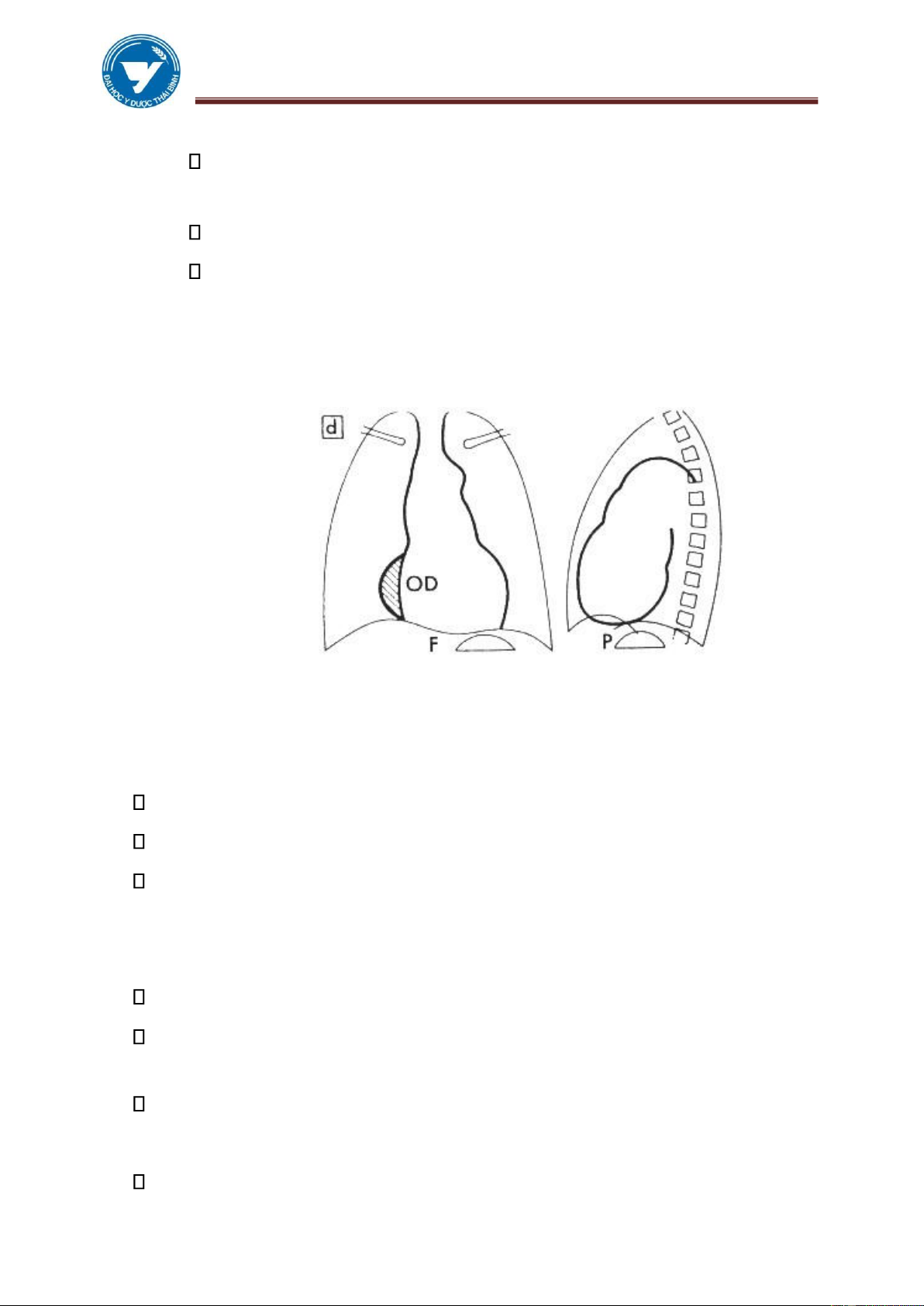
1.3. Các đường kính của tim Đường kính dọc L:
Đường kính từ D → G’ là đường kính trục xuyên từ đáy đến đỉnh của tim (L ≈
13 - 14 cm). L nói lên sự tương quan của tim với lồng ngực và ổ bụng.
✓ L làm một góc α với đường thẳng đứng.
✓ Ở người bình thường α # 45o.
✓ Ở người gầy cao α < 45o.
✓ Ở phụ nữ mập thấp α >45o.
Hình 3.5: Các đường kính của tim Đường kính đáy B
Là đường D’G, đáy của tim chủ yếu là 2 nhĩ (B ≈ 9,5 - 10,5 cm). Đường kính ngang H
✓ Tổng số của 2 đoạn mG và mD từ 12 – 13,5 cm là đường kính của nhĩ
phải và thất trái. Người ta dùng nó để tính chỉ số tim lồng ngực.
✓ ICP hay QCP (quotient coeur - poumon)= H/Th.
✓ Th: đường kính tối đưa của lồng ngực, bình thường chỉ số này là 50%.
Đường kính ĐMC (nốt ĐMC): 40 - 50 mm → 20 tuổi 60 - 70 mm → 60 tuổi lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
Tuy nhiên, tất cả các đường kính trên còn tùy thuộc vào thể tạng của bệnh
nhân: chiều cao, tuổi, giới, biên độ hô hấp, tư thế đứng hay nằm, huyết áp kỳ tâm
thu hay tâm trương. Các đường kính này chỉ bất thường khi nó không tương xứng
với thể tạng của bệnh nhân đó.
2. Các phƣơng pháp chẩn đoán hình ảnh tim mạch khác
2.1. Siêu âm tim Là 1 trong những kỹ thuật hình ảnh chủ lực đối với hệ tuần hoàn
hiện nay, với tất cả các kiểu (Mode) 2D, TM, đặc biệt là SÂ Doppler xung,
Doppler liên tục, Doppler màu đã đánh giá được hình thái và chức năng của tim khá đầy đủ.
Một số các kích thước của buồng tim, van trên SÂ: Kích thước của thất trái trên
SÂ: LVPW = 6-12mm; buồng thất trái:
LVED = 39-56 mm. Vách liên thất IVS = 6-12mm
Kích thước của thất phải trên SÂ: RVED = < 30mm Chỉ số co hồi
thất trái: FS (Fractional shortening) = 0,25-0,42 Kích thước của lổ van 2 lá >16mm.
Kích thước của ĐMC: 20-37mm, ĐMP trên SÂ.
2.2. Cắt lớp vi tính Với những máy CLVT đưa lớp cắt, làm giảm thời gian tạo
ảnh < 1 giây, đã cho phép tạo được những hình ảnh của buồng tim và mạch máu
trong không gian 2 chiều, 3 chiều, 4 chiều và ưu việt hơn cả SA và CHT là đánh
giá được tỉ lệ đóng vôi ở trong mạch vành, giúp ích cho việc nong mạch hay đặt Stent.
2.3. Cộng hưởng từ Cùng với CLVT, CHT cũng đã có những tiến bộ mới trong
tạo ảnh: nhanh hơn, rõ hơn, đặc biệt là các phần mềm cho phép tái tạo những ảnh
hàng loạt các buồng tim và mạch máu (MRA), đã thay thế được các phương pháp
chụp buồng tim và mạch máu cổ điển.
Ngoài ra với phương pháp chụp mạch kỹ thuật số hiện đại còn giúp cho việc
can thiệp mạch rất hiệu quả, tránh được các đại phẫu thuật. lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
3. Các hình ảnh bất thƣờng của bóng tim
3.1. Bất thường do tương quan
Đảo ngược phủ tạng: tim phải.
(1), (2), (3), (4), (5): các bệnh phổi cột sống. Tràn khí màng phổi (1)
(1), (2) : tim biến dạng.
U trung thất, U phổi cạnh trung thất (2) (3), (4), (5): tim bị kéo. Gù vẹo cột sống (3)
(6), (7), (8), (9): tim bị đẩy. Dày dính màng phổi (4) Xơ phổi, xẹp phổi (5) Bệnh béo phì (6)
Hơi nhiều trong ruột (7) Cổ chướng (8) Phụ nữ có thai (9) 3.2. Tim nhỏ
Khi lồng ngực kéo dài, tim không tựa nên cơ hoành mà ở trạng thái treo.
Lúc đó trục dọc gần như song song với trục đứng của cơ thể, người ta gọi là tim
hình giọt nước, đường kính H giảm rõ rệt. Gặp trong các trường hợp sau :
Hen và khí thũng phổi: tim nhỏ ngược lại với lồng ngực rộng dạng thùng (en tonneau).
Thiếu máu và suy kiệt (cachexie), tim nhỏ, lồng ngực nhỏ. 3.3. Tim to
3.3.1. Tim to không bệnh lý (non pathologique)
Gặp ở những vận động viên đòi hỏi gắng sức cao: đua xe đạp, bơi thuyền,
chạy tốc lực... Loại này chỉ tức thời, sau khi nghỉ ngơi tim trở lại bình
thường, có lẽ do hô hấp gắng sức làm tăng thể tích lồng ngực. Người uống nhiều bia.
3.3.2. Tim to bệnh lý toàn bộ lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
Trong và sau một số bệnh nhiễm khuẩn như : bạch hầu, thương hàn, phế
viêm, thấp khớp cấp, thường có viêm cơ tim cấp, có khi chuyển sang giai đoạn mạn tính.
Viêm màng tim: bóng tim hình tam giác.
3.3.3. Tim to bệnh lý từng buồng
Bóng tim bị thay đổi do tổn thương trực tiếp ở van tim hoặc bệnh ở các cơ
quan khác như phổi, thận, gan, động mạch.
Dấu hiệu tim to từng buồng chỉ rõ ở giai đoạn đầu, sau một thời gian diễn
biến về bệnh lý và huyết động dẫn đến tim to toàn bộ, nhưng nó vẫn mang dấu ấn
của buồng tim do tổn thương van nguyên phát. Tất nhiên để chẩn đoán điều này
không phải dễ và đòi hỏi kinh nghiệm cao, có khi phải kết hợp với lâm sàng và
kết quả xét nghiệm khác như: Điện tim, Huyết động học (hémodinamique), Siêu
âm Doppler màu để chẩn đoán xác định.
Hình 3.6 Bóng tim bình thường
Hình 3.7 Bóng tim lớn từng buồng lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
Hình 3.8. Bóng tim lớn toàn bộ
PHẦN 2. CÁC DÂU HIỆU CƠ BẢN CỦA BỆNH TIM Các buồng tim to và
các thay đổi mạch phổi 1. Các buồng tim to
1.1. Thất trái to
Những nguyên nhân chủ yếu làm tăng gánh, làm giãn thất trái: giảm trương
lực động mạch hoặc tổn thương ở van động mạch chủ, hở van 2 lá.
Phim ngực phổi thẳng:
Hình ảnh sớm là dày thất trái:
✓ Thất trái kéo dài xuống phía dưới: mỏm tim dưới cơ hoành.
✓ Đường kính L kéo dài.
✓ Giai đoạn này thường do viêm cơ tim.
Hình ảnh muộn là giãn thất trái.
✓ Đường kính mG gia tăng.
✓ Cung dưới trái hình tròn, chèn ép 1/3 dưới thực quản do tăng lưu lượng
máu qua van ĐMC. Gọi là hình tim của ĐMC. ✓ Chỉ số T/N > 0,6.
Phim nghiêng hoặc chếch trước trái:
Che lấp khoảng sáng sau tim. lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
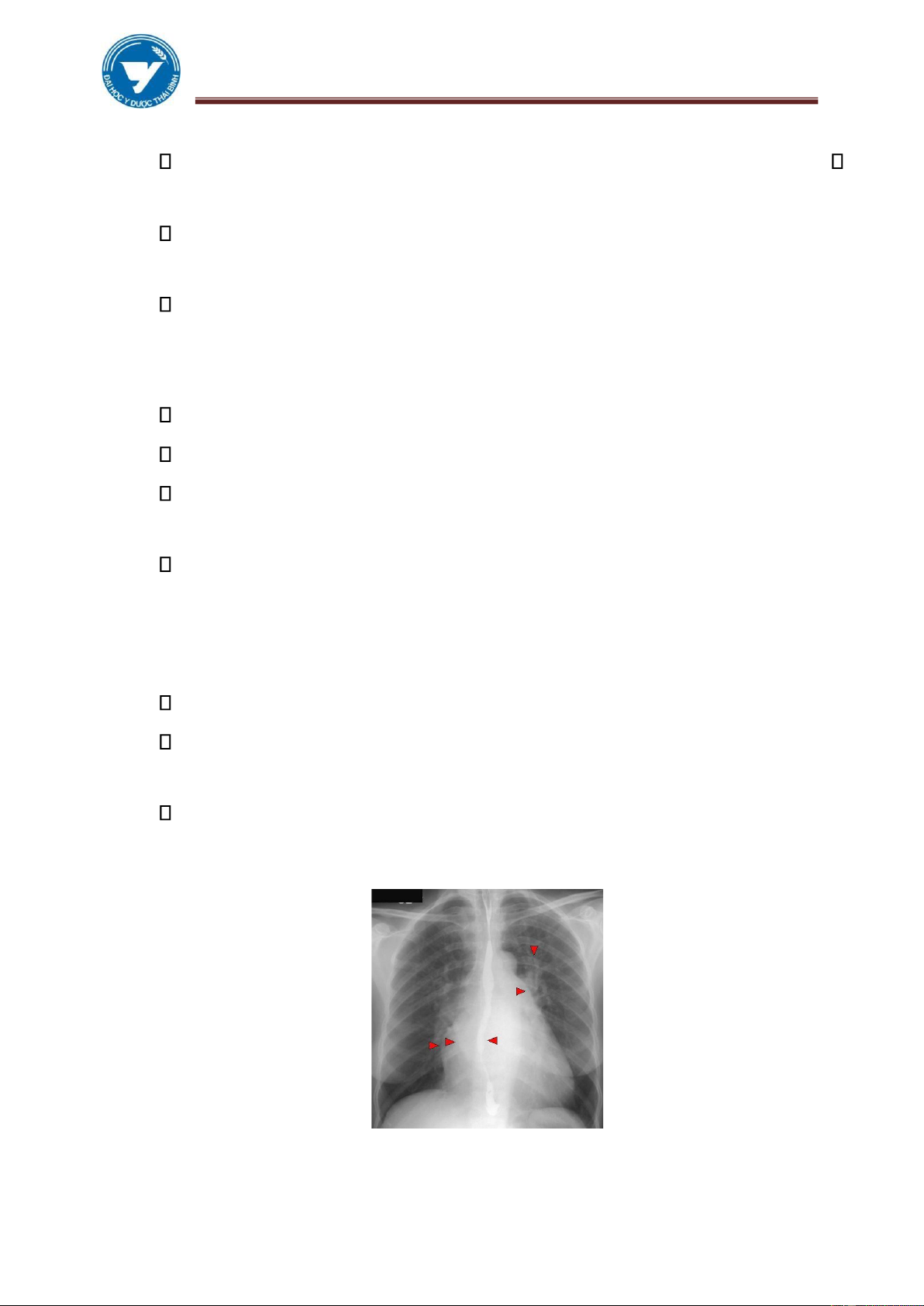
Dấu hiệu Hoffman-Rigler: (Chỉ đúng khi dày Thất trái đơn thuần) Đo trị số A:
✓ Từ vị trí trên chỗ giao nhau của tĩnh mạch chủ dưới và thành sau thất
trái 2cm ta kẻ 1 đường song song với mặt phẳng của thân đốt sống.
✓ Khi A > 1,8cm → Thất trái to. Đo trị số B:
✓ Từ vị trí giao nhau của tĩnh mạch chủ dưới và thành sau thất trái ta kẻ
1 đường thẳng xuống vòm hoành trái.
✓ Khi B < 0,75cm → Thất trái to.
Đánh giá dấu hiệu này cần chụp phim nghiêng chuẩn.
Có thể tính nhanh bằng cách tính dùng “khoát ngón tay” = 2 cm để đo khoảng
cách này mà không cần dùng thước.
Bình thường AB/AC ≤ 0,42
Hình 3.9. Cách đo các chỉ số trên phim nghiêng và chếch
1.2. Thất phải to
Những nguyên nhân làm dày, giãn thất phải. Do ứ trệ tiểu tuần hoàn: hẹp
van 2 lá, bệnh phổi mạn, thuyên tắc tĩnh mạch phổi, tổn thương van động mạch
phổi đơn thuần. Thất phải (TP) ở phía trước và dưới, khi to khó nhận biết hơn là
thất trái trên phim chụp thẳng vì bóng tim ít thay đổi. Ta có thể thấy được:
Xoay trục dọc L: Vách tự do của TP nằm ngay sau nửa dưới xương ức. Khi
TP giãn lớn, nó sẽ lớn ra sau và qua trái, làm xoay trục dọc của tim. Trên
mặt cắt ngang CLVT và CHT trục của tim xoay theo chiều kim đồng hồ.
Giãn chóp động mạch phổi, cung giữa trái nổi, xóa góc lõm của cung giữa
trái: Tiểu nhĩ trái dịch chuyển qua trái tạo nên một phần của bờ tim trái. lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
Mất khoảng sáng trước tim: TP to ra phía trước làm mất khoảng sáng sau
xương ức hay khoảng sáng phía trước tim trên phim chụp nghiêng.
Trong bệnh Tứ chứng Fallot, TP lớn đẩy thất trái qua trái và lên trên cho ta
hình ảnh mỏm tim hếch lên trên: “tim hình hia” (boot-shaped heart).
Rất khó chẩn đoán phân biệt giữa TP và Thất trái cùng to đồng thời.
Rốn phổi có thể giãn to trong trường hợp tăng áp lực động mạch phổi hoặc
teo nhỏ trong trường hợp hẹp động mạch phổi bẩm sinh. Dấu hiệu kèm theo:
✓ Nhĩ trái to (trong trường hợp hẹp 2 lá). ✓ Vòm hoành phải nâng cao.
Hình 3.10. Nhĩ trái to, vòm hoành dâng cao
1.3. Nhĩ trái to Các nguyên nhân gây ra giãn nhĩ trái (NT): hẹp van 2 lá, trào
ngược trong hở hai lá gây giãn thì tâm thu.
Lúc đầu giãn NT chủ yếu phát triển ra sau: trên tư thế chếch trước phải
(OAD), nghiêng trái ta thấy hình lồi ở bờ sau bóng tim, chèn ép thực quản 1/3 giữa.
Trên phim thẳng lúc này chưa thay đổi bóng tim, ta chỉ thấy động mạch phổi
bị đẩy ra một cách kín đáo biểu hiện cung giữa trái nổi.
Sau đó nhĩ trái to hơn, độ cản quang cao hơn, nếu chụp với tia cứng ta có thể
thấy một bóng hình tròn hơi lệch về phía phải: hình ảnh 2 bờ (độ I).
To hơn nửa nhĩ trái sẽ thấy được ở vùng rốn phải, tạo nên cung thứ ba bên
bờ phải (độ II) và giai đoạn cuối NT to vượt qua bờ nhĩ phải (độ III). lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
Cung giữa trái nổi do hai nguyên nhân: nhĩ trái to làm đẩy động mạch phổi
và bản thân động mạch phổi cũng giãn ra. Ngoài ra tiểu nhĩ trái to còn tạo
nên cung thứ 4 bên bờ trái.
Giãn nhĩ trái ngày càng gia tăng làm thực quản bị đẩy lùi ra sau càng lúc
càng rõ hơn. Mở rộng góc chia đôi khí phế quản trên phim thẳng, bình
thường góc giữa hai phế quản: Nữ ≤ 600. Nam ≤ 700. Phế quản trái bị đẩy
lên cao tạo nên “dấu chân bước – walking man sign” trên phim nghiêng.
Ứ trệ tuần hoàn phổi.
✓ Mờ vùng rốn hai bên (động mạch phổi giãn). Dấu hiệu Wood Johnson
(+) khi thân động mạch phổi phải >14 mm.
✓ Giai đoạn cuối có thể thấy hình ảnh mờ dạng nốt ở hai đáy.
Hình 3.11. Nhĩ trái to
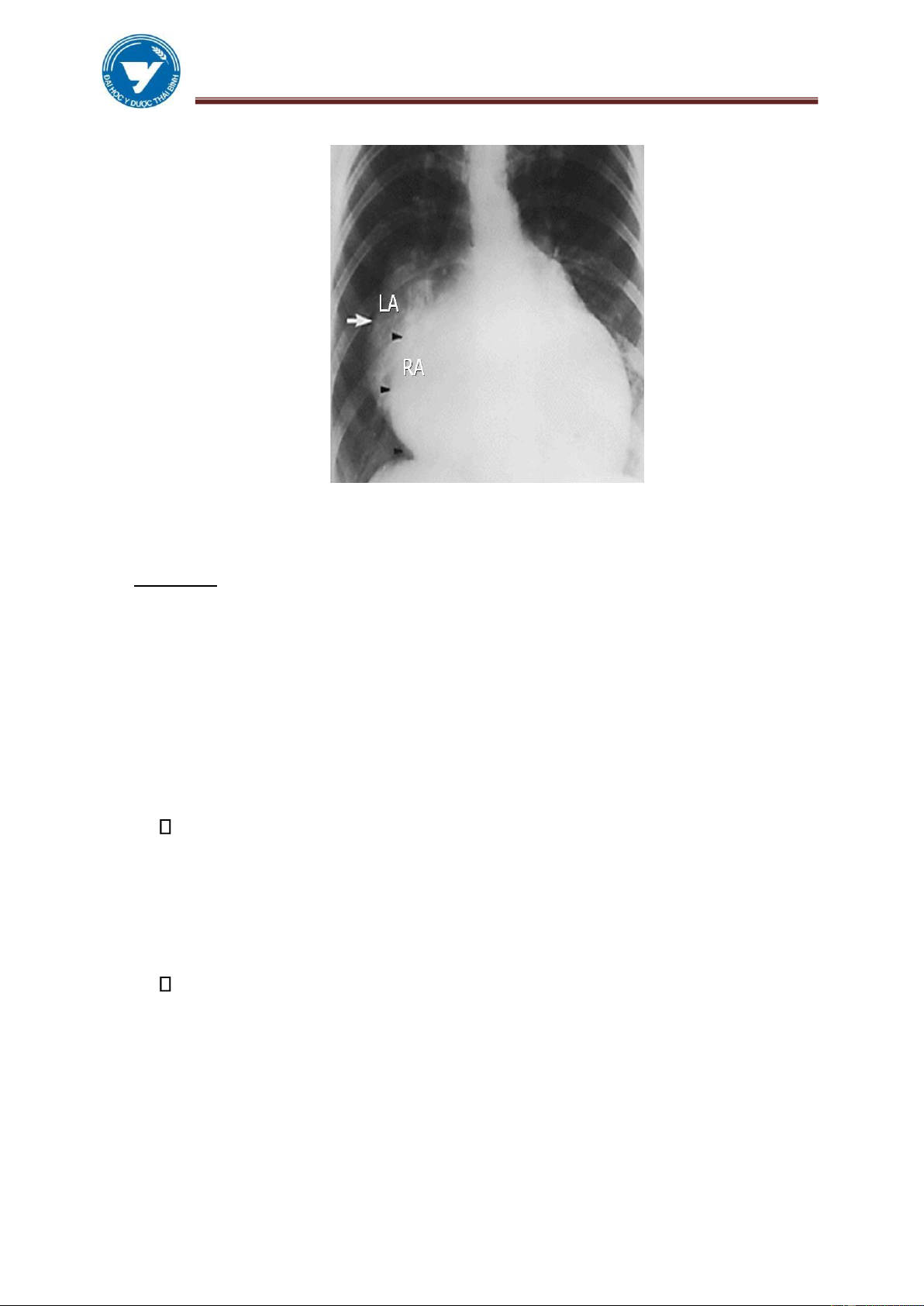
1.4. Nhĩ phải to
Nhĩ phải to thường thứ phát sau khi có tổn thương ở các buồng tim khác.
Tiêu chuẩn nhĩ phải to được tính như sau: Trên phim ngực thẳng:
✓ A/B = ¼: Bình thường. (A: mD: nhĩ phải; B: đường kíng ngang của tim).
✓ A/B > 1/3: Nhĩ P to. mD > 5,5 cm: Nhĩ P to (C đường kính nhĩ phải).
Không bao giờ có dấu hiệu giãn nhĩ phải đơn thuần mà luôn luôn có các
biểu hiện khác của bóng tim kèm theo. Cung dưới phải nỗi (tương tự thất phải to). lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
Chếch trước phải: Nhĩ P to về phía sau,che khoảng sáng sau tim,đặc biệt trong bệnh Ebstein.
Chếch trước trái: Tiểu nhĩ P to phình lên.
Các dấu hiệu phụ bao gồm:
✓ Gan to đẩy vòm hoành lên cao
✓ Tĩnh mạch chủ trên giãn
✓ Quai Azygos giãn (a > 7mm)
Hình 3.12. Nhĩ phải to
2. Các biểu hiện tuần hoàn phổi trong bệnh tim M.
Simon đã xếp 3 hội chứng kinh điển:
Hội chứng tăng tưới máu do tăng lưu lượng: phổi mờ.
Hội chứng giảm tưới máu do giảm lưu lượng: phổi sáng.
Hội chứng tăng sức cản do tăng áp lực hậu mao mạch, tiền mao mạch hỗn hợp.
2.1. Hội chứng tăng tưới máu do tăng lưu lượng
Do tăng lưu lượng tuần hoàn qua phổi đặc biệt ở đỉnh phổi, ta thấy:
Bình thường theo tỉ lệ phân bố mạch ở đỉnh bằng 0,5 mạch ở đáy phổi.
Kích thước mạch máu ở đỉnh phổi gia tăng, ta có tỉ lệ phân bố 1/1, đỉnh bằng đáy.
Gặp trong các bệnh tăng hoạt giáp, CIA, CIV...
2.2. Hội chứng giảm tưới máu
Mạch máu phân bố thưa, phổi sáng lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
Ngoại vi cuả phổi không thấy mạch máu phân bố
Phổi sáng 1 bên do giảm sản hoặc vô sản động mạch phổi một bên, hoặc do hẹp phế quản gốc.
Phổi sáng 2 bên do hẹp động mạch phổi đoạn phễu.
2.3. Hội chứng tăng sức cản do tăng áp lực hậu mao mạch, tiền mao mạch hỗn
hợp Thường gặp trong các bệnh van tim, suy tim đưa số là một hình ảnh hỗn hợp,
Tăng áp hậu mao mạch = tĩnh mạch phổi trong hẹp van 2 lá.
Tăng áp tiền mao mạch = động mạch phổi trong bệnh phổi mạn, tâm phế mạn.
Tăng áp hỗn hợp trong bệnh hẹp van 2 lá tiến triển.
PHẦN 3. HÌNH ẢNH HỌC CÁC BỆNH TIM THƢỜNG GẶP 1. Hẹp van 2 lá
Là bệnh tim mắc phải thường gặp ở nước ta, 50% là do thấp tim, các nguyên
nhân khác là viêm nội tâm mạc nhiễm trùng, u nhầy nhĩ trái. Nữ/Nam = 8/1. Bình
thường diện tích lổ van từ 4 đến 6cm2 , áp lực mao mạch phổi < 10mmHg. Hẹp
nhẹ khi diện tích (S) 2cm2 < S < 4cm2 , áp lực mao mạch phổi từ 10-17mmHg.
Hẹp trung bình khi: 1cm2 ≤ S < 2cm2, áp lực mao mạch phổi ≥18mmHg. Hẹp
nặng khi diện tích van < 1cm2, áp lực mao mạch phổi > 35mmHg.
Trên hình ảnh X quang bệnh van tim này có biểu hiện sự giãn ra của nhĩ
trái chiếm ưu thế hơn cả, nhưng dấu hiệu này không phải lúc nào cũng phát hiện
được, vì chưa làm thay đổi bóng tim.
1.1 Hình ảnh X quang hẹp van 2 lá nhẹ
Bóng tim chưa thấy thay đổi gì. Có thể thấy được nhĩ trái giãn tạo ra hình
ảnh đôi bờ ở cung dưới phải.
Phân bố mạch máu phổi cũng chưa thấy thay đổi.
Do vậy,X quang tim-phổi bình thường không loại trừ được hẹp van hai lá.
1.2. Hình ảnh X quang hẹp van 2 lá trung bình
Cung giữa trái nổi, nhĩ trái to về phía phải tạo nên cung thứ 3 bên phải hay
hình ảnh 2 nhĩ cắt nhau. lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
1/3 giữa thực quản bị đẩy ra sau, trên phim nghiêng trái, chếch trước phải.
Dung lượng máu từ tâm nhĩ xuống tâm thất trái giảm, thất trái giảm thể tích.
Ứ trệ tuần hoàn phổi kiểu ngược chiều: rốn phổi 2 bên giãn, tái phân bố tuần hoàn phổi.
Thất phải tăng gánh, cung dưới phải giãn, đường kính mD tăng, khoảng sáng trước tim bị mất.
1.3. Hình ảnh X quang hẹp van 2 lá nặng
Càng ngày nhĩ trái càng to ra, có thể vượt ra ngoài bờ nhĩ phải.
Cung động mạch phổi cũng to ra do tăng áp trong buồng thất phải.
Tiểu nhĩ trái giãn lớn biểu hiện bằng cung thứ 4 bên trái, ngay dưới cung động mạch phổi.
Cung thất trái cũng có thể biểu hiện là một đường thẳng hoặc lồi ra ngoài,
gọi là hiện tượng hai lá hoá bờ trái. Hiện tượng này có dấu hiệu phối hợp là
nốt động mạch chủ (ĐMC) nhỏ lại do giảm lượng máu về thất trái. Nếu quai
ĐMC giãn to, cần phải chú ý xem có kết hợp thêm bệnh khác như hẹp van ĐMC, Hở van ĐMC.
Tĩnh mạch Azygos giãn (>7mm).
Phế quản gốc trái bị đẩy lên cao trên phim thẳng, bị đẩy ra sau tạo ra “dấu
chân bước (Walking man sign) trên phim nghiêng trái.
Thất phải lớn cũng rõ hơn, gây nâng mỏm tim lên cao và xoá mất khoảng
sáng trước tim. Hình ảnh ít gặp là vôi hóa van hai lá (40%), vôi hoá vòng
van (10%) và ở thành nhĩ trái
Hình 3.13. Hình ảnh X quang hẹp van hai lá trung bình - nặng lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
2. Hở van 2 lá Hở van 2 lá có thể do đứt dây chằng - cột cơ sau nhồi máu cơ tim,
viêm nội tâm mạc nhiễm khuẩn, thấp tim, hoặc do lỗ van giãn rộng trong hội
chứng Marfan, bệnh cơ tim giãn.
2.1. Hở van 2 lá nhẹ
Nhĩ trái còn bù, hình ảnh X quang tim-phổi bình thường.
Do đó cũng như Hẹp van 2 lá, X quang tim-phổi bình thường không loại trừ được hở 2 lá.
2.2. Hở van 2 lá nặng
Nhĩ trái mất bù, giãn to ra, áp lực trong buồng nhĩ tăng cao.
Nếu so sánh với hẹp 2 lá, thì nhĩ trái to hơn nhiều, có khi vượt ra ngoài bờ
của nhĩ phải, cùng với thất trái to, tạo nên hình ảnh tim to toàn bộ. Trên
phim nghiêng hoặc chếch trước trái: Thất trái to che lấp khoảng sáng sau tim.
Quai ĐMC nhỏ do cung lượng tim giảm. Cung ĐMP nổi.
Tái phân phối tuần hoàn phổi. lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
Các đường Kerley ít gặp hơn và không rõ so với hẹp van 2 lá.
3. Bệnh van 2 lá (hẹp và hở)
3.1 Hình ảnh X quang
Hẹp hoặc hở đơn thuần ít có mà chúng thường phối hợp vơí nhau. Trên
hình ảnh là sự tổng hợp các hình ảnh trên.
Bóng tim giãn cả 4 buồng. Sự giãn ra của tim do sự tác động của ứ trệ tuần
hoàn phổi phối hợp rối loạn chức năng tim trái. Bóng tim hình tam giác
mang những nét đặc thù của tim hai lá.
Nhĩ trái giãn to vượt qua bờ phải tạo nên hình ảnh lồi ở cung bên phải . Ta
cũng có thấy được hình ảnh đôi bờ xuyên qua bóng mờ của tim .
Sự tăng áp của phổi và nhĩ trái cũng làm cho cung giữa trái nổi rõ rệt .Ngoài
ra cũng có các triệu chứng phối hợp như :
✓ Giãn nhĩ phải. Nhĩ trái giãn ra sau thấy được trên nhiều tư thế thẳng, nghiêng, chếch.
✓ Mở rộng góc chia khí phế quản, phế quản trái bị đẩy nằm ngang .
✓ Mờ ở vùng rốn hai bên do các huyết quản giãn to ra.
✓ Hình mờ lớn nhỏ ở nhu mô phổi, đặc biệt ở hai đáy do ứ trệ tĩnh mạch
và nhiễm Hemosiderine. Mờ nốt lớn gọi là hình tủa bông ✓ Xuất hiện đường Kerley .
✓ Các đường kính gia tăng.
✓ Mất khoảng sáng trước tim.
✓ Vôi hoá ở van 2 lá và thành nhĩ trái. lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
Hình 3.14. Hình ảnh hẹp hở van hai lá
3.2. Hình ảnh siêu âm
Hẹp van 2 lá: Thấy trực tiếp kích thước của lỗ van , xác định tính mềm mại
của các van hay thâm nhiễm, sùi. Thấy nhĩ trái lớn hơn rõ, có thể thấy được cục
máu đông ở trong buồng tim.
Hở van 2 lá đơn thuần: triệu chứng trực tiếp đáng tin cậy, có thể thấy được
dây chằng (tổ chức dưới van) bị đứt, tăng động thất trái, tăng thể tích thất trái.
Hình 3.15. Hẹp van hai lá lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
Hình 3.16. Hở van hai lá
4. Hẹp và hở van động mạch chủ
Cả hai trường hợp, thất trái đều phải gắng sức để đẩy máu nhanh ra động
mạch chủ . Do đó dày và giãn thất trái là nét tiêu biểu của bệnh này .
Nhìn chung ta có thể thấy cung dưới trái nối rõ, có khi hình cung tròn, điểm G nâng cao.
Mỏm tim dưới cơ hoành .
Bờ phải không thay đổi ở giai đoạn mất bù thất trái giãn và đường kính mG
tăng. Đường kính H tăng do mG tăng .
Tổn thương ở van động mạch chủ gây ra giãn cơ ở thất trái, do đó valve hai
lá cũng bị ảnh hưởng, hậu quả làm tăng gánh tim phải .Vì vậy ở giai đoạn
muộn hình ảnh tim cũng mang tính chất hai lá .
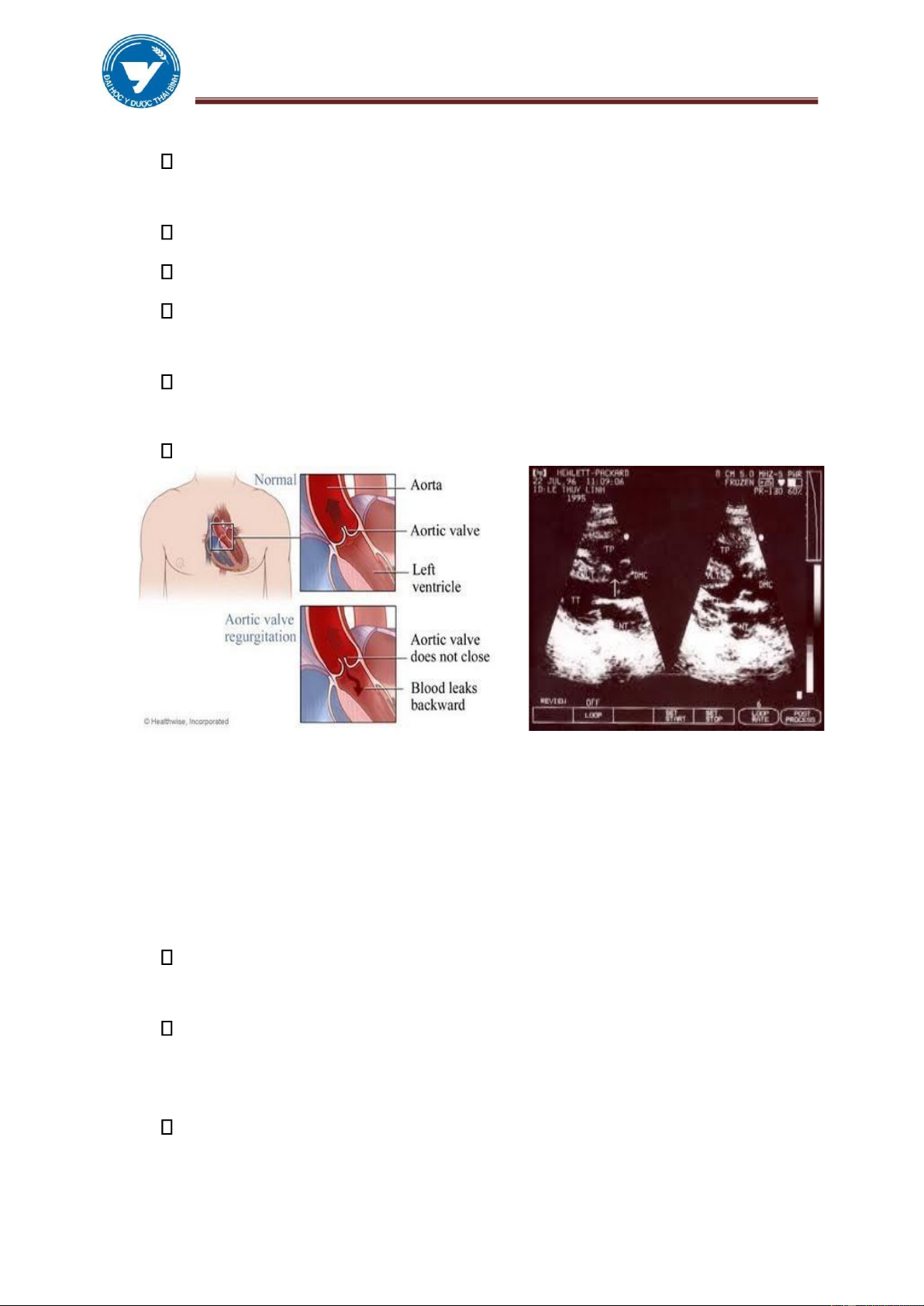
4.1. Hở van động mạch chủ
Nguyên nhân thường gặp nhất là sau thấp tim. Các nguyên nhân khác bao
gồm: Giang mai, Viêm nội tâm mạc nhiễm khuẩn, Hội chứng Marfan, Chấn
thương, ĐMC bóc tách, Viêm khớp dạng thấp.
Sinh lý bệnh: Máu phụt ngược vào thất trái trong kỳ tâm trương, tăng thể
tích, lưu lượng gây giãn buồng thất trái. Giãn vòng van 2 lá, hở van 2 lá cơ năng giãn buồng nhĩ trái. lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
Thất trái giãn hình tròn mõm tim dưới cơ hoành trên phim thẳng, trên phim
nghiêng trái và chếch trước phải thấy chèn ép một phần ba dưới thực quản. Chỉ số T/N > 0,6.
ĐMP không to, có khi như lõm vào.
ĐMC lên thường không giãn, nếu ĐMC lên giãn rõ,phải coi chừng có kết
hợp với Hẹp van ĐMC. Quai ĐMC hầu như không thay đổi.
Siêu âm: Dấu hiệu gián tiếp đáng tin hơn là trực tiếp. Rung tâm trương của
van hai lá giãn thất trái mà không dày thành , tăng động thất trái.
Hình 3.17. Hở van ĐMC
4.2. Hẹp động mạch chủ
Bình thường diện tích van ĐMC S = 2,5-3,5 cm2. Khi S < 0,7cm2 có triệu
chứng lâm sàng. Sinh lý bệnh: Hẹp van ĐMC tăng gánh trái dẫn đến dày đồng tâm Thất trái.
Bóng tim bình thường hoặc ta có thể thấy giãn đoạn ĐMC lên, cung giữa
phải xuất hiện ở trên phim thẳng.
Bờ trái tim có hình tròn do thất trái to đồng tâm. Có thể thấy hình vôi hóa
của van ĐMC. Cung dưới trái hình tròn do dày đồng tâm thất trái, chỉ số
T/N = 0,55. ĐMC lên cong qua (P).
Siêu âm: Khẩu kính động mạch chủ tăng, van dày lên đóng mở chậm, vách
thất trái dày, buồng thất trái giãn. lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
Vôi hoá ở van ĐMC (85% sau thấp tim).
Phối hợp: hẹp van ĐMC và hẹp van 2 lá.
Hình 3.18. Hẹp van động mạch chủ
4. Tổn thƣơng van ba lá Thuờng thứ phát, có thể là tổn thương hai lá, có thể rối loạn tuần hoàn phổi.
Nếu tổn thương ở hai lá hình ảnh phim chủ yếu là bóng tim hai lá.
Mỏm tim nâng cao do giãn thất phải.
Có khi thấy mạch đập kỳ tâm thu do tĩnh mạch chủ giãn ra.
PHẦN 4. CÁC BỆNH TIM BẨM SINH THƢỜNG GẶP 1. Tứ chứng Fallot Dị tật tim gồm : Hẹp động mạch phổi. Thông liên thất.
Đảo ngược quai động mạch chủ (quai động mạch chủ cưỡi ngưạ 1/3 ca)
Dày thất phải . Trên hình ảnh X quang ta thấy tim có “hình hia” ở trên phim chụp thẳng: lOMoAR cPSD| 61301459
ĐHYD THÁI BÌNH MODULE TIM – M Ạ CH (HANDOUT)
✓ Cung giữa trái lõm do hẹp động mạch phổi.
✓ Rốn phổi hai bên bình thương hoặc teo nhỏ, trường phổi bình thường hoặc sáng
✓ Shunt đi qua thông liên thất là Shunt phải trái do hẹp động mạch phổi làm tăng áp
✓ Thất phải - dày thất phải, trên tư thế OAG thấy rõ thất phải lớn, khoảng sáng trước tim mất.
Vùng sáng bất thường ở cửa sổ ĐMC (cửa sổ ĐMC của Taussig) do hẹp
động mạch phổi và các nhánh phụ của nó.
Nốt động mạch chủ giảm, đoạn lên có xu hướng lệch phải.
Các triệu chứng trên không phải khi nào cũng đầy đủ mà có khi cả bóng
tim bị biến dạng không điển hình.
Siêu âm: Giúp cho ta phát hiện được kích thước lỗ thông ở vách liên thất,
thân động mạch phổi hẹp lại toàn bộ hoặc chỉ hẹp một đoạn ngắn, sau đó phình ra. Dày thất phải
Đảo ngược quai ĐMC