















Preview text:
KHÁM CƠ QUAN VẬN ĐỘNG BS CK2 KIỀU QUỐC HIÊN I. Đại cương.
Cơ quan vận động được hiểu gồm cột sống, tứ chi
Trong bài này gới thiệu chung về khám chuyên nghành chấn thương chỉnh
hình gồm: chi trên và chi dưới
Chi trên bao gồm từ xương bả vai đến đầu các ngón tay
Chi dưới bao gồm từ khung chậu đến các ngón chân
Cùng với sự phát triển chung của khoa học kỹ thuật, chuyên nghành chấn
thương chỉnh hình rất phát triển và được chia ra nhiều chuyên khoa sâu khác
nhau như: chuyên khoa phẫu thuật cột sống, phẫu thuật nội soi và y học thể
thao, phẫu thuật khớp, phẫu thuật bàn tay, cổ bàn chân, chỉnh hình nhi….. với
mỗi chuyên khoa sâu cần có phương pháp khám chi tiết và các cách phát hiện
triệu chứng chuyên sâu của chuyên khoa. Giới hạn trong bài này chỉ nêu
nguyên tắc chung khám cơ quan vận động chi nhằm mục tiêu sau
Hiểu và thực hành được cách khám chung cho chi trên và chi dưới
Phát hiện được các triệu chứng thường gặp trong một số bệnh lý chi trên và chi dưới II.
Một số dụng cụ cần thiết dùng trong khám hệ vận động.
Thước dây: để đo chiều dài, chu vi và trục chi
Thước đo góc: để đo biên độ tầm vận động khớp
Búa cao su: để đo phản xạ gân xơng
Kim đầu tù: để khám cảm giác
Bút chì: để đánh dấu vị trị
Camera: để chụp và quay ảnh luu lại
Phòng khám đủ rộng cho phep khám vận động có giường khám để
khám đi được xung quanh, ghế ngồi khám…
Và một số dụng cụ khác…. III.
Nguyên tắc khám lâm sàng chi trên và chi dưới.
Phải bộc lộ đủ vùng khám và cả hai bên để tiện khám và so sánh: đối
với chi trên bộc lộ từ khớp vai hai bên trở xuống. Đối với chi dưới từ
mào chậu, gai chậu trước trên trỏ xuống.
Khám cả 2 bên để so sánh
Khám đầy đủ và hệ thống
Khám theo nguyên tắc hỏi bệnh và khám bệnh gồm: nhìn quan sát, sờ
nắn đo đạc và vận động, sử dụng các Test, nghiệp pháp để phát hiện triệu chứng. 1. Hỏi bệnh:
Lý do vào viện. Đây là dấu hiệu rất quan trọng và là triệu chứng xuyên
suốt trong chẩn đoán và theo dõi điều trị. Các lý do hay gặp nhất trong
bệnh lý của chi là: Đau, cứng khớp, Sưng teo cơ, yếu chi lỏng khớp….
Bệnh sử: Diễn biến từ khi bắt đầu xuất hiện triệu chứng
Việc khai thác kỹ đầy đủ chi tiết diễn biến của bệnh với các tính chất
của triệu chứng có thể chẩn đoán được một số bệnh
Đau: xem đau khớp, cơ xương hay mô mềm khác.
Vị trí đau như tại khớp, ngoài khớp, một khớp hay nhiều khớp. khởi
phát đau đột ngột hay từ từ
Xuất hiện đau từ khi nào: Từ nhiều năm >12 tuần ( đau mãn tính) hay
mới xuất hiện, sau một chấn thương
Đặc điểm đau: tại chỗ hay lan dọc chi theo đường đi của dây thần kinh
Đau dọc theo mặt sau đùi mặt sau bắp chân xuống mu hay gan chân
gặp trong bệnh lý thần kinh tọa
Đau về đêm làm mất ngủ gặp trong viêm xương, loa xương khớp…
Các yếu tố làm giảm hoặc tăng cảm giác đau như: đau tăng khi cử
động, nghỉ ngơi đỡ đau gặp trong chấn thương, đau cả khi vận động lẫn
nghi gặp trong viêm nhiễm trùng, đau buổi sáng và giảm về chiều gặp
trong viêm khớp dạng thấp…
Cứng khớp: xem cứng tại khớp hay do phần mềm ngoài khớp, một
khớp hay nhiều khớp. Các tính chất của cứng khớp như: cứng khớp
bàn ngón buổi sáng giảm khi vận động và buổi chiều gặp trong viêm khớp dạng thấp.
Sưng khớp: xem vị trí, thời gian và diễn biến của sưng khớp. trong các
nguyên nhân gây viêm khớp đều gây tràn dịch khớp từ từ, trong trường
hợp tổn thương các cấu trúc có mạch máu như xương, dây chằng bao
khớp gây chẩy máu thì sưng diễn biến rất nhanh có thể trong vài phút
vài giờ, các cấu trúc không mạch máu như sụn thì diễn biến sưng chậm
có thể vài ngày vài tuần.
Yếu chi: xem do bệnh lý của thần kinh ( di chứng tai biến mạch não,
tổn thương thần kinh ngoại biên), do bệnh lý của cơ ( viêm đa cơ…)
hay bệnh lý của khớp, dây chằng của khớp
Tiền sử: Tiền sử bản thân: tiền sử chấn thươg, vết thương chi. Tiền sử
viêm nhiễm cơ xương khớp, tiền sử sử dụng rượu bia thuốc lá kéo dài….
Tiền sử gia đình: Một số bệnh lý chi có liên quan đến yếu tố gia đình, di truyền. 2. Khám bệnh.
Khám bệnh theo nguyên tắc Nhìn quan sát, sờ nắn cảm nhận và đo đạc kèm
theo các nghiệm pháp, Tests để phát hiện triệu chứng.
Nhìn: ( quan sát dáng đi, da và các biến đổi trên da, các biến dạng chi, sự teo cơ…)
- Dáng đi: phải quan sát phía trước, sau và bên của bệnh nhân.
Xem những thay đổi ở các các mức từ cổ bàn chân, khớp gối, khớp háng,
khung chậu và cột sống. Bình thường dáng đi phải trơn chu và cân đối, chịu
lực 2 chân như nhau. Sự bất thường dáng đi có thể do đau, do bất thường cấu
trúc (như chiều dài chi không cân đối, dính khớp gối..), do bệnh lý của cơ và
thần kinh (như teo cơ, liệt thần kinh mác chung…). Sự bất thường dáng đi có
thể hướng tới chẩn đoán một số bệnh lý chi.
- Quan sát màu sắc da và các biến đổi trên da.
Da bình thường hay đỏ, đỏ 1 điểm hay lan tỏa cả vùng gặp trong viêm nhiễm
Nhìn xem có sẹo trên da không, đặc biệt seo vùng gan tay, sẹo vùng khớp.
Sẹo do vết mổ cũ hoặc do viêm nhiễm cũ gây ra
Nhìn xem có các lỗ dò không gặp trong viêm nhiễm mạn tính như viêm xương, loa xương khớp…
- Nhìn xem các biến dạng của chi như: tràn dịch khớp, u cục, các biến
dạng gập góc gặp trong can xương lệch hoặc u xương
Biến dạng chi: biến dạng gập góc trước sau ( trong bình diện đứng dọc, biến
dạng gập góc trong ngoài ( trong bình diện đứng ngang), biến dạng soay ( trong mặt phẳng ngang).
U cục trên da dưới da hoặc u quanh khớp xa khớp
Sưng: Sưng nề tại khớp, ở phần mềm ngoài khớp
Sự teo cơ, co cơ và co rút không.
Có đối sứng hai bên không
Nhìn tình trạng mạch chi như nổi tĩnh mạch căng, đám tĩnh mạch.
Sờ nắn và cảm nhận: ( nhiệt độ da, điềm đau, u cục….)
Xem sự thay đổi nhiệt độ da. Thường dùng mu bàn tay để cảm nhận nhiệt độ da.
Tìm các điểm đau: điểm đau quanh đường khe khớp, màng hoạt dịch, các
điểm đau phần mềm quanh khớp như dây chằng, gân cơ. Sờ nắn tìm các điểm
đau của xương thường sờ theo dọc thân xương nơi xương gần da nhất. Như
xương chầy nắn theo dọc mào chầy, xương trụ theo dọc bờ sau xương trụ…
Sờ nắn phát hiện các khối u. Vị trí, tính chất chắc mềm, di động hay cố định:
u căng rang giới rõ quanh khớp gặp trong u nang bao hoạt dịch khớp, u ranh
giới rõ trong phần mềm gặp trong u mỡ , u chắc ở các đầu xương quanh khớp
không di động gặp trong u xương sụn, u quanh khớp nhiều nơi đặc biệt bàn
tay bàn chân 2 bên gặp trong hạt trophy ở bệnh nhân goute mạn…
Khám vận động khớp.
Nên khám vận động chủ động trước và khám thụ động sau.
Khám tầm vận động của khớp bình thường hay hạn chế, vận động quá tầm.
dùng thước đo góc để đo tầm vận động của khớp.
Nếu tầm vận động của khớp quá mức có thể do tổn thương dây chằng bao
khớp không đủ giữ vững khớp, nếu khớp vận động bị hạn chế có thể do: đau
tổn thương thần kinh, yếu cơ, co cứng cơ, hoặc dính khớp….
Trong quá trình khám vận động xem có đau trong khớp, vị trí đau và dùng
gan bàn tay đặt nên khớp cảm nhận các tiếng kêu trong khớp.
Đo biên độ vận động khớp:
Đo và ghi biên độ vận động của khớp theo tư thế xuất phát O (Zero starting
position) Tư thế xuất phát O là “tư thế bình thường về giải phẫu” của một
người đứng thẳng, hai ngón chân cái chạm vào nhau, bàn tay buông thõng dọc
thân mình, lòng bàn tay úp vào trong. Ở tư thế này, tất cả các khớp trong cơ
thể được xem là 0o và tính từ đây để đo vận động một khớp nào đó.
Vận động các khớp được khám theo từng cặp, ví dụ: gấp - duỗi , sấp - ngửa,
xoay trong – xoay ngoài, dạng – khép , nghiêng quay – nghiêng trụ…
Cách gọi tên các cử động khớp: Động tác gấp là cử động gấp của một khớp
kể từ tư thế xuất phát 0o. Động tác duỗi là cử động của một khớp trở về tư thế
xuất phát 0o. Động tác gấp, duỗi ở cổ chân: gọi là gấp về phía gan chân và gấp
về phía mu chân. Duỗi quá mức là cử động theo hướng ngược lại với gấp.
Khép là đưa phần chi khép dần về trục cơ thể. Dạng là đưa phần chi ra xa trục
cơ thể. Riêng ở cổ tay thì hay dùng danh từ nghiêng phía trụ, hay nghiêng
phía quay. Ngửa là động tác quay lòng bàn tay, bàn chân hướng ra mặt trước
của cơ thể hay hướng lên trên. Còn sấp là ngược lại, quay hướng ra mặt sau
hay xuống dưới. vẹo ngoài là phần dưới của khớp lệch ra phía ngoài đường
giữa, veọ trong là phần dưới của khớp lệch đường giữa cơ thể.
Cách đo và ghi số đo biên độ khớp: ví dụ khớp gối:
Hình 1: Cách đo tầm vận động khớp
Hình 2: Đo và ghi tầm vận động khớp
a. Tư thế xuất phát ( thẳng và nghiêng)
b. Duỗi gấp bình thường khớp gối 5/0/140
c. Gối tư thế co rút gấp 20 độ gấp bình thường: 0/20/140
d. Cứng khớp ở gấp 20 độ: 0/20/20
Tầm vận động bình thường của một số khớp của cơ thể: Khớp Động tác Tầm vận động (độ) Vai Gấp- duỗi 180 – 45 Khép -dạng 0 – 180 Xoay trong - xoay ngoài 70 – 90 Khuỷu Gấp - duỗi 145 - 0 (10) Cẳng tay Sấp - ngửa 90 – 90 Cổ tay Gấp - duỗi 90 – 70 Nghiêng trụ - nghiêng quay 25 – 35 Háng Gấp - duỗi 125 – 20 Khép - dạng 20 – 45 Xoay trong - xoay ngoài 45 – 45 Gối Gấp - duỗi 150 – 0 Cổ chân Gấp mu - gấp gan 20 – 45 Xoay trong - xoay ngoài 30 – 25 Đo chu vi chi.
Với chu vi đo qua chỗ nghi bệnh lý và so sánh 2 bên, đo theo mốc cố định
thường lấy khoảng cách với mốc xương cố định và 2 bên so sánh
Đo chiều dài: Dùng thước dây đo chiều dài giữa hai mốc xương đã chọn.
Chiều dài tương đối: chiều dài đo qua một khớp.
Cánh tay: đo từ mỏm cùng vai đến mỏm trên lồi cầu ngoài;
Cẳng tay: đo từ mỏm trên lồi cầu ngoài xương cánh tay tới mỏm trâm quay.
Chiều dài tuyệt đối : chiều dài đo không qua một khớp mà qua các mốc giải
phẫu sờ được của xương chi.
Cánh tay đo là từ lồi củ lớn xương cánh tay tới mỏm trên lồi cầu ngoài
ẳng tay đo từ mỏm khuỷu tới mỏm trâm trụ. Chi dưới: chiều dài tương đối đo
từ gai chậu trước trên tới mắt cá trong; chiều dài tuyệt đối đo từ mấu chuyển lớn đến mắt cá ngoài.
Hình3: cách đo chiều dài tương đối chi dưới
Ý nghĩa: Đo chiều dài chi và so sánh hai bên là một trong những cách phân
biệt gãy xương và trật khớp trên lâm sàng:
- Chiều dài tương đối thay đổi + chiều dài tuyệt đối không đổi: trật khớp
- Cả hai loại chiều dài đều thay đổi: gãy xương (có thể kèm trật khớp hoặc không).
Đánh giá trương lực cơ: 6 mức độ từ 0-5.
0 – không có đáp ứng co cơ 1 – có đáp ứng co cơ
2- có đáp ứng co cơ nhưng không thắng được trọng lực
3 – co cơ thắng được trọng lực
4 – co cơ thắng trọng lực và lực cản 1 phần 5 – bình thường
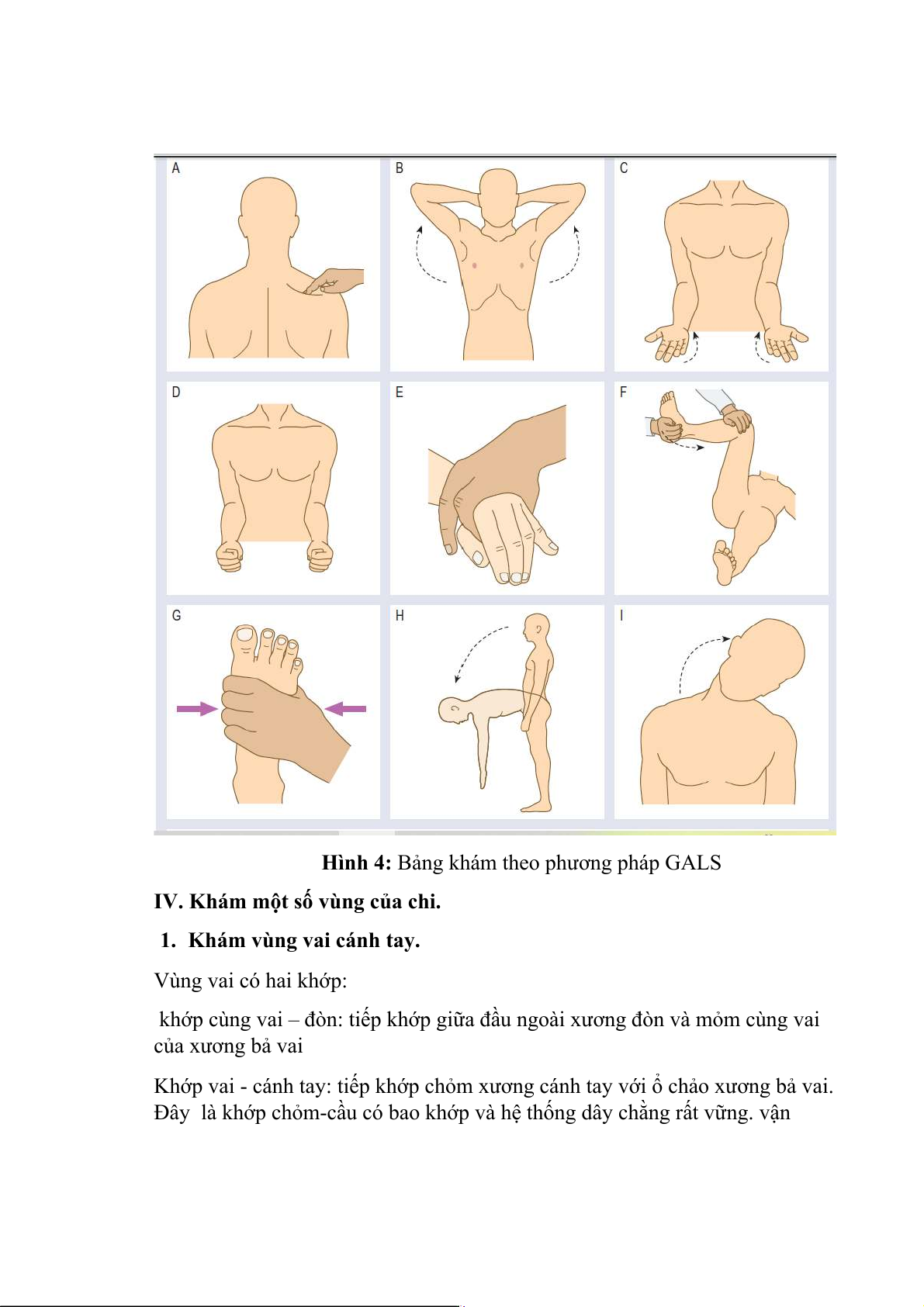
Khám nhanh các hệ xương khớp theo phương pháp GALS: Gait, Arms, Legs, Spine.
Gait: yêu cầu bệnh nhân đi theo đường thẳng về phía trước sau đó đi quay lại.
quan sát dáng đi. Bình thường phải trơn chu và cân đối, đối xứng.
Arms: Người khám đứng phía trước người bệnh
- Yêu cầu bệnh nhân gấp khuỷu nhẹ kẹp hai khuỷu vào sườn và nắm hai
bàn tay gồng cơ mạnh hướng gan tay xuống dưới để kiểm tra vận động
cổ tay, bàn tay ( Hình 1D).
- Khám vận động duỗi các ngón tay từ khớp bàn ngón, liên đốt gần và xa
xem có bình thường không.
- Yêu cầu bệnh nhân kẹp hai ngòn chỏ và giữa để kiểm tra sức kẹp ngón tay
- Yêu cầu bệnh nhân dối chiếu các ngón với ngón cái xem có chính xác không
- Ấn nhẹ chỏm các đốt bàn nếu đau gợi ý tình trạng viêm đặc biệt trong viêm khớp dạng thấp
- Để hai gan bàn tay ép vào nhau và lại hai mu bàn tay ép vào nhau, thực
hiện gấp duỗi cổ tay hết tầm để kiểm tra gấp duỗi cổ tay
- Cho người bệnh duỗi 2 cánh tay ra trước để kiểm tra duỗi khuỷu
- Yêu cầu bệnh nhân chạm ngón tay vào mỏm cùng vai cùng tay để xem gấp khuỷu
- Người bệnh gấp khuỷu 90 độ và ép hai khuỷu tay vào thân mình rồi
vận động sấp và ngửa bàn tay để kiểm tra sấp ngửa tại khớp cổ tay và khuỷu (Hình 1.C)
- Yêu cầu người bệnh đặt bàn tay sau đầu và khuỷu sau mặt phẳng đứng
ngang để kiểm tra động tác dạng và xoay ngoài khớp vai (Hình 1.B)
- ấn nhẹ vào điểm giữa cơ trên gai tìm điểm đau (hình 1A).
Legs: Người bệnh nằm ngửa trên giường khám. Khám xem khớp gối có sưng
nóng không dấu hiệu chạm xương bánh chè phát hiện tình trạng viêm hay tràn dịch khớp gối.
Thực hiện gấp háng và gối với bàn tay đặt trên gối để xem có tiếng nạo xạo
tiếng phát ra ở khớp đùi bánh chè hoặc trong khớp gối không
Gấp hấng và gối 90 độ rồi xoay trong xoay ngoài xem có đau hay hạn chế vận động (Hình 1F)
Quan sát bàn chân xem có bất bình thường không như loét chai gan bàn chân, co gân achille…
Ấn nhẹ các chỏm đốt bàn xem có đau không.
Spine. Phần khám cột sống.
Hình 4: Bảng khám theo phương pháp GALS
IV. Khám một số vùng của chi.
1. Khám vùng vai cánh tay. Vùng vai có hai khớp:
khớp cùng vai – đòn: tiếp khớp giữa đầu ngoài xương đòn và mỏm cùng vai của xương bả vai
Khớp vai - cánh tay: tiếp khớp chỏm xương cánh tay với ổ chảo xương bả vai.
Đây là khớp chỏm-cầu có bao khớp và hệ thống dây chằng rất vững. vận
động của khớp vai dược bù thêm của vận động xương bả vai nên khớp vai có
tầm vận động rất lớn.
Quan sát khớp vai phải nhìn phía trước, sau, ngoài, trong, trên xuống và so sánh 2 bên xem có:
Mất sự cân đối 2 bờ vai không ( dấu hiệu vai vuông) gặp trong trật khớp vai
và sẽ sờ thấy chỏm xương cánh tay ở trước. trong trật vai ra trước.
Trật khớp cùng vai đòn đầu ngoài xương đòn nhô cao hơn bên lành Khám:
ấn dọc theo xương đòn từ khớp ức đòn đến mỏm cùng vai tìm có điểm đau
chói, bất thường. Nếu đầu ngoài xương đòn nhô cao hơn bên đối diện ấn
xuống bập bềnh gặp trong trật khớp cùng vai đòn
Xem có teo cơ delta, cơ trên gai, dưới gai, cơ tròn bé.. gặp trong tổn thương
đám rối thần kinh cánh tay, hoặc rách mãn tính gân chóp xoay. ấn gân cơ trên
gai xem đau, gân cơ nhị đầu trong rãnh liên mấu động xem có đau gặp trong viêm gân nhị đàu.
Khám tầm vận động khớp vai: khám vận động chủ động trước thụ động sau,
và khám theo các cặp động tác: gấp - duỗ, dạng – khép, xoay tong – xoay
ngoài. Tìm sự hạn chế vận động, vị trí đau.
2. Khám vùng khủy và cẳng tay. Khớp khuỷu gồm khớp:
Khớp cánh tay - trụ tiếp khớp giữa đầu dưới xg cánh tay với hõm sigma lớn
đầu trên xương trụ. Khớp cánh tay - quay giữa chỏm lồi cầu ngoài xương
cánh tay vời đài quay và khớp quay - trụ trên. Vận động của khớp khuỷu
gồm: gấp – duỗi, sấp ngửa.
Vùng khuỷu tay có mỏm khuỷu, mỏm trên lồi cầu trong và ngoai nằm gần
dưới da dễ sờ thấy: bình thường 3 mỏm này trên 1 đường thẳng khi khuỷu
duỗi hết và tạo thành tam giác cân đỉnh ở dưới khi khuỷu gấp 90 độ. Sự thay
đổi giải phẫu gặp trong trật khớp khuỷu, gẫy xương vùng khớp. Hai mỏm trên
lồi cầu ( trong, ngoài) xương cánh tay là chỗ bám của hai khối cơ gấp và duỗi
cẳng tay. Viêm hai mỏm này là nguyên nhân gây đau khớp khuỷu rất thường gặp.
Bình thường trục của chi trên khi khuỷu duỗi hết cẳng tay lệch ngoài khoảng
10 độ. Nhìn xem trục cẳng tay có vẹo trong hay ngoài không. Vẹo hay gặp
trong bệnh vẹo khớp khủy do di chứng tổn thương sụn phát triển đầu dưới xương cánh tay.
Khám đánh giá biên độ vận động khớp khuỷu. gồm gấp duỗi, sấp ngửa cẳng
tay xem có bị hạn chế và đau.
3. Khám vùng cổ tay và bàn tay.
Liên quan 2 mỏm trâm: Mỏm trâm quay thấp hơn mỏm trâm trụ 1 – 1,5 cm.
Khi mỏm trâm quay cao hơn hoặc ngang với mỏm trâm trụ có thể do gãy đầu dưới xương quay.
Trục cẳng bàn tay thẳng qua ngón giữa bàn tay: bàn tay lệch quay gặp trong
gẫy đầu dưới xương quay, lệch trụ các ngón tay gặp trong viêm khớp dậng thấp.
Biến dạng mất duỗi chủ động đốt xa ngón tay do tổn thương chỗ bám tận gân
duỗi ngón tay gặp trong hội chứng mallet.
Bàn tay rủ không duỗi cổ tay bàn ngón tay ( bàn tay rủ cổ cò) gặp trong tổn thương thần kinh quay.
Teo cơ mô cái gặp trong tổn thương thần kinh giữa tạo nên mô cái gầy và
ngón cái khép ( dấu hiệu bàn tay khỉ), teo cơ mô út và cơ gian cốt bàn tay,
ngón 4,5 đốt bàn ngón và liên đốt gần duỗi quá mức đốt xa gấp (bàn tay vuốt
trụ) do tổn thương thần kinh trụ.
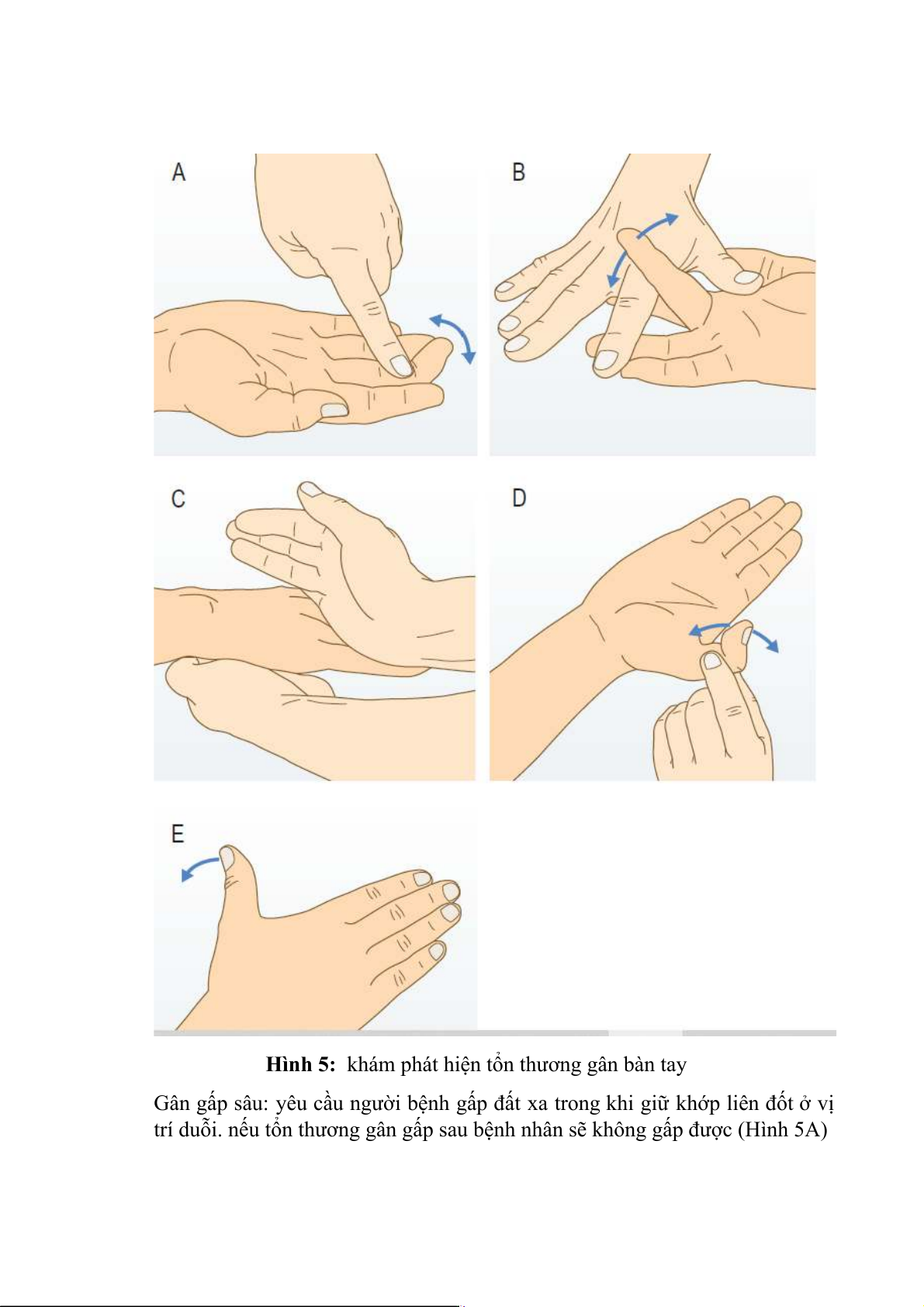
Khám đánh giá tổn thương gân:
Gân duỗi dài và gấp dài ngón I: giữ chắc đốt I và yêu cầu bệnh nhân gấp và
duỗi đốt II ( Hình 5D ), nếu tổn thương gấp haoặc duỗi sẽ không làm được gấp hoặc duỗi.
Gân duỗi dài ngón I: bệnh nhân đặt bàn tay trên mặt bàn phẳng và từ dạỗi
ngón I. nếu gân duỗi không tổn thương sẽ thực hiện được, nếu đau gặp trong
bệnh lý De Quervain ( hinh 5E ).
Gân duỗi chung các ngón: yêu cầu người bệnh duỗi các ngón khi bàn tay ở tư
thế trung gian (Hình 5C) nếu không thực hiện được có tổn thương gân duỗi
Hình 5: khám phát hiện tổn thương gân bàn tay
Gân gấp sâu: yêu cầu người bệnh gấp đất xa trong khi giữ khớp liên đốt ở vị
trí duỗi. nếu tổn thương gân gấp sau bệnh nhân sẽ không gấp được (Hình 5A)
Gân gấp nông các ngón: giữ các ngón ở tư thế duỗi hết và yêu cầu gấp khớp
liên đốt ngón được khám (hình 5B) nếu không thực hiện được là có tổn thương gân gấp nông.
Khám thần kinh bàn tay: ( quay, trụ, giữa)
Cảm giác thần kinh quay mặt mu bờ quay ( hõm lào), thần kinh trụ bờ trụ bàn
tay, thần kinh giữa mặt gan các ngón I, II, III.
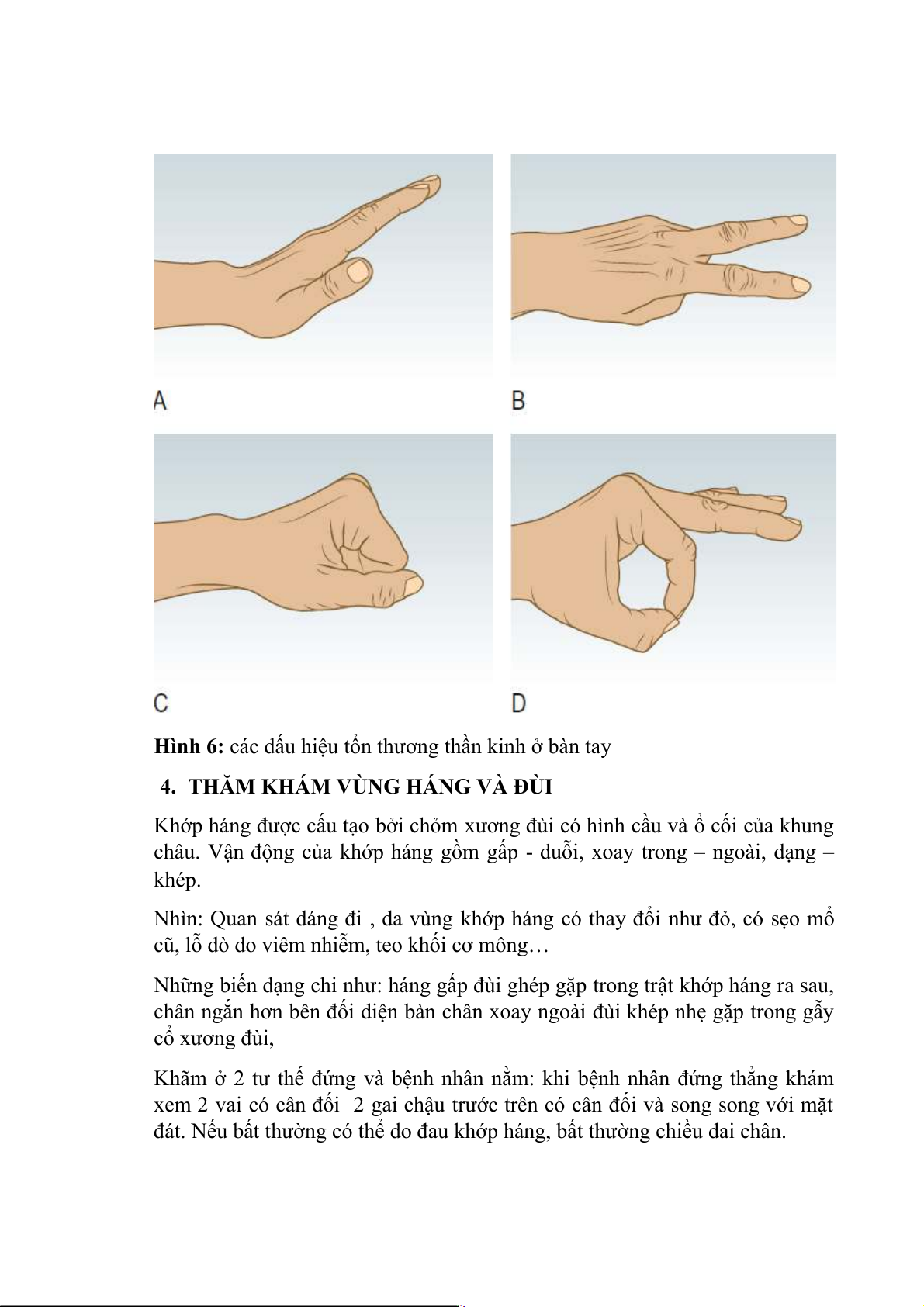
Khám chức năng vận động của thần kinh: thực hiện các dấu hiệu sau: Paper – Scissors – Stone – Ok.
Dấu hiệu Paper : yêu cầu người bệnh duỗi hết cổ tay và ngón tay ( Hình 6A).
Thần kinh quay chi phỗi cơ duỗi cổ tay và ngón tay. Nếu không thực hiện
được tức tổn thương thần kinh quay bàn tay rủ cổ cò.
Dấu hiệu Scissors: người bệnh nắm ngón 1 vào ngón 4,5 và ngón 2,3 duỗi rồi
thực hiện dạng, khép ngón 2,3 (Hình 6B). Nếu không thực hiện được có tổn
thương thần kinh trụ do thần kinh trụ chi phối cơ mô út, gấp sâu cá ngón 4,5
cơ giun 3,4 gian cốt, cơ khép ngắng ngón 1. Khi bàn tay duỗi có dấu hiệu bàn tay vuốt trụ.
Dấu hiệu Stone: yêu cầu bệnh nhân nắm chặt bàn tay (hình 6C) nếu không
nắm chặt được có tổn thương thần kinh giữa do thần kinh giữa chi phối cơ mô
cái, cơ dạng và đối chiếu ngón cái, cơ giun 1,2. Cơ gấp sâu ngón 2,3 cơ gấp nông các ngón.
Dấu hiệu OK: yêu cầu người bệnh làm nghiệp pháp đối chiếu ngón 1,2 chặt.
nếu không thực hiện được là có tổn thương thần kinh liên cốt trước ( nhánh
vận động của thần kinh giữa) chi phối cơ gấp dài ngón 1, cơ gấp chung sâu
ngón 2 và cơ sấp vuông. Bị tổn thương hay gặp trong gẫy trên lồi cầu xương cánh tay.
Hình 6: các dấu hiệu tổn thương thần kinh ở bàn tay
4. THĂM KHÁM VÙNG HÁNG VÀ ĐÙI
Khớp háng được cấu tạo bởi chỏm xương đùi có hình cầu và ổ cối của khung
châu. Vận động của khớp háng gồm gấp - duỗi, xoay trong – ngoài, dạng – khép.
Nhìn: Quan sát dáng đi , da vùng khớp háng có thay đổi như đỏ, có sẹo mổ
cũ, lỗ dò do viêm nhiễm, teo khối cơ mông…
Những biến dạng chi như: háng gấp đùi ghép gặp trong trật khớp háng ra sau,
chân ngắn hơn bên đối diện bàn chân xoay ngoài đùi khép nhẹ gặp trong gẫy cổ xương đùi,
Khãm ở 2 tư thế đứng và bệnh nhân nằm: khi bệnh nhân đứng thẳng khám
xem 2 vai có cân đối 2 gai chậu trước trên có cân đối và song song với mặt
đát. Nếu bất thường có thể do đau khớp háng, bất thường chiều dai chân.
Khi bệnh nhân năm: háng gấp 90 độ 3 mốc gâi chậu trước trên đỉnh mấu
chuyển lớn và u ngồi trên 1 đường thẳng ( đường Roser Nelaton)
Đau tại mấu chuyển lớn thường do bao thanh dịch mấu chuyển, đau tại ụ ngồi
và mấu chuyển bé thường gặp trong thể thao do đau chỗ bám tận gân
harmtring và cơ đái chậu.
Khám tầm vận động của khớp háng. Gấp khớp háng: bệnh nhân nằm ngửa
khung chậu ép xuống giường và gấp háng đánh giá biên độ gấp
Dạng và khép: bệnh nhân nằm ngửa, giữ khung châu và tiến hành thực hiện ( Hình 7A)
Xoay trong ngoài: bệnh nhân nằm ngửa gối duỗi hết và xoay bàn chân ra
ngoài, vào trong. Hoặc gối gấp 90 độ rồi xoay bàn chân vào trong để đánh giá
xoay ngoài khớp háng và ngược lại ( Hình 7 B).
Duỗi háng: người bệnh nằm sấp và một tay cố định khung chậu, tay kia nhấc
chân lên để đánh giá duỗi khớp háng (Hình 7C)
Hình 7: Khám vận động khớp háng
Tam giác Bryant: bệnh nhân nằm ngửa kẻ đường nối gai chậu trước trên với
đỉnh mấu chuyển lớn, đường từ mấu chuển lớn song song mặt gường, đường
từ gai chậu trước trên vuông góc mặt giường. tam giác Bryant vuông và 2
bên bằng nhau, nếu bất thường hay gặp do gẫu cổ xương đùi, trậ khớp háng.
Tam giác đùi là một vùng tam giác giới hạn ở nông bởi 3 cạnh: nếp lằn bẹn ở
trên, cơ may ở ngoài và bờ trong cơ khép dài. Khám mạch đùi và cổ xương đùi ở tam giác đùi.
5. THĂM KHÁM VÙNG GỐI VÀ CẲNG CHÂN:
Khớp gối là khớp ròng rọc được cấu tạo bởi đầu dưới xương đùi và mâm
chầy, vập động của khớp gối chủ yếu là gấp duỗi với tầm vận động duỗi gấp
5/0/150 độ. không có động tác lắc ngang khi gối duỗi hết, nếu có là dấu hiệu
tổn thương bao khớp, dây chằng hoặc gãy xương.
Nhìn quan sát dáng đi, người bệnh bước đi và đứng thẳng.
Nhìn sẹo quanh gối đặc biệt sẹo co, sẹo mổ cũ có thể gây hạn chế vận động
khớp. nhìn sưng và tấy đỏ da quanh khớp
Các biến dạng khớp như chân chữ O, chữ X gặp trong biến dạng bẩm sinh.
các biến dạng vẹo trong, vẹo ngoài do tổn thương dây chằng. Teo cơ đặc biệt
cơ tứ đầu hay gặp trong tổn thương khớp gối mãn tính. Sự khác nhau về chiều dài chi.
Những biến dạng co rút gấp gối phát hiện dễ dàng khi bệnh nhân nằm ngửa.
Tràn dịch khớp gối quan sát dễ trước trên túi cùng bánh chè, u nang bao hoạt dịch ở hố kheo. Khám:
Khám dấu hiệu bập bềnh xương bánh chè: Bình thường trong ổ khớp có ít
dịch khớp nên xương bánh chè luôn luôn nằm sát vào hai lồi cầu. Trường hợp
ở khớp có nhiều dịch (tràn máu ổ khớp, viêm khớp) sẽ đẩy xương bánh chè
lên, khi ta dùng ngón tay đè nó xuống, nó sẽ chạm vào lồi cầu xương đùi và
thả tay ra nó bập bềnh trở lại.
Hình 8: Dấu hiệu bập bềnh xương bánh chè
Tìm điểm đau quanh đường khớp
Khám vận động chủ động trước và thụ động sau. Phát hiện sự hạn chế vận
động, các tiếng phát ra trong khớp gặp trong thoái hóa khớp.
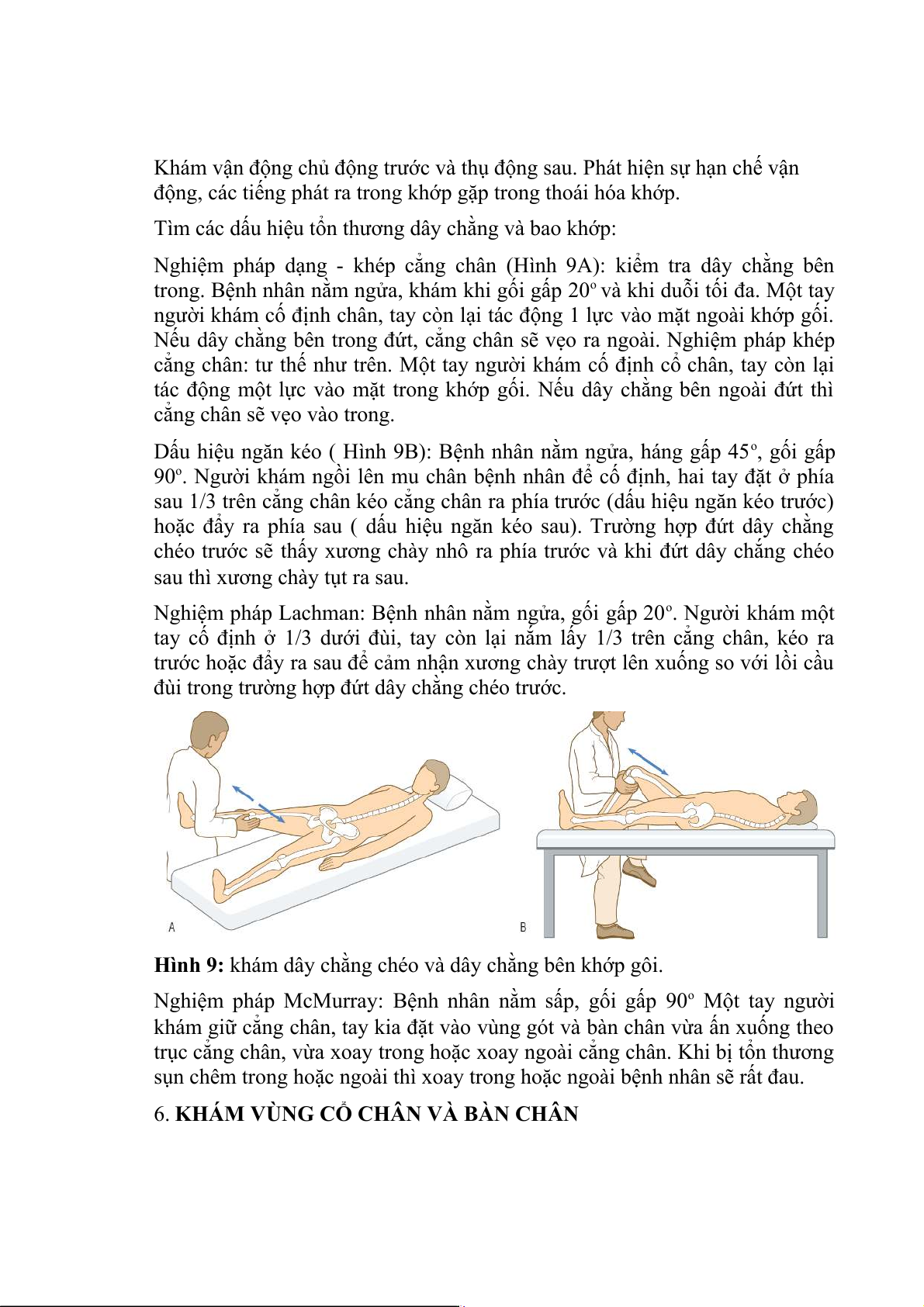
Tìm các dấu hiệu tổn thương dây chằng và bao khớp:
Nghiệm pháp dạng - khép cẳng chân (Hình 9A): kiểm tra dây chằng bên
trong. Bệnh nhân nằm ngửa, khám khi gối gấp 20o và khi duỗi tối đa. Một tay
người khám cố định chân, tay còn lại tác động 1 lực vào mặt ngoài khớp gối.
Nếu dây chằng bên trong đứt, cẳng chân sẽ vẹo ra ngoài. Nghiệm pháp khép
cẳng chân: tư thế như trên. Một tay người khám cố định cổ chân, tay còn lại
tác động một lực vào mặt trong khớp gối. Nếu dây chằng bên ngoài đứt thì
cẳng chân sẽ vẹo vào trong.
Dấu hiệu ngăn kéo ( Hình 9B): Bệnh nhân nằm ngửa, háng gấp 45o, gối gấp
90o. Người khám ngồi lên mu chân bệnh nhân để cố định, hai tay đặt ở phía
sau 1/3 trên cẳng chân kéo cẳng chân ra phía trước (dấu hiệu ngăn kéo trước)
hoặc đẩy ra phía sau ( dấu hiệu ngăn kéo sau). Trường hợp đứt dây chằng
chéo trước sẽ thấy xương chày nhô ra phía trước và khi đứt dây chắng chéo
sau thì xương chày tụt ra sau.
Nghiệm pháp Lachman: Bệnh nhân nằm ngửa, gối gấp 20o. Người khám một
tay cố định ở 1/3 dưới đùi, tay còn lại nắm lấy 1/3 trên cẳng chân, kéo ra
trước hoặc đẩy ra sau để cảm nhận xương chày trượt lên xuống so với lồi cầu
đùi trong trường hợp đứt dây chằng chéo trước.
Hình 9: khám dây chằng chéo và dây chằng bên khớp gôi.
Nghiệm pháp McMurray: Bệnh nhân nằm sấp, gối gấp 90o Một tay người
khám giữ cẳng chân, tay kia đặt vào vùng gót và bàn chân vừa ấn xuống theo
trục cẳng chân, vừa xoay trong hoặc xoay ngoài cẳng chân. Khi bị tổn thương
sụn chêm trong hoặc ngoài thì xoay trong hoặc ngoài bệnh nhân sẽ rất đau.
6. KHÁM VÙNG CỔ CHÂN VÀ BÀN CHÂN
Khớp cổ chân là khớp bản lề được tiếp khớp của mặt trên xương sên với mặt
dưới của đầu duõiwơng chầy và hai bên là hai mắt cá cho phép khớp cổ chân
vận động gấp mu và gan chân, xoay trong ngoài sấp và ngửa.
Các điểm cần chú ý khi khám:
Vị trí 2 mắt cá: Mắt cá ngoài thấp hơn mắt cá trong 1 – 1,5 cm. Thay đổi mối
tương quan khi có gãy xương mắt cá.
Quan sát các biến dạng bàn chân, các biến dạng khớp bàn ngón như hạt
trophy, vẹo ngón 1 ra ngoài, dấu hiệu đứt gân Achilles (Hình 10A)…
Khám dây chằng quanh khớp để xác định điểm đau chói.Nghiệm pháp vẹo
trong - ngoài cổ chân: người khám cầm dưới gan bàn chân xoay trong bàn
chân để đánh giá dây chằng bên mác, xoay ngoài bàn chân để đánh giá dây chằng bên chày.
Trật khớp phía ngoài được phát hiện bằng nghiệm pháp rút ngăn kéo trước.
Để thực hiện nghiệp pháp khám này, người khám 1 tay cổ định phần dưới
cẳng chân, tay còn lại đặt dưới bàn chân và giữ gót chân rồi kéo gót chân về
phía trước. Nếu dây chằng còn nguyên vẹn sẽ không có dấu hiệu lỏng lẻo
khớp khi kéo căng phía trước khớp.
Thực hiện nghiệm pháp khám Thompson (Hình 10B) để kiểm tra rách gân
Achilles. Để thực hiện nghiệm pháp này, người khám bóp cơ bắp chân khi
bệnh nhân nằm sấp. Nếu không có phản xạ gấp khớp cổ chân về phía gan
chân chứng tỏ có biểu hiện đứt gân hoặc mất chức năng gân hoàn toàn. A B
Hình 10: A. dấu hiệu đứt kín gân achilles, B. nghiệm pháp Thompson
Tài liệu tham khảo´
1. Macleod´s clinical examination (2013). Thirthteen edition, Churchill Livingston Elsevier.
2. Lynn S. Bickley,MD, FACP (2013). BATES´s Guide to physical
examinatoin and history taking, 11 edition, Volter kluwer Health
lippincott Williams & Wilkins.
3. Textbook of Orthopeadic, Trauma and Rhumatology (2013). second
edition, Churchill Livingston Elsevier.
4. Texbook of Orthopeadics and Trauma.(2016). Third Edition, jaypee
brother medical publishers (p) Ltd.
5. Mark Denis B, william Talbot Bownen Luchy (2016). Machanism of
clinical signs, Churchill livingston Elsevier.

