





Preview text:
BỆNH ÁN NỘI KHOA I/ HÀNH CHÍNH:
Họ và tên: NGUYỄN VĂN TỶ PHÚ Tuổi: 70 Dân tộc: Kinh Giới tính: Nam
Nghề nghiệp: Nhân viên văn phòng (Hết tuổi lao động).
Địa chỉ: 58 KV Yên Hạ, phường Lê Bình, quận Cái Răng, thành phố Cần Thơ
Ngày nhập viện: 14 giờ 27 phút, ngày 16/10/2023 II/ CHUYÊN MÔN:
1/ Lý do vào viện: chuyển tuyến 2/ Bệnh sử:
Cách nhập viện #1 tháng, bệnh nhân khởi phát ho khan, ho thành từng cơn, nhiều
vào buổi sáng và buổi tối, không kèm sốt, bệnh nhân không xử trí gì. Bệnh nhân ho
khan với tính chất trên trong suốt 1 tuần thì xuất hiện đau ngực (P), đau tăng khi hít sâu
hoặc thay đổi tư thế, không giảm khi nghỉ ngơi, người nhà thấy lo lắng nên đưa bệnh
nhân đến khám tại Bệnh viện Đa khoa số 10, tại đây bệnh nhân được chẩn đoán theo
dõi lao phổi và chuyển đến nhập viện tại Bệnh viện Lao và Bệnh phổi Thành phố Cần
Thơ, bệnh nhân được chỉ định chụp X-quang ngực và cắt lớp vi tính lồng ngực có tiêm
thuốc cản quang (1-32 dãy), chẩn đoán tràn dịch màng phổi (P) và u phổi (P), thực hiện
chọc dò dịch màng phổi (P) 5 lần, người nhà khai dịch máu đỏ bầm, #1L/lần. Cách nhập
viện 3 ngày, bệnh nhân được chuyển đến Bệnh viện Ung bướu Cần Thơ để sinh thiết u
phổi, kết quả carcinôm tuyến xâm lấn màng phổi, cùng ngày, bệnh nhân được đặt sonde
tiểu do bí tiểu. Cách nhập viện 1 ngày, bệnh nhân được chọc dò 1 lần dịch màng phổi
#900ml dịch đỏ sẫm, chẩn đoán suy thận mạn nên chuyển đến nhập viện tại Bệnh viện
Đa khoa Thành phố Cần Thơ.
* Tình trạng lúc nhập viện:
- Bệnh tỉnh, tiếp xúc được - Niêm hồng nhạt - DHST: M: 80 l/p HA: 210/120 mmHg Nhiệt độ: 37 oC Nhịp thở: 25 l/p SpO2 91% (qua canula)
- Bệnh nhân than khó thở - Thở co kéo - Tim đều - Phổi (P) giảm âm
- Nước tiểu vàng trong qua sonde
* Chẩn đoán lúc nhập viện: U ác phổi (P) biến chứng tràn dịch màng phổi (P)/tăng
huyết áp, suy thận mạn, theo dõi viêm gan * Xử trí:
- Thở oxy qua mask 10 lần/p - Furosol 20mg 02A (TMC)
1 giờ sau ghi nhận HA 150/80 mmHg, SpO2 99% (oxy mask 10 l/p), giảm khó thở
* Diễn tiến bệnh phòng: Ngày 16/10/2023 (Ngày 1):
- Bệnh nhân tỉnh, tiếp xúc tốt - DHST: - Mạch 111 l/p - HA: 150/80 mmHg - SpO2 99% (oxy mask 10l/p) - Nhiệt độ: 370C - Còn khó thở - Ăn uống kém
- Tiểu qua sonde, #1,5 lít/12h, nước tiểu vàng trong - Da niêm nhợt - Tim đều
- Phổi (P) giảm âm, ran rít - Bụng mềm
Kết quả đường máu mao mạch tại giường (20h, 16/10): 214,2 mg/dL Xử trí: - Thở oxy mask túi 10 l/p Ventolin 5mg 01 tép - { x 3 (PKD) Natri 0,9% 2ml
- Natri clorid 0,9% 500ml 1 chai (TTM) XXX g/p - Calcigluconat 01A (TMC) - Lorsantan 50mg 1 viên - Actrapid 10UI - Glucose 20% 250ml (TTM) XXX g/p
* Tình trạng hiện tại - Còn khó thở - Ăn uống kém
- Đau ngực (P), ho có đàm vướng cổ
- Tiểu vàng trong #650 ml/6h qua sonde tiểu 3/ Tiền sử: 3.1. Bản thân: - Nội khoa:
+ U ác phổi P đang điều trị
+ Tăng huyết áp phát hiện cách nay #1 tháng đang điều trị bằng Nifedipin
20mg 01v x2 (HA cao nhất 220mmHg, huyết áp dễ chịu 120mmHg)
- Ngoại khoa: chưa ghi nhận
- Thói quen: Hút thuốc 40 gói-năm, ngưng từ khi nhập viện (#1 tháng)
3.2. Gia đình: cha ruột K phổi, mất năm 68 tuổi do K phổi tiến triển
4/ Khám lâm sàng: 10 giờ, 17/10/2023
4.1. Khám toàn trạng:
- Bệnh tỉnh, tiếp xúc tốt
- Niêm mạc mắt và lưỡi hồng nhạt
- Da xanh xao. Lòng bàn tay trắng nhạt đến đốt xa ngón tay
- Móng trơn láng, tóc không dễ gãy rụng
- Tuyến giáp không to, hạch ngoại vi sờ không chạm - Không phù - DHST: Mạch: 114 lần/phút HA:120/80 mmHg
Nhịp thở: 32 lần/phút Nhiệt độ: 370C
SpO2: 95% (thở oxy qua canula mũi 3l/p)
- Cân nặng: 50kg; chiều cao: 160cm
BMI: 19.5kg/m2 => Thể trạng trung bình 4.2. Khám tim:
- Lồng ngực cân đối, không ổ đập bất thường
- Sờ được mỏm tim ở khoang liên sườn V, đường trung đòn (T) - Rung miu (-), Harzer (-)
- Tần số tim 114l/p. T1, T2 nghe rõ, đều, không âm thổi bệnh lý 4.3. Khám phổi:
- Lồng ngực bên P nhô cao hơn bên T, khoang liên sườn bên P giãn rộng, di động
kém khi thở, co kéo cơ hô hấp phụ - Rung thanh phổi P < T
- Gõ đục toàn phổi P. Phổi T gõ trong
- Rì rào phế nang phổi P giảm, không có tiếng cọ màng phổi. Phổi T không ran 4.4. Khám hạch
Hạch cổ, hạch thượng đòn, hạch nách: sờ không chạm
4.5. Khám thận tiết niệu
- Hố thắt lưng hai bên không sưng đỏ
- Sờ các điểm niệu quản không đau - Chạm thận (-) 4.6. Khám bụng:
- Bụng cân đối, không tuần hoàn bàng hệ, không sẹo mổ cũ
- Nhu động ruột 9 lần/p - Gõ trong
- Bụng mềm, không điểm đau khu trú, không u cục bất thường
- Gan lách sờ không chạm
4.7. Khám các cơ quan khác: chưa ghi nhận bất thường
5/ Tóm tắt bệnh án: Bệnh nhân nam, 70 tuổi, vào viện vì chuyển tuyến. Qua hỏi bệnh
và thăm khám lâm sàng ghi nhận:
- Bệnh tỉnh, tiếp xúc tốt
- Hội chứng thiếu máu mạn tính mức độ nặng: niêm mạc mắt và lưỡi hồng nhạt,
da xanh xao, lòng bàn tay trắng đến đốt xa ngón tay
- Hội chứng 3 giảm phổi (P): rung thanh giảm, gõ đục, rì rào phế nang giảm
- Hội chứng suy hô hấp cấp: khó thở, thở nhanh (32 lần/phút), co kéo cơ hô hấp phụ, SpO2 91% (qua canula)
- Triệu chứng hô hấp: Lồng ngực bên P nhô cao hơn bên T, khoang liên sườn bên
P giãn rộng, di động kém khi thở
- Thói quen: hút thuốc 40 gói-năm, ngưng từ khi nhập viện - Tiền sử:
+ Bản thân: u ác phổi P đang điều trị; Tăng huyết áp phát hiện cách nay #1
tháng đang điều trị bằng Nifedipin 20mg 01v x2 (HA cao nhất 220mmHg, huyết áp dễ chịu 120mmHg)
+ Gia đình: cha ruột mất năm 68 tuổi vì K phổi
6/ Chẩn đoán sơ bộ: U ác phổi (P) biến chứng tràn dịch màng phổi (P) thể tự do, suy
hô hấp cấp, đái tháo đường tuýp II/tăng huyết áp, thiếu máu mạn tính mức độ nặng 7/ Biện luận:
- Nghĩ tràn dịch màng phổi (P) thể tự do vì ngực (P) bệnh nhân nhô cao hơn ngực
(T), khoang gian sườn (P) giãn, bệnh nhân có hội chứng 3 giảm ở phổi (P) là rì
rào phế nang giảm toàn phổi (P), rung thanh giảm, gõ đục toàn phổi (P).
- Nghĩ suy hô hấp cấp do bệnh nhân khó thở, thở nhanh, co kéo cơ hô hấp phụ, SpO2 91% (qua canula)
- Nghĩ thiếu máu mạn tính mức độ nặng do niêm mạc mắt và lưỡi hồng nhạt, da
xanh xao, lòng bàn tay trắng đến đốt xa ngón tay
- Nghĩ u ác phổi (P) biến chứng tràn dịch màng phổi (P) do bệnh nhân lớn tuổi (70
tuổi), có yếu tố nguy cơ hút thuốc lá 40 gói-năm, cha ruột mất vì K phổi. Bên
cạnh đó, bệnh nhân được chẩn đoán u ác phổi (P), khi chọc hút dịch màng phổi
là dịch máu, dịch tái phát nhanh.
8/ Cận lâm sàng đã có: - ECG
Nhịp nhanh xoang, tần số 116 lần/phút
Thiếu máu cục bộ cơ tim
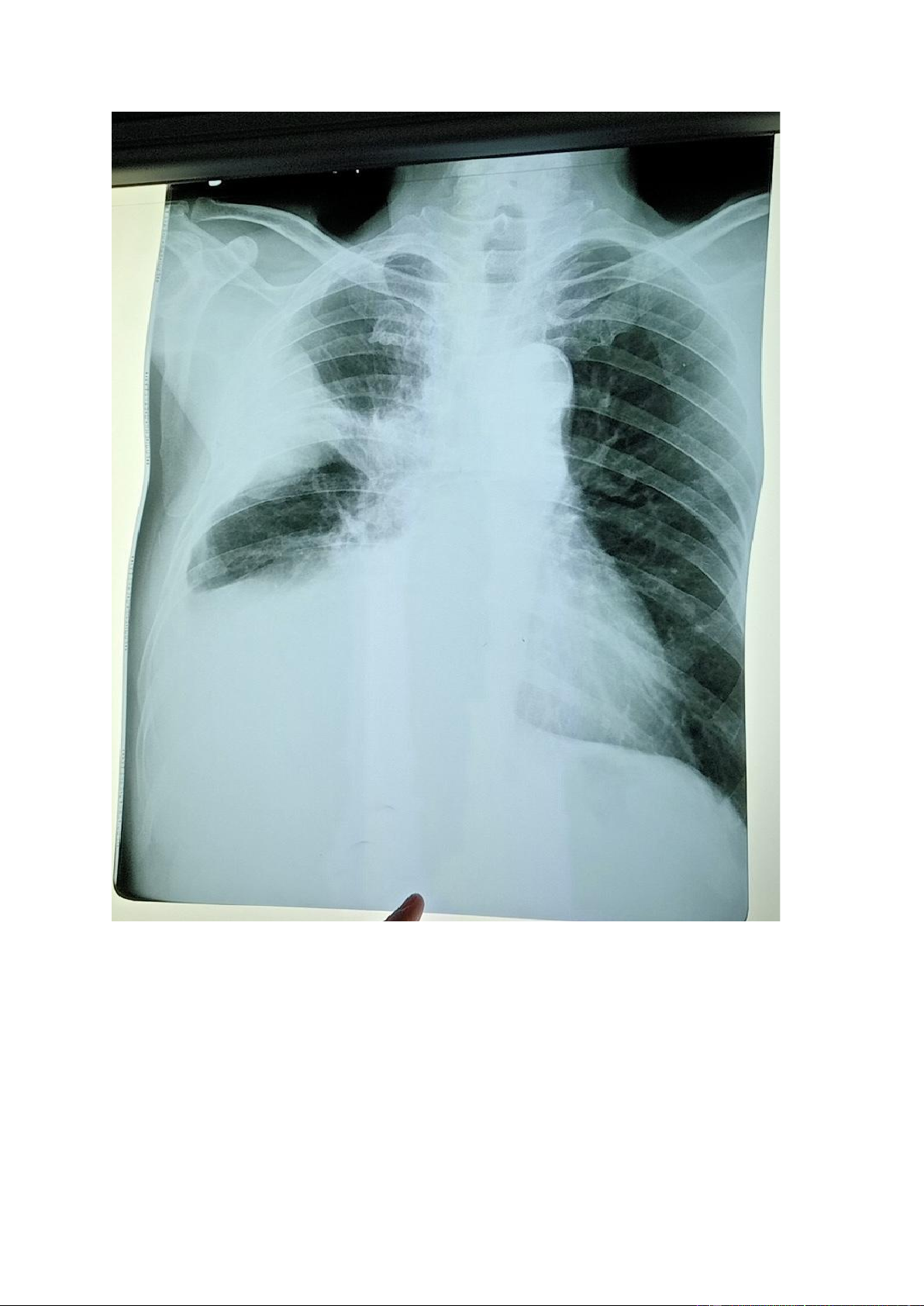
- Xquang ngực thẳng:
+ Xquang ngực thẳng 28/9/2023
Vòm hoành P cao hơn vòm hoành T # 5cm
Mờ đồng nhất đáy phổi P, Tù góc sườn hoành P
Hình ảnh bóng mờ sát thành ngực P, tạo góc Bernou tù nghĩ tổn thương từ thành
ngực, màng phổi, nghĩ có thể là u ở màng phổi P hoặc tràn dịch khu trú rãnh liên thùy,
cần kết hợp với CT scan để hỗ trợ thêm chẩn đoán
Kết luận: Tràn dịch màng phổi P thể tự do
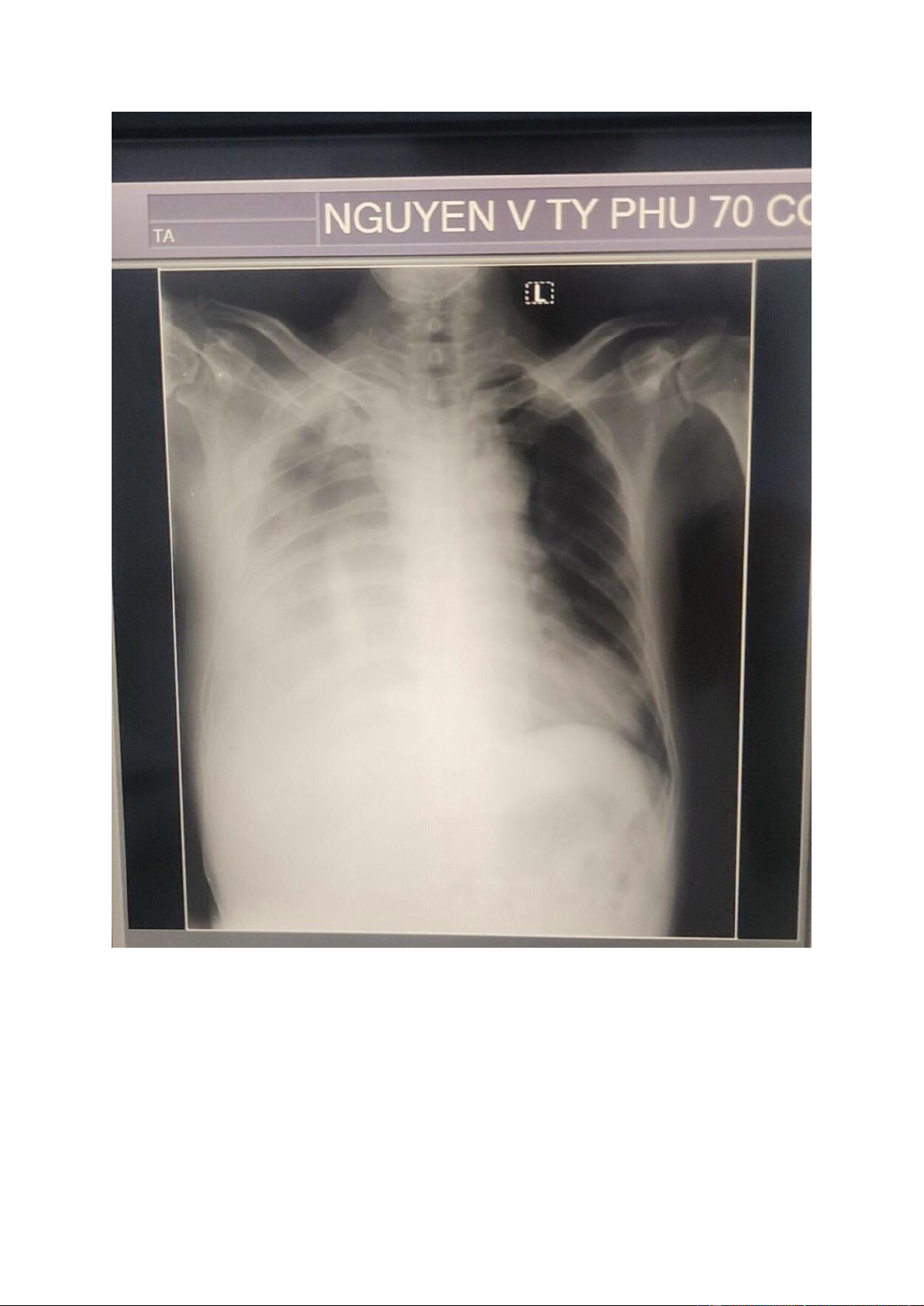
- Xquang ngực thẳng 16/10/2023
Mờ khá đồng nhất phế trường phổi P, đặc biệt là ½ dưới phổi P, xóa bờ vòm hoành và bờ tim P
Cung động mạch chủ không phồng Bóng tim khó khảo sát Góc sườn hoành P mờ
Phế trường phổi T tăng sáng
Khí quản bị đẩy lệch về bên T Kết luận:
Tràn dịch màng phổi P thể tự do lượng nhiều
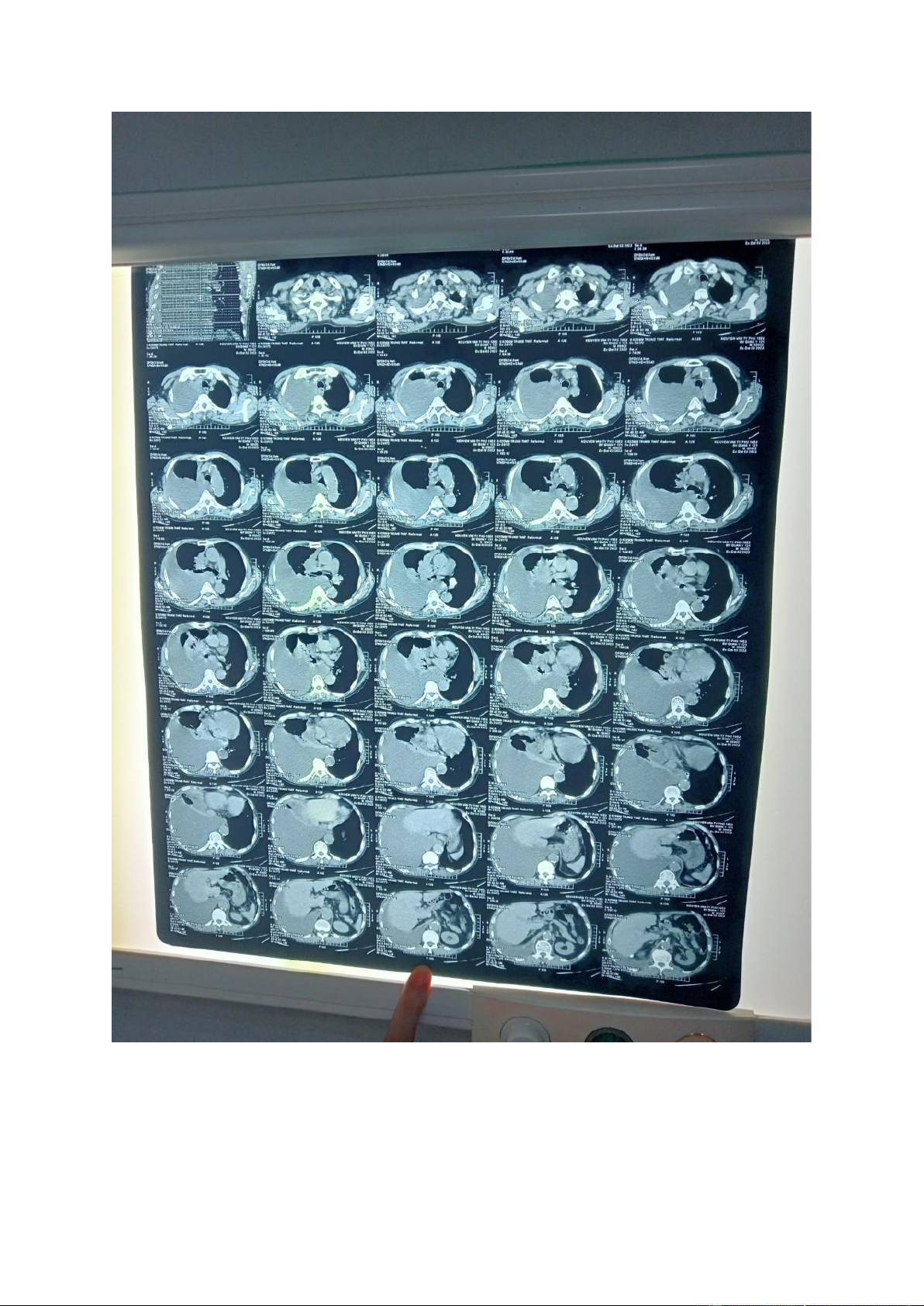
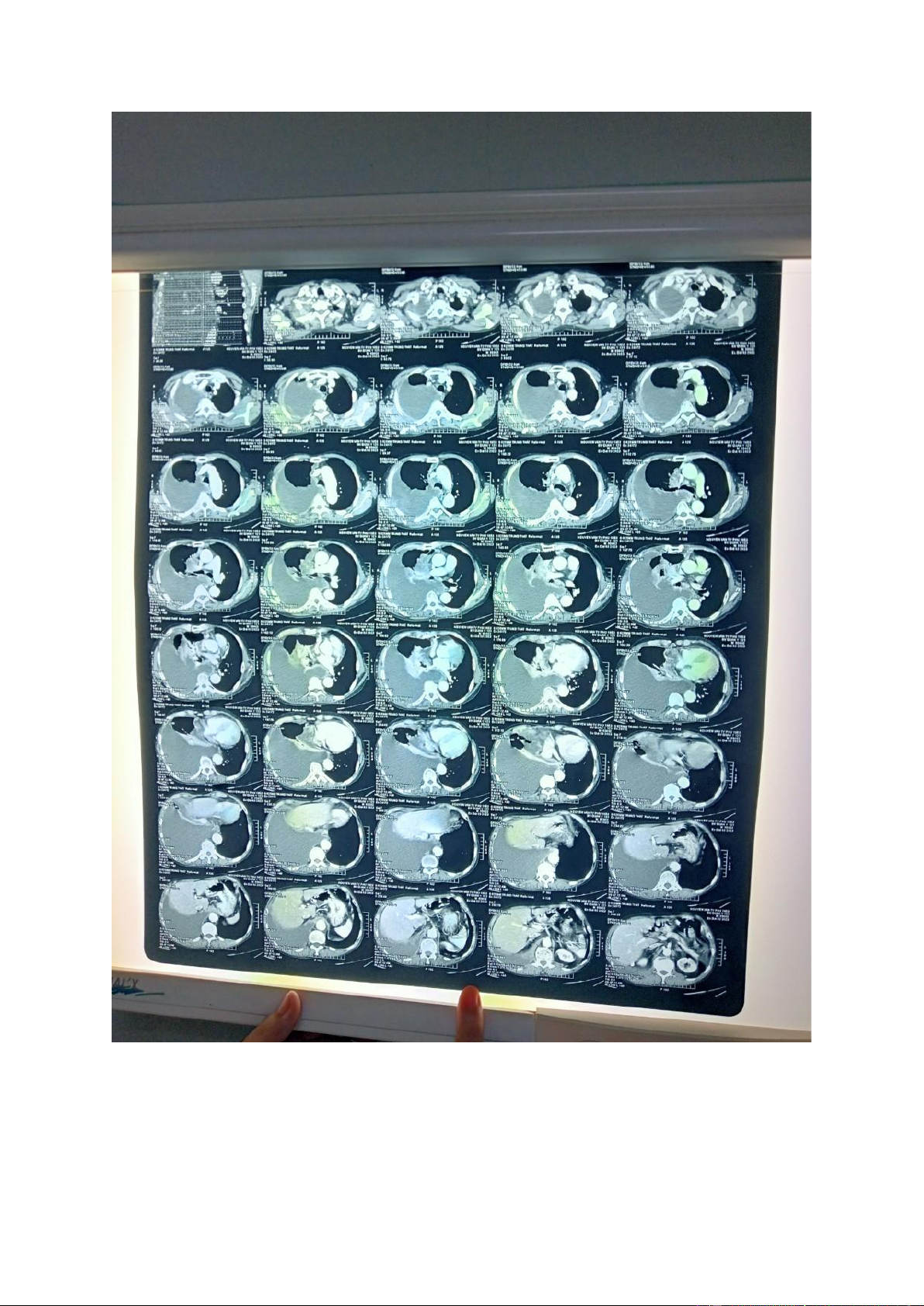
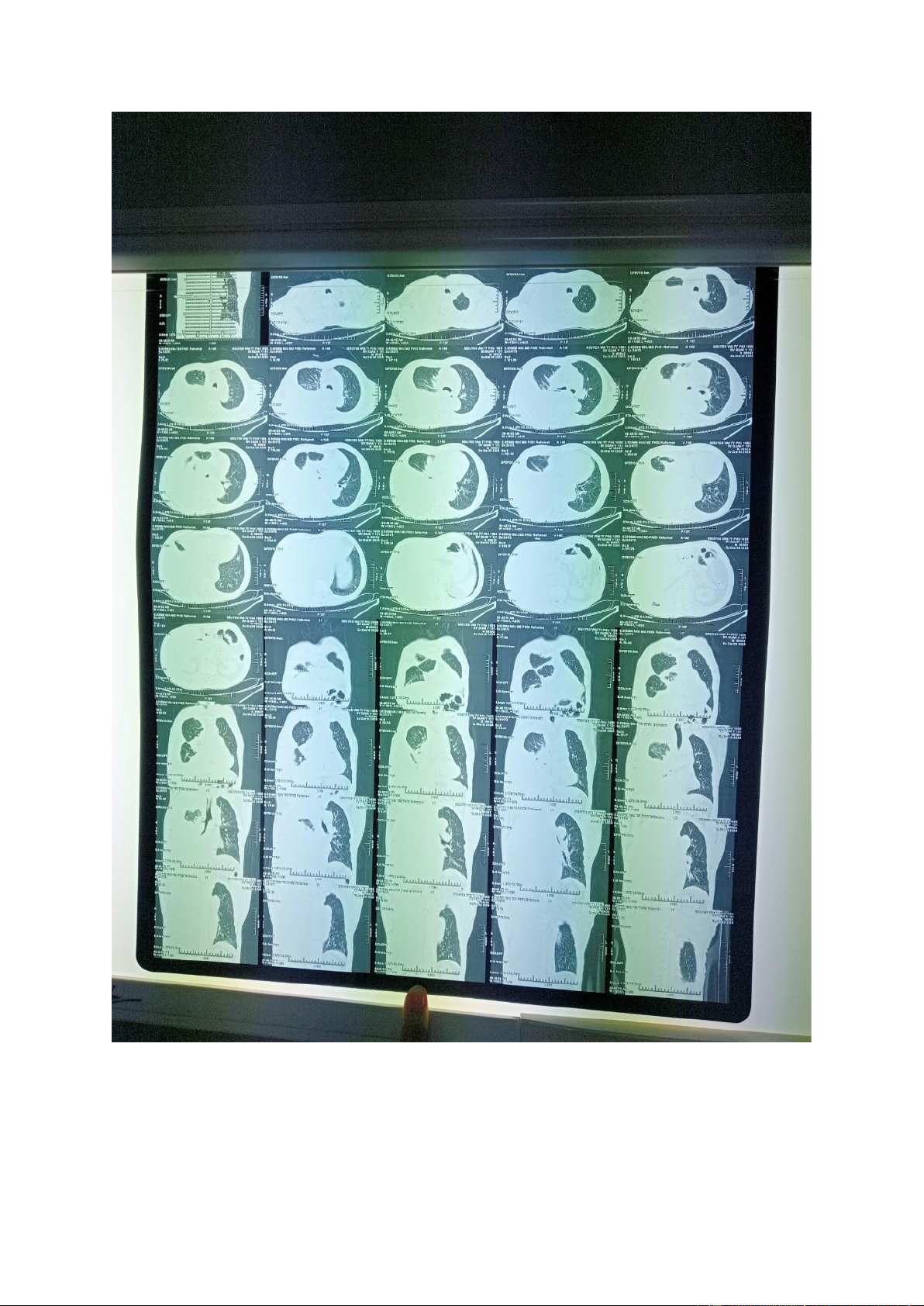
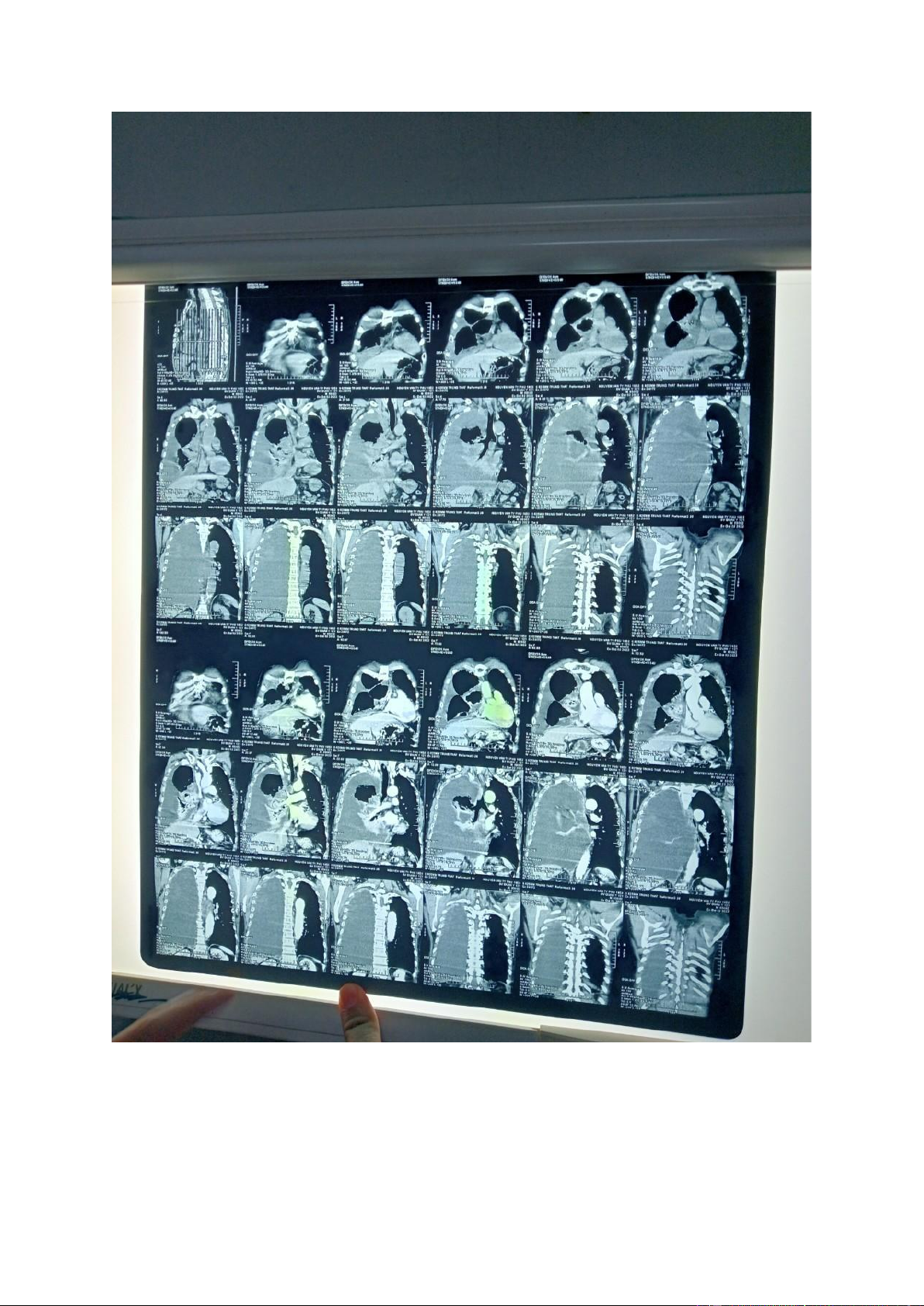
- Chụp cắt lớp vi tính ngực: Mô tả:
Không thấy bất thường thành ngực
Không bất thường các mạch máu lớn
Tràn dịch màng phổi (P) lượng nhiều, đậm độ thấp
Dày thành màng phổi (P) dạng nốt thành
Mảng bất thuốc kém không đồng nhất vùng rốn phổi (P), KT#50x53mm
Hạch cạnh (P) khí quản, rốn phổi (P), carina d#10-15mm, bắt thuốc kém Kết luận:
Tổn thương phổi P nghĩ u di căn màng phổi, di căn hạch trung thất.
Tràn dịch màng phổi P lượng nhiều - Giải phẫu bệnh:
Carcinôm tuyến xâm lấn màng phổi
- Khí máu động mạch: Thông số Kết quả Baro 752 Nhiệt độ 37 FiO2 60 % pH 7.404 pCO2 27.2 mmHg (giảm) pO2 163.3 mmHg (tăng) tHb - SO2 99.1% HCO3 chuẩn 19.4mmol/L BEecf -8.1mmol/L
Giảm oxy máu. PaO2/FiO2 = 272 -> Tổn thương phổi cấp Tăng thông khí
Kiềm hô hấp mạn bù trừ bằng toan chuyển hóa
- Tổng phân tích tế bào máu ngoại vi: Thông số 16/10 Hồng cầu 2.41 triệu/mm3 Hb 7.4g/dL MCV 92 fL MCH 31 pg Hct 22% Bạch cầu 9280/mm3 Neu 91.3% Lym 5.99% Tiểu cầu 242000/mm3
Kết luận: Thiếu máu đẳng sắc đẳng bào mức độ nặng
-Định nhóm máu: AB+ - Hóa sinh máu: Thông số 16/10 Creatinine 228 umol/L eGFR (CKD-EPI) 26 ml/phút/1,73m2 Glucose 10.7 mmol/L AST 42UI ALT 21UI
Biện luận: Bệnh nhân có giảm độ lọc cầu thận ước tính (eGFR) -> suy giảm
chức năng thận. Nghĩ bệnh thận mạn do bệnh nhân có tiền sử tăng huyết áp, ngoài ra
bệnh nhân có thiếu máu đẳng sắc đẳng bào mức độ nặng nghĩ là biến chứng của bệnh thận mạn
- Điện giải đồ: Thông số 16/10 Na+ 138 mmol/L K+ 5.7 mmol/L Cl- 104 mmol/L
9/ Cận lâm sàng đề nghị:
- Xét nghiệm dịch màng phổi
- Siêu âm thận - tiết niệu - Định lượng ACR
10/ Chẩn đoán xác định: U ác phổi (P) giai đoạn IVA (T3N2M1a) biến chứng tràn
dịch màng phổi (P) thể tự do lượng nhiều, suy hô hấp cấp - suy thận mạn giai đoạn 4
(theo KDIGO 2023) nghĩ do tăng huyết áp, đái tháo đường tuýp II, biến chứng thiếu
máu mạn tính mức độ nặng/tăng huyết áp 11/ Điều trị:
11.1. Hướng điều trị: - Hỗ trợ hô hấp - Kiểm soát huyết áp - Tiêu đàm
- Bồi phụ thể tích tuần hoàn
11.2. Điều trị cụ thể: - Thở oxy 3l/p qua canula Ventolin 5mg 1 tép - { x 6 (PKD)/4h Natri clorid 0,9% 2ml
- Truyền máu: truyền hồng cầu lắng 350ml 1 đơn vị
Truyền chậm 15 phút đầu, tiếp tục truyền tốc độ XXXg/p - NaCl 0.9% 500ml 1 chai (TTM) XXX g/p - Losartan 5mg 01v (u) 8h - Bromhexin 8mg 01v x 3(u) /8h 12/ Tiên lượng:
- Gần: bệnh nhân lớn tuổi ăn uống kém, u ác ở phổi giai đoạn IVA di căn màng
phổi, di căn hạch trung thất kèm theo bệnh nền suy thận mạn và tăng huyết áp,
biến chứng tràn dịch màng phổi kèm dịch tái lập nhanh nên thường xuyên gây
khó thở cho bệnh nhân, chọc hút dịch màng phổi thường xuyên làm tăng nguy
cơ tràn khí, tràn mủ màng phổi.
- Xa: bệnh nhân tràn dịch màng phổi, hạn chế vận động, nằm lâu, sinh hoạt tại
giường nên có nguy cơ viêm phổi, xẹp phổi, loét tùy đè, dịch trong màng phổi
lâu ngày có thể tạo ra u hạt, xơ hóa, lắng đọng canxi… U phổi di căn, tiên lượng thời gian sống ngắn. 13/ Dự phòng:
- Tuân thủ điều trị, phun khí dung, dùng thuốc đúng giờ.
- Kiểm soát bệnh nền suy thận mạn, tăng huyết áp.
- Thường xuyên xoay trở bệnh nhân, kết hợp vỗ lưng tập hít thở.
- Cân nhắc dẫn lưu màng phổi qua đường hầm dưới da, gây dính màng phổi bằng bột Talc.




