










Preview text:
lOMoAR cPSD| 47207367
Các rối loạn tiềm năng ác tính vùng miệng
TS. BS. NGUYỄN PHAN THẾ HUY
Mục tiêu học tập
1. Trình bày được khái niệm về rối loạn tiềm năng ác tính vùng miệng
2. Trình bày được định nghĩa của các rối loạn tiềm năng ác tính vùng miệng
3. Liệt kê các yếu tố nguy cơ liên quan đến rối loạn tiềm năng ác tính vùng miệng
4. Trình bày được nguy cơ ác tính của các rối loạn tiềm năng ác tình vùng miệng
5. Mô tả được đặc điểm lâm sàng của từng rối loạn tiềm năng ác tính vùng miệng
6. Trình bày được nguyên tắc xử trí các rối loạn tiềm năng ác tính vùng miệng Giới thiệu
Khái niệm “tiền ung thư” được giới thiệu vào năm 1805 dùng để chỉ một số bệnh lành
tính có khả năng tiến triển thành tình trạng ác tính xâm lấn khi theo dõi dài hạn. Hội
thảo chuyên gia Tổ chức Y tế Thế giới (World Health Organization, WHO) năm 2005
và 2020 khẳng định các rối loạn tiềm năng ác tính vùng miệng (oral potentially
malignant disorders, OPMD) đại diện cho “những vùng” tổ chức có đặc điểm lâm sàng
khác biệt tại thời điểm đánh giá ban đầu, và một tỷ lệ đã phát triển dần thành ung thư trong quá trình theo dõi.
Dù trên lâm sàng bệnh nhân hay bác sĩ có nhận ra được diễn tiến các biến đổi của niêm
mạc tại vị trí đó hay không thì carcinôm tế bào gai (squamous cell carcinoma, SCC) vẫn
có thể đã hiện diện. Do đó, ý kiến chuyên gia tại hội thảo 2005 đề xuất chuyển các thuật
ngữ được sử dụng trước đó như “tiền ung thư” (precancer), “tổn thương biểu mô dự
báo” (epithelial precursor lesions) và “tổn thương tiền ung thư/tiền ác tính trong biểu
mô” (precancerous/premalignant intraepithelial lesions) thành OPMD; các tổn thương
(lesions) và tình trạng (conditions) được gộp chung thành một tên là “các rối loạn”
(disorders). “Tiềm năng ác tính” (potentially malignant) hàm ý rằng không phải tất cả
bệnh nhân được chẩn đoán một trong các bất thường niêm mạc này sẽ xảy ra thành tình
trạng ác tính; carcinôm cũng không phải sẽ phát sinh chính xác ngay vị trí trước đó được
chẩn đoán là OPMD. Sự hiện diện của OPMD chỉ là một trong số các yếu tố gia tăng
nguy cơ phát triển ung thư, đây là một khái niệm quan trọng.
Bệnh nhân mắc OPMD có khả năng tăng tính nhạy cảm xảy ra ung thư ở bất kỳ vị trí
nào của khoang miệng trong suốt đời sống. Phần lớn OPMD có thể không tiến triển
thành carcinôm nhưng tại vùng bất thường này sự phát triển thành ung thư có xác suất
cao hơn so với niêm mạc bình thường về mặt lâm sàng, cũng như so với bệnh nhân
không có các rối loạn này. “Niêm mạc bình thường về mặt lâm sàng” có thể bất thường
ở cấp độ phân tử. Ung thư không nhất thiết xuất hiện tại vị trí có niêm mạc biến đổi
nhìn thấy được. Thách thức của bác sĩ khi xử trí bệnh nhân OPMD là làm sao xác định
bệnh nhân có xác suất cao phát triển thành tình trạng ác tính trong tương lai.
Định nghĩa và các yếu tố nguy cơ
Định nghĩa OPMD của WHO 2020 là “bất kỳ bất thường niêm mạc miệng nào có liên
quan tới tăng nguy cơ phát triển ung thư hốc miệng về mặt thống kê.” Bảng 1 cho biết
nguy cơ ác tính của một số OPMD. Bảng 2 cung cấp các định nghĩa cho các OPMD. 1 lOMoAR cPSD| 47207367
Bảng 1. Nguy cơ hoá các của một số rối loạn tiềm năng ác tính Tên rối loạn Nguy cơ ác tính Bạch sản 3,5%
Bạch sản tăng sinh dạng mụn cóc 63,3%–100% Hồng sản 51%
Xơ hoá dưới niêm mạc miệng 7%–26%
Lichen phẳng niêm mạc miệng 0,4%–3,7% Viêm môi do tia nắng 6%–10%
Tổn thương khẩu cái ở người hút thuốc lá ngược 12,5%
Sự hiện diện của OPMD cho thấy tăng nguy cơ ung thư môi và hốc miệng trong suốt
đời sống của bệnh nhân nhưng chỉ có số ít tiến triển thành ung thư. OPMD có thể liên
quan đến bất kỳ vị trí giải phẫu ở khoang miệng nào, có thể đơn độc hoặc nhiều ổ. Vị
trí ngoài khoang miệng (như hầu, thanh quản, thực quản và sinh dục) có thể biểu hiện
lâm sàng tương tự OPMD. Tiến triển lâm sàng của OPMD khó dự đoán – có thể ổn
định, tiến triển hay thoái triển. Phần lớn bệnh nhân mắc OPMD là người trung niên hoặc
lớn tuổi, đa số là nam giới. Tuy nhiên, phụ nữ phương Tây lớn tuổi có bạch sản tồn tại
trong thời gian dài, không có các yếu tố nguy cơ rõ ràng lại có nguy cơ đáng kể tiến
triển thành ung thư. Những bệnh nhân này có lẽ mang những yếu tố nguy cơ nội tại hơn
là phơi nhiễm các yếu tố môi trường. Trong một số quần thể cụ thể, chủng tộc và mức
độ ưu thế của các yếu tố nguy cơ về văn hóa đặc thù liên quan có ảnh hưởng đến loại
và kiểu OPMD. Ví dụ, thói quen nhai trầu/hạt cau có xuất độ cao ở các dân số Nam Á
liên quan đến tần suất OPMD cao hơn. Thói quen hút thuốc ngược cũng là yếu tố gây
thay đổi niêm mạc đặc trưng ở khẩu cái tại một số khu vực địa lý. Sơ đồ 1 trình bày một
số yếu tố nguy cơ của OPMD và ung thư hốc miệng.
Sơ đồ 1. Yếu tố nguy cơ và các rối loạn tiềm năng ác tính vùng miệng. Nguồn: Kumari và cộng sự, 2022 lOMoAR cPSD| 47207367 2 lOMoAR cPSD| 47207367
Bảng 2. Định nghĩa được khuyến nghị cho các rối loạn tiềm năng ác tính Rối loạn Định nghĩa Nguồn Bạch sản
Một mảng màu trắng chiếm ưu thế có nguy cơ nghi ngờ, đã loại trừ các bệnh hoặc rối loạn đã biết không có nguy cơ cao Trung tâm Hợp tác của gây ung thư. WHO (2007)
Bạch sản tăng sinh Rối loạn không hoàn nguyên, tồn tại và tiến triển, đặc trưng là nhiều tổn thương bạch sản thường phát triển thành mụn Trung tâm Hợp tác WHO dạng mụn cóc cóc. (2020) Hồng sản
Một mảng màu đỏ rực chiếm ưu thế mà không thể là đặc trưng về lâm sàng và bệnh học của bất kỳ bệnh đã biết nào khác. Tổ chức Hợp tác WHO (2007)
Xơ hóa dưới niêm Bệnh âm thầm, mạn tính, tác động trên niêm mạc miệng, khởi đầu do mất tính đàn hồi – sợi của lớp mô đệm, bệnh tiến Điều chỉnh từ Hội thảo Thế mạc miệng
triển gây xơ hóa mô đệm và dưới niêm của khoang miệng kèm teo biểu mô giới về Nội khoa vùng miệng lần thứ V (2011)
Lichen phẳng niêm Rối loạn viêm mạn tính có bệnh căn chưa rõ, có các đợt tái phát và thoái lui, biểu hiện là các tổn thương dạng lưới màu Trung tâm Hợp tác WHO mạc miệng
trắng, có thể kèm theo các tổn thương dạng teo, chợt, loét và/hoặc mảng. Tổn thường thường đối xứng hai bên. Có thể 2020
biểu hiện viêm nướu tróc vảy. Viêm môi do tia
Rối loạn xuất phát từ tổn thương do tia nắng và tác động đến những vùng phơi ra ánh nắng như môi, phổ biến nhất là bờ Trung tâm Hợp tác WHO nắng
môi đỏ với các biểu hiện như teo, chợt và mảng trắng. 2020
Tổn thương khẩu cái Mảng trắng và/hoặc đỏ trên khẩu cái cứng ở người hút thuốc ngược, thường bị nhiễm màu nicotine. Trung tâm Hợp tác WHO ở người hút thuốc 2020 ngược Lupus ban đỏ vùng
Bệnh mô liên kết tự miễn có thể tác động đến môi và khoang miệng. Tại các vị trí này, bệnh biểu hiện là vùng ban đỏ có Trung tâm Hợp tác WHO miệng
viền trắng bao quanh, thường có dạng “bia”. 2020 Chứng loạn sừng
Hội chứng suy tủy di truyền hiếm, có khuynh hướng dễ mắc ung thư do telomere bất thường. Đặc trưng lâm sàng của Ballew và Savage 2013 bẩm sinh
bệnh là sự hiện diện của tam chứng: loạn sản móng, nhiễm sắc da dạng lưới và bạch sản niêm mạc miệng.
Những rối loạn mới bổ sung trong phân loại 2020
Tổn thương dạng Tổn thương miệng có đặc điểm giống lichen nhưng thiếu các biểu hiện điển hình về lâm sàng và mô bệnh học của lichen Trung tâm Hợp tác WHO
lichen niêm mạc phẳng niêm mạc miệng, tức là không đối xứng hoặc là phản ứng với các phục hồi nha khoa hay thuốc. 2020 miệng
Bệnh ghép chống Đặc điểm lâm sàng và mô bệnh học tương tự OLP trên một bệnh nhân phát sinh biến chứng tự miễn đa cơ quan sau khi Trung tâm Hợp tác WHO chủ niêm mạc
ghép tế bào tạo máu đồng loại. 2020 miệng
Đã rút khỏi phân loại năm 2020 do hạn chế về bằng chứng
Ly thượng bì bóng Một rối loạn có lớp biểu bì rất bở, hình thành bóng nước do chấn thương, tạo sẹo mô mềm tiến triển và nguy cơ cao thành Fritsch và cộng sự, 2008 nước niêm mạc ung thư biểu mô. miệng 3 lOMoAR cPSD| 47207367
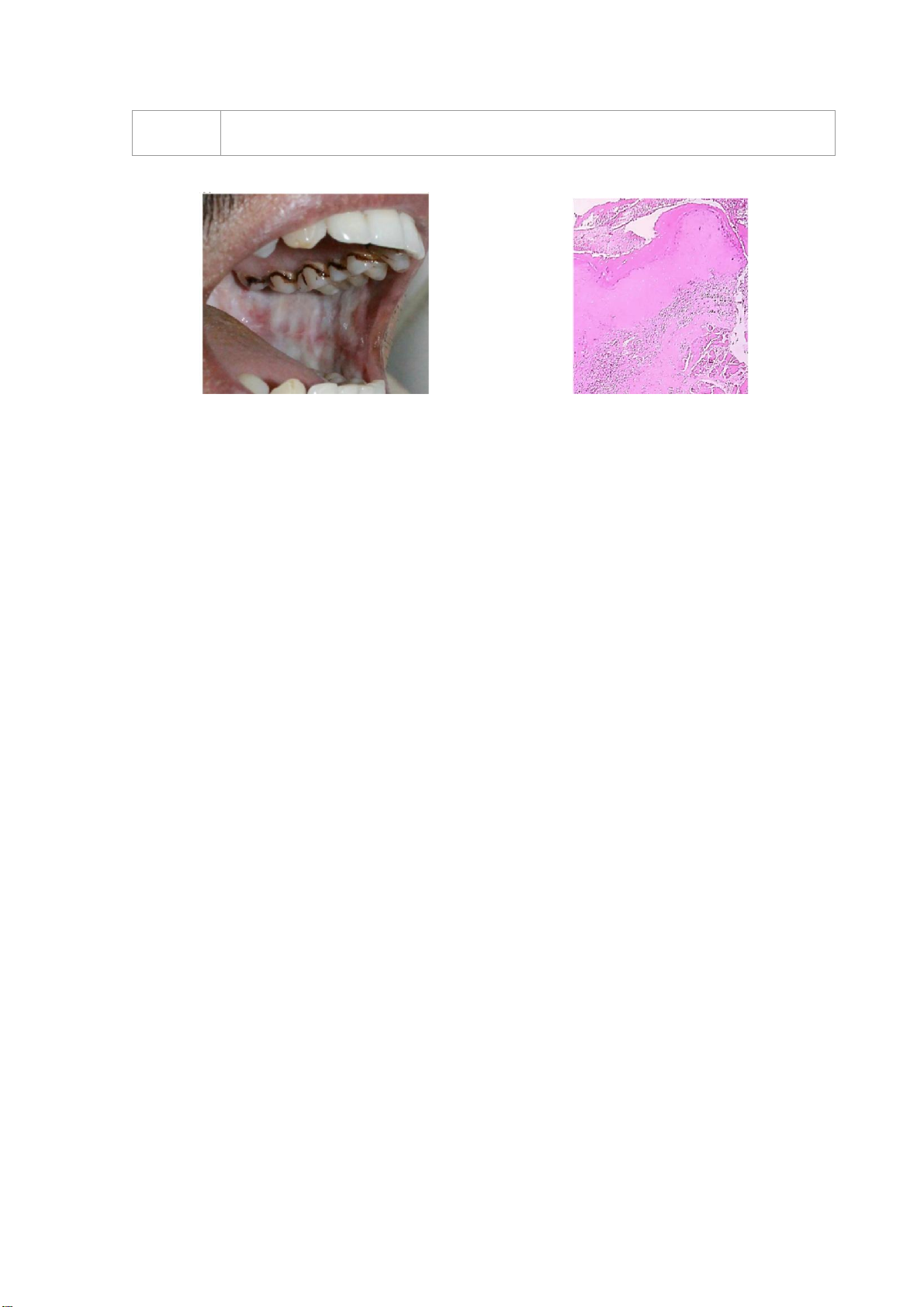
Các rối loạn tiềm năng ác tính vùng miệng Bạch sản
Bạch sản là một trong các OPMD phổ biến và được nghiên cứu nhiều nhất. Định nghĩa
gần nhất của Trung tâm Hợp tác WHO (2007), là “Một mảng màu trắng chiếm ưu thế
có nguy cơ nghi ngờ, đã loại trừ các bệnh hoặc rối loạn đã biết không có nguy cơ cao
ung thư”. Cần xem xét các tiêu chuẩn sau đây khi xác định chẩn đoán lâm sàng là bạch sản niêm mạc miệng:
• Một mảng màu trắng chiếm ưu thế không thể cạo tróc.
• Hầu hết bạch sản đồng nhất có giới hạn rõ.
• Bạch sản không đồng nhất thường lan tỏa hơn và có thể có màu đỏ hoặc dạng hạt.
• Không thấy bằng chứng kích thích gây chấn thương mạn tính tại chỗ (ví dụ, răng
bén nhọn ma sát với lưỡi, mảng trắng trên sống hàm hoặc gối hậu nha do ma sát nhai,
mảng trắng trên nướu do chải răng quá mạnh).
• Không khỏi sau khi loại bỏ nguyên nhân chấn thương, chứng tỏ có tính dai dẳng.
• Không biến mất hoặc mờ đi khi căng mô.
• Loại trừ các tổn thương trắng/đỏ khác, được tóm tắt trong Bảng 3.
Cần nhấn mạnh thuật ngữ bạch sản được dùng như một chẩn đoán lâm sàng sau khi loại
trừ các tổn thương trắng hoặc trắng/đỏ trên lâm sàng khác (Bảng 3).
Bạch sản có thể phân thành các nhóm nhỏ về mặt lâm sàng là bạch sản đồng nhất và
không đồng nhất dựa trên các đặc điểm về màu sắc và cấu trúc bề mặt (Bảng 4). Bạch
sản, chủ yếu là loại không đồng nhất, có thể biểu hiện loét bề mặt khu trú. Bạch sản
không đồng nhất có nguy cơ hóa ác cao so với bạch sản đồng nhất. Bạch sản không
đồng nhất thường biểu hiện loạn sản nặng hoặc thậm chí carcinôm tế bào gai vi xâm
lấn. Bạch sản có điểm mô bệnh học không đồng nhất và các tổn thương bạch sản không
đồng nhất thường là loạn sản nặng, điều này nhấn mạnh tầm quan trọng của việc chọn
lựa vị trí sinh thiết phù hợp để tránh chẩn đoán không chính xác; vì vậy, có thể chỉ định
lập bản đồ sinh thiết đa vị trí. Trong phân loại năm 2007, tổn thương hỗn hợp trắng và
đỏ được xem như một phân loại riêng với tên gọi là hồng bạch sản, hiện tại được xếp
vào nhóm bạch sản không đồng nhất (Bảng 4). lOMoAR cPSD| 47207367 (a) (b)
Hình 1. (a) Bạch sản trên lâm sàng; (b) Mẫu nhuộm H&E (4x) cho thấy biểu mô lát tầng tăng
sừng. Nguồn: Kumari và cộng sự, 2022 4
Downloaded by nh? lê (Vj13@gmail.com)
Bảng 3. Các tổn thương và rối loạn có màu trắng khác cần loại trừ chỉ dựa trên
đặc điểm lâm sàng trước khi chẩn đoán xác định là bạch sản niêm mạc miệng Tình trạng sinh lý hay bệnh lý
Đặc điểm chẩn đoán Nêvi xốp trắng
Chủ yếu ở trẻ em, tiền sử gia đình, tổn thương toàn bộ miệng;
cũng có thể gặp ở niêm mạc sinh dục
Dày sừng do ma Tiền sử ma sát hoặc chấn thương cơ học khác, hầu hết dọc theo sát
mặt phẳng nhai, bệnh căn rõ ràng, hầu hết khỏi hẳn sau khi loại bỏ nguyên nhân
Tật cắn môi, khóe Thói quen cắn môi/má, sần hơi trắng không đều có viền răng mép hoặc má cưa
Chấn thương do Tiền sử tiếp xúc với hóa chất (như viên thuốc aspirin hoặc một hóa học
tác nhân gây hại như natri hypochlorite). Vị trí tổn thương tương
ứng với chỗ tiếp xúc với hóa chất, đau và thường lành nhanh khi
không tiếp xúc với chất đó nữa Lichen
phẳng Sần trắng nối với các đường tạo thành dạng lưới trên bề mặt niêm
niêm mạc miệng mạc viêm. Cũng có thể biểu hiện viêm nướu tróc vảy. Dạng mảng
có thể khó phân biệt với bạch sản niêm mạc miệng Nhiễm
nấm Thường lan rộng nhiều vị trí. Màng trắng có thể cạo tróc, đôi khi Candida
dạng để lộ bề mặt ban đỏ
màng giả cấp tính Liên quan đến các nguyên nhân tại chỗ hoặc toàn thân (như suy giảm miễn dịch) Nhiễm
nấm Mảng trắng hoặc trắng-đỏ do nhiễm nấm mạn tính, thường là
Candida tăng sản Candida albicans mạn tính Bạch phù
Niêm mạc má hai bên, thường biến mất khi căng mô. Thường gặp ở một số chủng tộc Hạt Fordyce
Nốt tròn, màu vàng sẫm, hơi nhô, đường kính <1 mm, dễ phân
biệt với phần niêm mạc bình thường xung quanh
Bạch sản tóc niêm Sần trắng hai bên dạng sọc dọc, phổ biến nhất là ở bờ lưỡi, nhưng mạc miệng
có thể khu trú ở những vị trí niêm mạc khác, đặc biệt những vùng
không sừng hóa. Tiền sử suy giảm miễn dịch cho HIV hoặc thuốc
(thường liên quan sau ghép gan hoặc sử dụng steroid tiềm lực cao dạng hít) Viêm miệng do
Sần ở khẩu cái màu trắng xám với các nốt đỏ (tuyến nước bọt phụ nicotine
bị viêm), tiền sử hút thuốc Viêm miệng urê
Mảng trắng, giới hạn rõ, cạo không tróc do xuất tiết fibrin và các
tế bào biểu mô bong tróc, tiền sử bệnh thận lOMoAR cPSD| 47207367
Bảng 4. Đặc điểm lâm sàng và chẩn đoán phân biệt của một số rối loạn tiềm năng ác tính vùng miệng phổ biến Rối loạn Triệu chứng
Đặc điểm lâm sàng
Chẩn đoán phân biệt
Bạch sản niêm Thường không triệu
Bạch sản đồng nhất: tổn thương đồng nhất một màu trắng, phẳng, mỏng, bề mặt trơn láng, có thể có các Nê vi xốp trắng, dày sừng do ma sát, chấn mạc miệng chứng
vết nứt nông, không cạo tróc
thương do hóa học, nhiễm nấm Candida
Bạch sản không đồng nhất
mạn tính, bạch phù, hạt Fordyce, bạch sản
• Bạch sản dạng nốt: tổn thương lồi gồm nhiều nhú nhỏ, đầu tròn, màu trắng hoặc đỏ
tóc niêm mạc miệng, viêm miệng
• Bạch sản mụn cóc: bề mặt nhô cao, chồi sùi, nhăn nheo hoặc gấp nếp
nicotine, lưỡi bản đồ, lichen phẳng hoặc
• Hồng bạch sản: tổn thương hỗn hợp (lốm đốm) trắng và đỏ nhưng màu trắng chiếm ưu thế, bờ có tổn thương dạng lichen thể không đều
Hồng sản niêm Khó chịu, châm Một mảng đỏ khu trú có bờ rõ và bề mặt mờ
Nhiễm nấm Candida dạng teo đỏ, viêm mạc miệng chích và nhạy cảm
miệng do hàm giả, lưỡi bản đồ, viêm nướu khi sờ, nhạy cảm với
tróc vảy, lupus ban đỏ dạng đĩa, đồ uống nóng hoặc
pemphigoid, pemphigus vulgaris, u mạch thức ăn cay máu
Bạch sản tăng Có thể khó chịu
Nhiều mảng trắng, dày ở hơn hai vị trí trong miệng, thường gặp ở nướu, xương ổ răng và khẩu cái. Phần Lichen phẳng (đặc điểm ở giai đoạn sớm) sinh đa ổ ở niêm
lớn có biểu hiện mụn cóc. Các tổn thương lan rộng và hòa nhập trong quá trình phát triển. Tái phát ở vị mạc miệng
trí đã điều trị trước đó Lichen
phẳng Không triệu chứng Hầu hết là các đường trắng hoặc một mảng trắng
Phản ứng quá mẫn dạng lichen niêm mạc
niêm mạc miệng Đau nếu có chợt/loét • Dạng lưới: đường trắng đan thành lưới
miệng do tiếp xúc, do thuốc hay ở người
• Dạng đường thẳng, hình khuyên, nhẫn
nhai trầu, pemphigoid niêm mạc, viêm
• Dạng nốt: đốm trắng
loét miệng mạn tính, bệnh ghép chống chủ
• Dạng mảng: mảng trắng
mạn tính, lupus ban đỏ niêm mạc miệng
• Dạng teo, chợt và loét: đỏ và loét
• Dạng bóng nước: có mụn nước, bóng nước
Xơ hóa dưới Cảm giác nóng rát •
Niêm mạc miệng có những chỗ trắng Xơ cứng bì
niêm mạc miệng với thức ăn cay Sau • Mất gai lưỡi rõ đó, bị há miệng hạn • Niêm mạc giống da chế • Dải sợi •
Hạn chế cử động lưỡi •
Biến dạng hoặc teo lưỡi gà • Hạn chế há miệng • Má hóp
Mới trong phân loại năm 2020 Tổn
thương Không triệu chứng
Đường trắng (dạng lưới, đường thẳng hay dạng nhẫn), nốt, thỉnh thoảng có dạng mảng. Sọc trắng kèm Lichen phẳng niêm mạc miệng dạng
lichen Vùng đỏ hoặc teo có theo đỏ và chợt
niêm mạc miệng thể đau
Ở một bên của khoang miệng Bệnh ghép
Vùng đỏ hoặc teo có Giống tổn thương dạng lichen niêm mạc miệng Tiền
Lichen phẳng niêm mạc miệng, phản ứng chống chủ niêm thể đau
sử ghép tế bào tạo máu đồng loại
dạng lichen niêm mạc miệng do tiếp xúc mạc miệng hoặc do thuốc 6
Downloaded by nh? lê (Vj13@gmail.com) lOMoAR cPSD| 47207367
Các chẩn đoán mô bệnh học đối với bạch sản niêm mạc miệng có thể là tăng sinh biểu
mô đơn thuần kèm tăng cận sừng hoặc tăng trực sừng, hoặc loạn sản biểu mô ở các mức
độ khác nhau. Thông thường, bác sĩ giải phẫu bệnh sẽ xác nhận kết quả mô học có tương
thích với chẩn đoán lâm sàng là bạch sản hay không, chỉ ra có loạn sản hay không và ở
mức độ nào. Để đảm bảo tính thống nhất khi báo cáo, khuyến cáo báo cáo giải phẫu
bệnh cần nêu rõ “sừng hóa không có loạn sản/loạn sản nhẹ/vừa/nặng, phù hợp với bạch
sản niêm mạc miệng”. Nếu chẩn đoán không kèm theo sinh thiết phải nêu rõ là chẩn
đoán chỉ dựa trên đặc điểm lâm sàng, không có chẩn đoán xác định bằng mô bệnh học.
Chẩn đoán sai bạch sản có thể gây nhầm lẫn và báo cáo về xuất độ không chính xác, bao
gồm những trường hợp bạch sản hóa ác không được ghi nhận. Một trong những nguồn
gây nhầm lẫn là có nhiều trường hợp “dày sừng do ma sát” được phân loại sai là “bạch
sản”. Một số bác sĩ lâm sàng lại sử dụng sai thuật ngữ “dày sừng” để mô tả các tổn
thương trắng trên lâm sàng. Không nên sử dụng thuật ngữ “dày sừng” như là một thuật
ngữ lâm sàng trừ khi nó là một phần trong tên gọi của bệnh lý như dày sừng do ma sát.
Y văn đã công bố đề cập đến các rối loạn khác có sử dụng thuật ngữ dày sừng trong tên
gọi cần được định nghĩa rõ ràng như sau:
• Dày sừng do thuốc lá không khói: là một mảng trắng ở ngách hành lang phía má
hàm dưới trên những người sử dụng thuốc lá không khói, tức là giữ thuốc lá tiếp xúc với
niêm mạc tại vị trí đó. Hầu hết tổn thương này khỏi hẳn sau khi ngừng thói quen, trường
hợp vẫn tồn tại nên xếp vào nhóm bạch sản. Chỉ định sinh thiết để kiểm tra và theo dõi diễn tiến của bệnh.
• Dày sừng dưới lưỡi: là một mảng trắng ở sàn miệng hoặc bụng lưỡi, do nhóm
của tác giả Kramer đặt tên vào năm 1978. Các tác giả này lưu ý một tỷ lệ lớn bệnh nhân
của họ có tổn thương trắng dạng này phát triển thành SCC tại vị trí tương ứng. Các
nghiên cứu sau đó không khẳng định được nguy cơ hóa ác cao như trong các nghiên cứu
ban đầu, nhưng sàn miệng vẫn là vị trí nguy cơ cao và bạch sản ở vị trí này cần được
theo dõi cẩn thận. Các chuyên gia WHO khuyến cáo bất kỳ mảng trắng nào ở sàn miệng
sau khi loại trừ các rối loạn đã biết nên xem xét là bạch sản về phương diện lâm sàng.
• Dày sừng do sanguinaria: là một mảng trắng riêng lẻ có thể do sử dụng một loại
kem đánh răng và/hoặc nước súc miệng có chứa thành phần thảo dược bổ sung là
sanguinaria. Sanguinaria là một alkaloid chính chiết xuất từ cây Sanguinaria canadensis
L. ở Ấn Độ. Loại dày sừng này hiếm thấy trong các báo cáo hiện này vì sản phẩm trên
đã bị cấm. Tình trạng này không được xem là bạch sản vì có nguyên nhân xác định, và
thường sẽ khỏi hẳn khi loại bỏ nguyên nhân.
• Dày sừng khẩu cái trên người hút thuốc ngược: đây là một biểu hiện rất đặc
biệt và được phân loại là một dạng OPMD riêng biệt, không phải là bạch sản. Dày sừng
trên người hút thuốc ngược được xem là một rối loạn có nguy cơ hóa ác tương đối cao.
• Dày sừng không rõ nguyên nhân: dùng chỉ những tổn thương dày sừng hoàn
toàn về mặt mô học, không có hoặc có rất ít loạn sản biểu mô hoặc bất thường tế bào.
Sử dụng thuật ngữ này trên lâm sàng là không hợp lý. Thực sự, có trên 50% tổn thương
bạch sản thuộc vào phân loại mô học này. Khuyến cáo không sử dụng thuật ngữ này. lOMoAR cPSD| 47207367
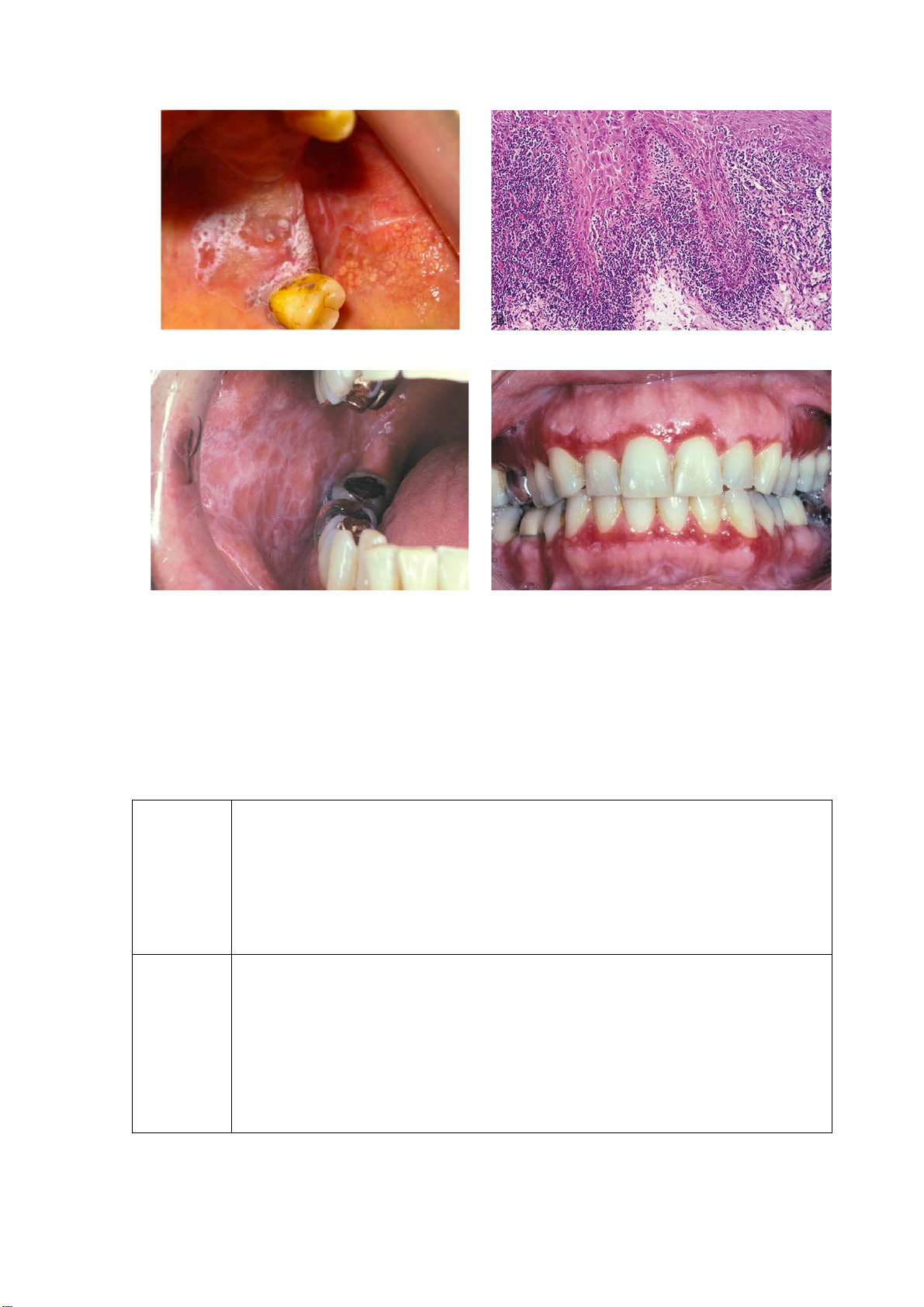
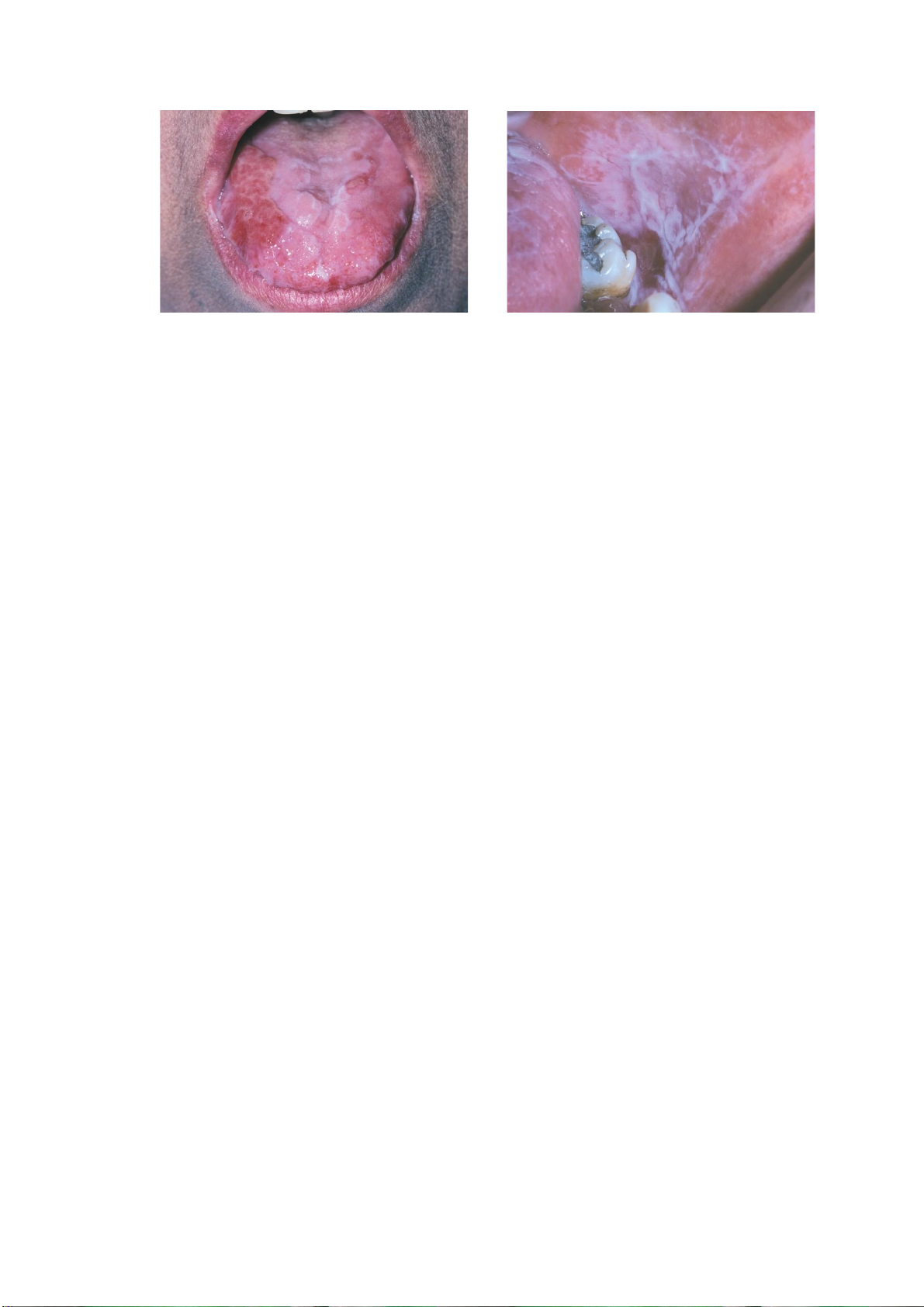
Bạch sản tăng sinh dạng mụn cóc
Tình trạng này được định nghĩa là một thể riêng biệt của bạch sản niêm mạc miệng đa
ổ, với đặc trưng là diễn tiến lâm sàng nhanh, thay đổi đặc điểm lâm sàng và mô bệnh
học, liên quan đến tỷ lệ cao nhất phát triển thành ung thư hốc miệng so với các OPMD
khác. Một số thuật ngữ khác được đề xuất trong y văn là bạch sản tăng sinh đa ổ và bạch
sản tăng sinh. Về mặt lâm sàng, tiến triển của loại OPMD này thường bắt đầu là một
hoặc vài mảng bạch sản, sau đó xuất hiện ở nhiều vị trí do sự lan rộng dần của một tổn
thương duy nhất hoặc do sự hợp nhất của nhiều tổn thương theo thời gian.
Bệnh nhân được chẩn đoán là bạch sản tăng sinh dạng mụn cóc có tỷ lệ cao tiến triển
thành ung thư hốc miệng. Một tổng quan hệ thống gần đây ước tính tỷ lệ này là 49,5%
(khoảng tin cậy 26,7%–72,4%). Bệnh nhân được chẩn đoán là bạch sản tăng sinh dạng
mụn cóc có thể phát triển thành SCC hoặc carcinôm mụn cóc. (a) (b)
Hình 2. (a) Bạch sản tăng sinh dạng mụn cóc ở nướu răng; (b) Biểu mô gai lát tầng tăng sừng
hóa (4x) với các nhú trên bề mặt và thấm nhập tế bào viêm ở mô đệm. Nguồn: Kumari và cộng sự, 2022 Hồng sản
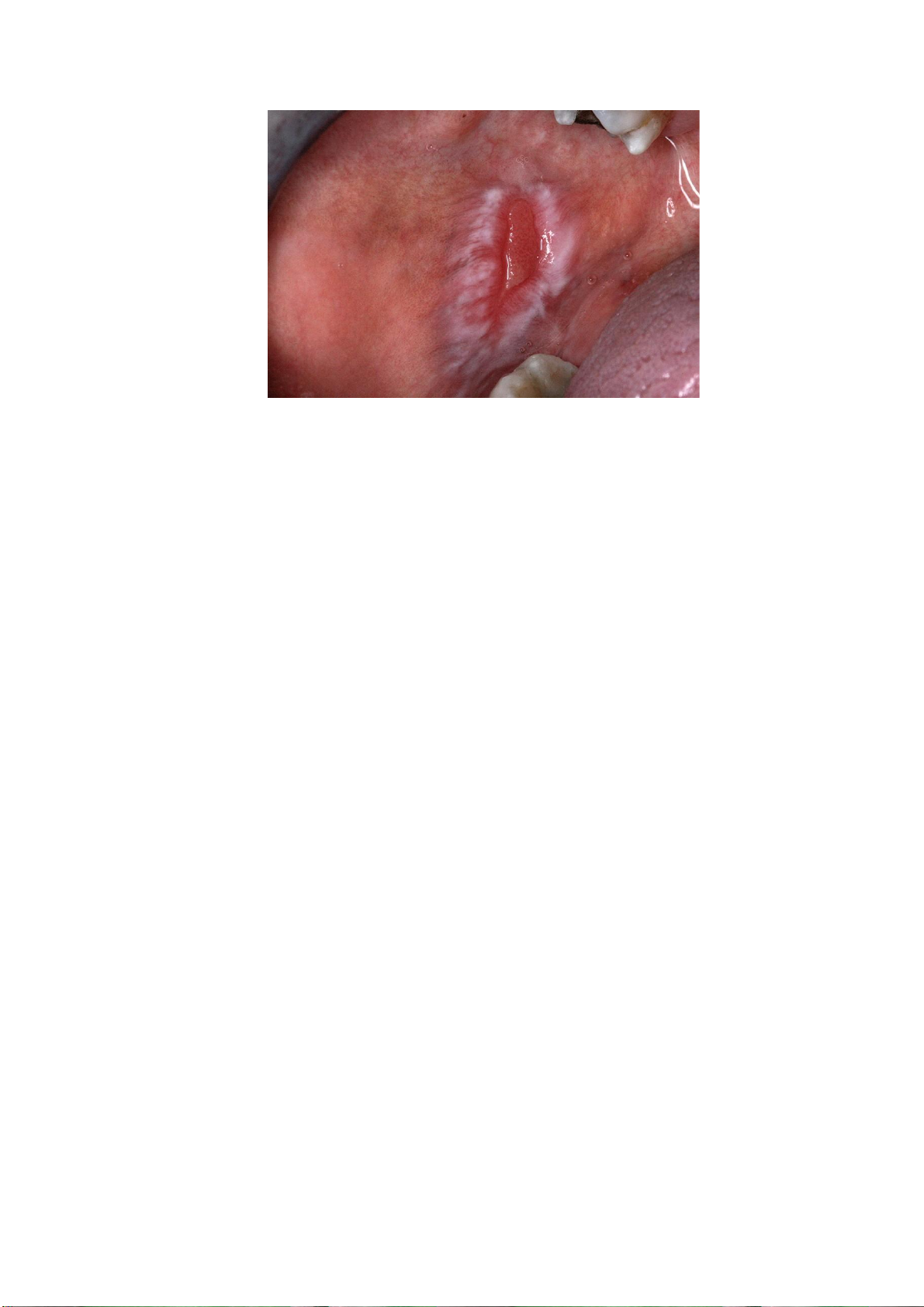
Hồng sản là một tổn thương đơn độc được định nghĩa là “một mảng đỏ rực chiếm ưu
thế mà lâm sàng và bệnh học không đặc trưng cho bất kỳ bệnh đã biết nào khác”.
Hồng sản có biểu hiện lâm sàng là một vùng niêm mạc đỏ, phẳng hoặc lõm, giới hạn rõ,
bề mặt mờ. Những bệnh lý viêm có thể tạo ra bề mặt lâm sàng màu đỏ phải được loại
trừ trước khi đi đến chẩn đoán này (xem Bảng 4). Sự hiện diện một tổn thương hồng sản
duy nhất giúp phân biệt với các bệnh lý lan rộng hơn, thường có biểu hiện ở nhiều vị trí
như lichen phẳng dạng chợt, lupus ban đỏ và nhiễm nấm Candida dạng teo đỏ. Các tình
trạng khác bao gồm các rối loạn tự miễn, nhiễm trùng và bướu mạch máu/tân sinh mạch
máu cũng có thể có đặc điểm lâm sàng tương tự và nên được xem xét trong chẩn đoán
phân biệt. Hầu hết hồng sản niêm mạc miệng tại thời điểm chẩn đoán thường có kết quả
mô bệnh học là carcinôm tế bào gai niêm mạc miệng (oral squamous cell carcinoma,
OSCC) hoặc loạn sản biểu mô grade cao. lOMoAR cPSD| 47207367
Hình 3. Hồng sản ở bờ lưỡi phải. Hình ảnh do bác sĩ Lê Thanh Thuỷ cung cấp
Xơ hóa dưới niêm mạc miệng
Xơ hóa dưới niêm mạc miệng là một OPMD đã được biết rõ, đặc trưng là xơ hóa lớp
niêm mạc và dưới niêm vùng miệng, có nguy cơ cao phát triển thành ung thư hốc miệng.
Trường hợp xơ hóa mức độ vừa đến nặng có thể ảnh hưởng đến vùng khẩu-hầu và một
phần ba trên của thực quản. Kerr và cộng sự đề xuất định nghĩa xơ hóa dưới niêm mạc
tại Hội thảo thế giới lần thứ V về Nội khoa vùng miệng như sau: “Một bệnh âm thầm,
mạn tính tác động trên niêm mạc miệng, khởi đầu do mất tính đàn hồi-sợi của lớp mô
đệm, bệnh tiến triển gây xơ hóa mô đệm và dưới niêm của khoang miệng kèm teo biểu
mô.” Đặc điểm chẩn đoán lâm sàng xem trong
Bảng . Đặc điểm lâm sàng tại thời điểm phát hiện xơ hóa dưới niêm tùy thuộc vào giai
đoạn bệnh. Nhìn chung, đặc trưng là cảm giác nóng rát trong niêm mạc miệng và không
chịu được thức ăn cay. Các dấu hiệu khởi đầu là niêm mạc nhạt màu giống màu da, xanh
xao, mất gai lưỡi, đốm xuất huyết và đôi khi có mụn nước. Khi bệnh tiến triển, các dải
sợi hình thành ở môi, niêm mạc má và khẩu cái mềm. Chính đặc điểm này làm hạn chế
há miệng. Có bằng chứng hiện tại ủng hộ vai trò của tính nhạy cảm di truyền và tiền sử
gia đình trong bệnh sinh và biểu hiện lâm sàng của xơ hóa dưới niêm mạc miệng. Một
số hệ thống phân độ đã được đề xuất. Kerr và cộng sự (2011) đề xuất sử dụng hệ thống
tiêu chuẩn khách quan 5 cấp độ trên lâm sàng để phân độ xơ hoá dưới niêm mạc miệng (Bảng 5).
Bảng 5. Hệ thống phân độ đề xuất của Kerr cho xơ hóa dưới niêm mạc (OSF) Grade Mô tả 1
OSF nhẹ: tất cả đặc điểm của OSF (cảm giác bỏng rát, trụi gai lưỡi, niêm
mạc trắng hay giống như màu da) và độ há miệng (khoảng cách giữa hai
răng cửa trên và dưới) > 35 mm 2
OSF vừa: tất cả đặc điểm của OSF kể trên + độ há miệng 20–35 mm 3
OSF nặng: tất cả đặc điểm của OSF kể trên + độ há miệng <20 mm 4
A: OSF + rối loạn tiềm năng ác tính khác khi khám lâm sàng
B: OSF + loạn sản biểu mô miệng khi sinh thiết lOMoAR cPSD| 47207367 5
OSF + carcinôm tế bào gai ở miệng (a) (b)
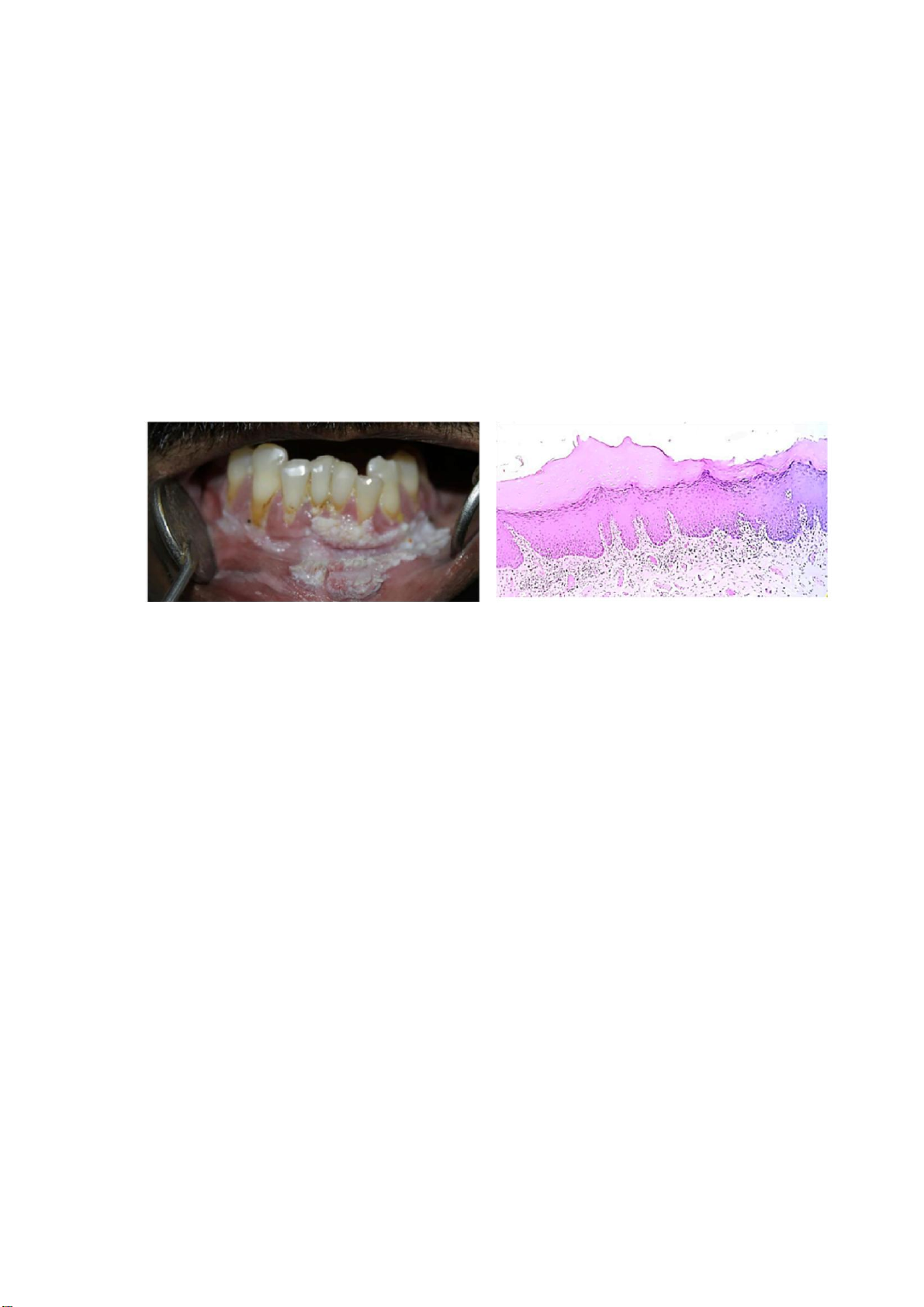
Hình 4. (a) Xơ hóa dưới niêm mạc miệng ở niêm mạc má; (b) Biểu mô gai lát tầng sừng hóa
(4x) cho thấy hiện diện mô đệm bị hyalin hóa và mô liên kết collagen. Nguồn: Kumari và cộng sự, 2022
Lichen phẳng niêm mạc miệng
Theo Carrozzo và cộng sự, lichen phẳng niêm mạc miệng đặc trưng là một bệnh với
nhiều sần trắng dạng lưới đối xứng hai bên, ở niêm mạc má, lưỡi và nướu. Những biểu
hiện trầm trọng hơn là chợt, teo và loét. Mặc dù là một rối loạn không do nhiễm trùng
phổ biến trong khoang miệng, lichen phẳng niêm mạc miệng vẫn là rối loạn chưa rõ
nguyên nhân. Gần đây, Gonzalez-Moles và cộng sự đã xem xét lại khả năng phát triển
ung thư trên những bệnh nhân được chẩn đoán lichen phẳng niêm mạc miệng. Chẩn
đoán lichen phẳng niêm mạc miệng cần dựa trên cả đặc điểm lâm sàng và mô bệnh học
(Bảng 6), đồng thời cần phân biệt rõ ràng với các rối loạn có đặc điểm lâm sàng tượng
tự nhưng do nguyên nhân khác như tổn thương dạng lichen niêm mạc miệng, phản ứng
dạng lichen niêm mạc miệng do thuốc, phản ứng quá mẫn dạng lichen niêm mạc miệng
do tiếp xúc, lichen phẳng dạng pemphigoid, viêm loét miệng mạn tính, bệnh ghép chống
chủ cấp tính và mạn tính, lichen xơ hóa, lupus ban đỏ và bạch sản tăng sinh dạng mụn
cóc giai đoạn sớm. Khi xác định ung thư phát triển trên bệnh nhân lichen phẳng niêm
mạc miệng, các tác giả nên tuân thủ những tiêu chí chặt chẽ về chẩn đoán lichen phẳng
niêm mạc miệng bao gồm đặc điểm lâm sàng, mô bệnh học và đặc tính của bệnh nhân.
Các tiêu chuẩn chẩn đoán lichen phẳng niêm mạc miệng được liệt kê trong Bảng . lOMoAR cPSD| 47207367 (a) (b) (c) (d)
Hình 5. (a) Lichen phẳng niêm mạc miệng. Nguồn: Kumari và cộng sự, 2022; (b) Biểu mô gai
sừng hóa có các vùng thoái hóa tế bào đáy khu trú, mô đệm kế cận thấm nhập các limphô
bào; (c) Lichen phẳng dạng lưới ở niêm mạc má phải; (d) Lichen phẳng dạng chợt ở nướu
răng biểu hiện lâm sàng là viêm nướu tróc vảy,. Nguồn: Oral and Maxillofacial Pathology, 2015
Bảng 6. Tiêu chuẩn chẩn đoán lichen phẳng niêm mạc miệng
• Hiện diện cả hai bên, tổn thương trắng ít nhiều có tính đối xứng ở niêm
mạc má, và/hoặc lưỡi, và/hoặc môi, và/hoặc nướu răng
• Hiện diện các tổn thương dạng sần và lưới màu trắng với các đường
trắng nhô nhẹ (dạng lưới, nhẫn hoặc đường thẳng) có hoặc không có Tiêu chí chợt và loét
lâm sàng • Đôi khi có viêm nướu tróc vảy
• Hiện diện các dải thấm nhập limphô bào chiếm ưu thế, có giới hạn rõ
khu trú ở phần bề mặt của mô liên kết
• Dấu hiệu thoái hóa không bào (vacuolar degeneration) lớp tế bào đáy
và/hoặc trên lớp đáy kèm theo các tế bào sừng chết theo lập trình Tiêu chí
• Ở dạng teo, có lớp biểu mô mỏng và thỉnh thoảng có loét do các tế mô bệnh
bào đáy bị phá hủy mà không tái sinh được biểu mô. Có thể thấy học
thấm nhập nhiều loại tế bào viêm lOMoAR cPSD| 47207367 Viêm môi do tia nắng
Viêm môi do tia nắng gây ra từ tác dụng của bức xạ mặt trời (chủ yếu là tia cực tím) đến
những vùng mặt trần, thường gặp nhất là vùng da và môi đỏ (môi dưới). Xác định chính
xác những vùng ảnh hưởng rất quan trọng khi đánh giá lâm sàng. Viêm môi do tia nắng
xảy ra nhiều nhất ở nam giới trung niên, màu da sáng, làm việc ngoài trời. Có thể là tổn
thương khu trú hoặc lan tỏa, dạng mảng bong tróc màu trắng hoặc tổn thương có vảy
xen kẽ các vùng màu đỏ. Ở những trường hợp rất nhẹ, bệnh nhân có thể biểu hiện đơn
giản là khô môi. Bề mặt trắng do tăng sừng trong khi màu đỏ do teo biểu mô hoặc thậm
chí là chợt làm ánh hệ mạch bên dưới. Không thể dự đoán viêm môi do tia nắng sẽ tiến
triển, bất kể độ mô học nào (AK I – AK III) (Bảng 7).
Bảng 7. Phân loại cấp độ mô học của viêm môi do tia nắng KIN/AK Mô tả
Mô học không điển hình khu trú trong các tế bào ở lớp đáy, ảnh 1
hưởng đến 1/3 dưới của lớp biểu bì
Mô học không điển hình khu trú trong các tế bào ở lớp đáy, ảnh 2
hưởng đến 2/3 dưới của lớp biểu bì
Mô học không điển hình khu trú trong các tế bào ở lớp đáy, ảnh 3
hưởng đến lớp trên cùng của lớp biểu bì
Về mặt mô học, biểu mô có thể biểu hiện tăng sinh hoặc teo, mức độ trưởng thành bị rối
loạn, sừng hóa hoặc cận sừng hóa ở nhiều mức độ, tế bào không điển hình và tăng hoạt
động phân bào. Mô đệm thường có thoái hóa collagen và elastin ưa bazơ, dãn mạch.
Tình trạng viêm dạng lichen thường hiện diện và chẩn đoán mô bệnh học là dày sừng
do tia nắng dạng lichen nên được lý giải. Dày sừng dạng lichen lành tính là một chẩn
đoán phân biệt quan trọng ở da mặt, kể cả bờ môi. Trong một báo cáo loạt ca (n = 124)
tại Brazil, 25% biểu hiện OSCC giai đoạn sớm trong các mẩu sinh thiết. Một tổng quan
hệ thống về viêm môi do tia nắng nhận thấy ước tính liên quan đến xuất độ của viêm
môi do tia nắng phát triển thành carcinôm xâm lấn không đủ tin cậy.
Hình 6. Viêm môi do tia nắng ở môi dưới. Nguồn: Lugovic-Mihic và cộng sự, 2018
Tổn thương khẩu cái trên người hút thuốc ngược
Khi hút thuốc ngược, đầu cháy của điếu thiếu lá hoặc xì gà được giữ bên trong khoang
miệng. Những người có thói quen này chiếm khoảng 50% tổng số ca ác tính ở khẩu cái lOMoAR cPSD| 47207367
cứng, vị trí rất ít gặp các OPMD khác, ngoại trừ những người hút thuốc bằng tẩu. Hút
thuốc ngược là một thói quen sử dụng thuốc lá đặc trưng ở vùng nông thôn duyên hải
Andhra Pradesh, Ấn Độ. Thói quen này cũng phổ biến ở người ở các đảo Caribbean,
thuộc châu Mỹ La tinh (Colombia, Panama, Venezuela), Sardinia và một số đảo Thái
Bình Dương, như Philippin, nhưng chưa có các nghiên cứu theo dõi được công bố bên
ngoài Ấn Độ. Nghiên cứu khu vực do Viện Nghiên cứu Cơ bản Tata (TIFR) tại Ấn Độ
thực hiện lần đầu mô tả các thay đổi ở khẩu cái trên người hút thuốc ngược trong một
số nghiên cứu tiến cứu trên người Ấn Độ là “các mảng trắng dày trên khẩu cái, niêm
mạc có dạng nốt, các u nhú xung quanh lỗ đổ của tuyến nước bọt ở khẩu cái, bị nhuộm
màu nâu hơi vàng, ban đỏ và loét. Tổn thương có thể biểu hiện màu đỏ, trắng, hoặc kết
hợp đỏ và trắng trên nền nhuộm màu thuốc lá”. Trong một nghiên cứu trên người Ấn Độ
hút thuốc ngược, 32% có mảng trắng và đỏ trên khẩu cái.
Hình 7. Tổn thương trên khẩu cái ở người hút thuốc ngược. Nguồn: Kumari và cộng sự, 2022
Lupus ban đỏ niêm mạc miệng
Lupus bản đỏ là một bệnh tự miễn mạn tính, có thể chia thành 3 dạng chính: (1) hệ thống,
(2) do thuốc và (3) dạng đĩa. Tổn thương niêm mạc miệng có thể biểu hiện ở khoảng
20% bệnh nhân lupus hệ thống. Tổn thương niêm mạc miệng của lupus ban đỏ có biểu
hiện lâm sàng tương tự lichen phẳng niêm mạc miệng. Thông thường, lupus ban đỏ niêm
mạc miệng biểu hiện là một vùng niêm mạc teo hình tròn ở trung tâm, xung quanh là
các vết loét bề mặt và các sọc màu trắng. Niêm mạc má, khẩu cái và môi là những vị trí
thường bị ảnh hưởng nhất. Carcinôm phát triển từ tổn thương lupus ban đỏ niêm mạc
miệng thường hiếm gặp trong miệng, hầu hết ở môi. Không phải luôn có thể phân biệt
giữa lichen phẳng niêm mạc miệng và lupus ban đỏ niêm mạc miệng, vì vậy trong trường
hợp không có các biểu hiện toàn thân, các tổn thương ác tính xuất phát từ lupus ban đỏ
được xếp nhầm vào các tổn thương ác tính xuất phát từ lichen phẳng niêm mạc miệng. lOMoAR cPSD| 47207367
Hình 8. Lupus ban đỏ hệ thống ở niêm mạc má. Nguồn: Oral and Maxillofacial Pathology, 2015 Loạn sừng bẩm sinh
Loạn sừng bẩm sinh (hay hội chứng Zinsser-Cole-Engman) là một bệnh di truyền hiếm
do giữ nguyên telomere rối loạn chức năng và được xem là một rối loạn có tiềm năng
hóa ác. Tần suất ung thư hốc miệng cao được chú ý trong số các bệnh nhân mắc tình
trạng này. Bệnh sinh là do đột biến một số gen giúp duy trì cấu trúc và chức năng của
telomere, như gen DKC1. Gen này mã hóa cho ribonucleoprotein dyskerin. Hầu hết các
trường hợp là di truyền, có thể liên kết với nhiễm sắc thể X, di truyền trội nhiễm sắc thể
thường hoặc di truyền lặn nhiễm sắc thể thường, với nhiều mức độ thâm nhập. Sự thâm
nhập là mức độ mà một gen hoặc tập hợp gen cụ thể biểu hiện trong kiểu hình của các
cá thể mang gen đó, được đo bằng tỷ lệ người mang gen biểu hiện kiểu hình đặc trưng.
Tình trạng này thường xuất hiện sớm, nên luôn được xem xét và loại trừ ở trẻ nhỏ có
bạch sản niêm mạc miệng. Hội chứng này gồm có tam chứng là bạch sản niêm mạc
miệng (thường ở lưng lưỡi nhưng có thể biểu hiện ở bất kỳ niêm mạc nào trên cơ thể),
tăng sắc tố da (thường kèm theo kiểu hình dạng lưới vùng cổ) và loạn dưỡng móng. Tổn
thương giống lichenoid cũng được báo cáo. Tiên lượng thường kém, do thay đổi ác tính
trong các tổn thương niêm mạc miệng cũng như suy tủy xương, dẫn đến nhiễm trùng
nặng và tử vong. Những nỗ lực nhằm xác định các dấu ấn tiềm năng cho các thay đổi
ung thư trong các tổn thương niêm mạc miệng này như rối loạn cytokeratin, biểu hiện
p53 bất thường và thay đổi ở cấp độ siêu cấu trúc (đặc điểm phôi/trẻ sơ sinh) đã được
báo cáo khoảng 10 năm trước khi có thay đổi ác tính.
Các tình trạng mới được bổ sung vào phân loại WHO 2020
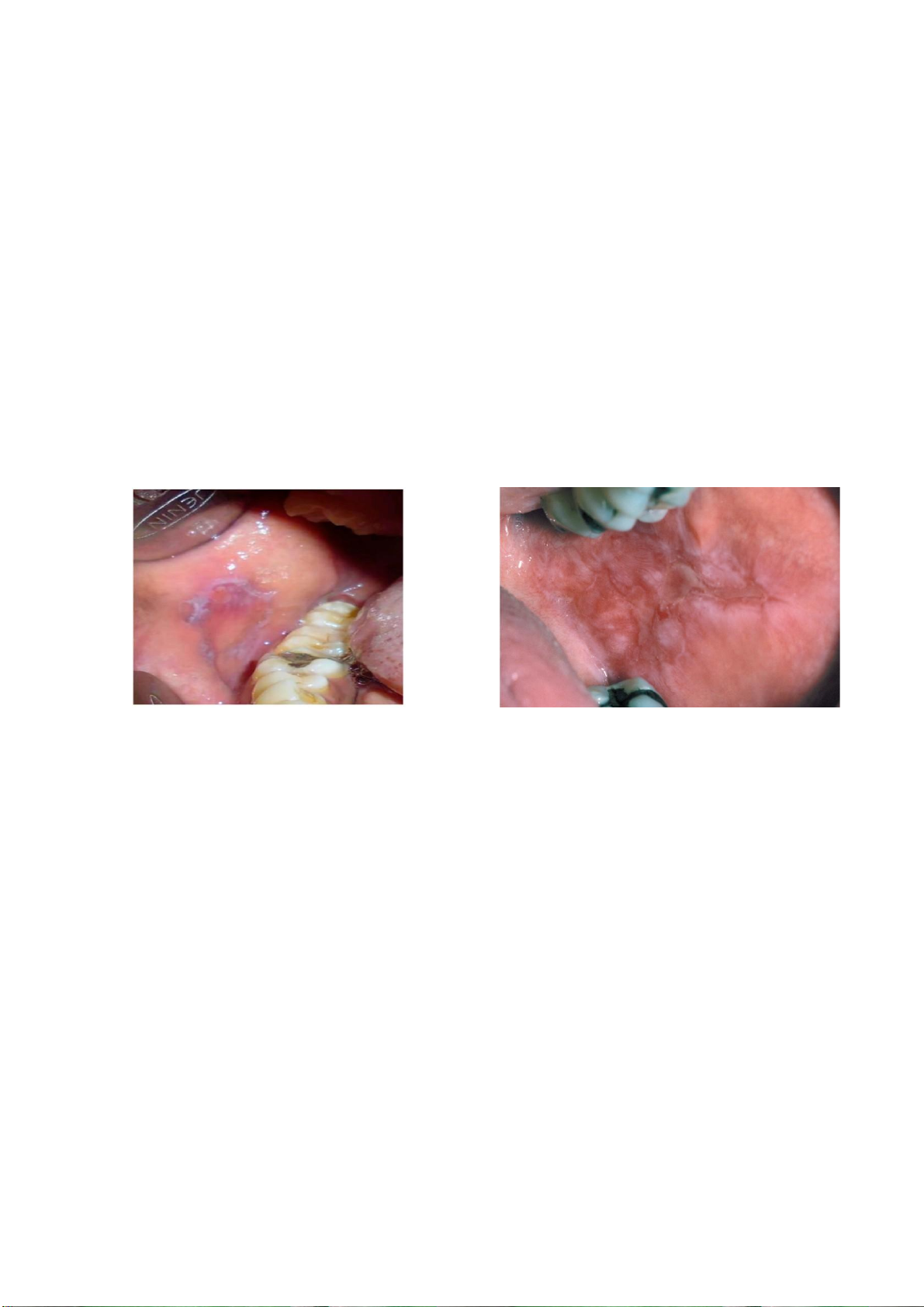
Tổn thương dạng lichen niêm mạc miệng
Theo van der Meiji và van der Waal, tổn thương dạng lichen niêm mạc miệng là những
rối loạn không có biểu hiện đặc điểm lâm sàng và/hoặc mô bệnh học được xem là điển
hình của lichen phẳng niêm mạc miệng. Tổn thương dạng lichen niêm mạc miệng bao
gồm (a) lichen phẳng niêm mạc miệng không điển hình và tổn thương dạng lichen một
bên, (b) tổn thương có tiếp xúc gần với một phục hồi, thường là amalgam, tức là phản
ứng dạng lichen niêm mạc miệng do tiếp xúc, (c) phản ứng dạng lichen do thuốc, (d) tổn
thương niêm mạc miệng sau khi tiêu thụ thức ăn hoặc một số chất như quế, và (e) tổn lOMoAR cPSD| 47207367
thương niêm mạc miệng của bệnh ghép chống chủ. Ngoài ra, phản ứng dạng lichen do
tiếp xúc với bả trầu cũng được báo cáo trong số những người nhai trầu.
Chẩn đoán phân biệt lichen phẳng niêm mạc miệng và tổn thương dạng lichen niêm mạc
miệng là một thách thức trên lâm sàng. Aguirre-Urizar và cộng sự đề xuất nhóm hai loại
tổn thương này dưới tên gọi chung là “bệnh dạng lichen niêm mạc miệng”, trong đó xác
định đây là một rối loạn tiềm năng ác tính của niêm mạc miệng mà không thể chẩn đoán
về mặt lâm sàng hoặc mô bệnh học là một bệnh vùng miệng cụ thể nào khác. Bệnh dạng
lichen niêm mạc miệng có đặc trưng là các sần màu trắng (và tạo thành dạng lưới) và
đôi khi kèm theo các dạng khác (chợt-loét, teo, mảng và bóng nước). Gonzalez Moles
và cộng sự cũng tranh luận loại bỏ thuật ngữ tổn thương dạng lichen niêm mạc miệng.
Bằng chứng từ tổng quan hệ thống đề xuất rằng bệnh nhân có tổn thương dạng lichen
niêm mạc miệng có ít nhiều tiềm năng ác tính tương tự lichen phẳng niêm mạc miệng.
Nên tránh sử dụng thuật ngữ loạn sản dạng lichen niêm mạc miệng để mô tả một tổn
thương lichen phẳng niêm mạc miệng hay rối loạn dạng lichen có biểu hiện loạn sản.
Nếu có loạn sản, nên chẩn đoán là lichen phẳng niêm mạc miệng có loạn sản. (a) (b)
Hình 9. (a) Tổn thương phản ứng dạng lichen ở niêm mạc má liên quan đến miếng trám
Amalgam. Nguồn: Kumari và cộng sự, 2022; (b) Tổn thương phản ứng dạng lichen do thuốc
Allopurinol. Nguồn: Oral and Maxillofacial Pathology, 2015
Bệnh ghép chống chủ niêm mạc miệng
Bệnh ghép chống chủ niêm mạc miệng được báo cáo trên những bệnh nhân có bệnh lý
ác tính huyết học nhận cấy ghép tế bào gốc đồng loại. Bệnh gồm dạng cấp tính và mạn
tính thường ảnh hưởng một vài cơ quan. Tổn thương niêm mạc miệng có biểu hiện dạng
lichen, ban đỏ, teo và loét đã được báo cáo trên 90% bệnh nhân bị bệnh ghép chống chủ.
Kể từ báo cáo của hội thảo trước về bệnh ghép chống chủ niêm mạc miệng, tiến triển
thành ung thư trong các tổn thương dạng lichen niêm mạc miệng có liên quan đến bệnh
ghép chống chủ đã được ghi nhận trong một vài nghiên cứu báo cáo ca lâm sàng. Atsuta
và cộng sự phân tích dữ liệu của 17.545 người trưởng thành nhận cấy ghép tế bào gốc
tạo máu trong khoảng thời gian 1990–2007 tại Nhật Bản. Bệnh ghép chống chủ mạn
tính đa cơ quan có nguy cơ đáng kể phát triển tất cả các loại bướu đặc (RR[nguy cơ
tương đối]=1,8, P<0,001), nguy cơ cao đáng kể phát triển ung thư hốc miệng (RR=2,9,
P<0,001) trong số những bệnh nhân cấy ghép sau 1 năm. Vai trò có thể của liệu pháp ức
chế miễn dịch đối với bệnh ghép chống chủ mạn tính trên sự phát triển của OSCC cần được xem xét. lOMoAR cPSD| 47207367 (a) (b)
Hình 10. Bệnh ghép chống chủ ở lưỡi (a) và niêm mạc má trái (b). Nguồn: Oral and
Maxillofacial Pathology, 2015
Các rối loạn có bằng chứng dịch tễ về tiềm năng ác tính còn hạn chế
Nhiễm nấm Candida dạng tăng sản mạn tính
Bệnh có biểu hiện là một mảng trắng cạo không tróc do nhiễm nấm mạn tính, thường là
Candida albicans. Biểu hiện lâm sàng là mảng trắng dày, hoặc các bệt trắng không đồng
nhất xen kẽ với đỏ, thường ảnh hưởng đến niêm mạc má phía trước và khóe mép hoặc
lưng lưỡi. Một số thực nghiệm cho thấy Candida gây tăng sinh biểu mô. C. albicans
cũng làm thay đổi đáng kể biểu hiện lâm sàng và mô học của các mảng trắng niêm mạc
miệng, thường được gọi là bạch sản Candida. Candida thường thấy trong các mẩu sinh
thiết có loạn sản vừa và nặng, các biến đổi loạn sản đáng kể được chú ý trên biểu mô có
bạch sản Candida chứa các loại Candida. Theo giả thuyết, khả năng sinh ung ở niêm
mạc miệng có liên quan đến Candida khởi nguồn từ quá trình sản xuất acetaldehyde từ
thức uống chứa cồn của các isoform Candida. Candidalysin – một độc tố peptide ly giải
tế bào do C. albicans tiết ra – tương tác với các thụ thể yếu tố tăng trưởng biểu mô
(Epithelial Growth Factor Receptors – EGFR) có thể kích hoạt các con đường EGF làm
gia tăng tăng sinh tế bào.
Phân biệt giữa bạch sản Candida và nhiễm nấm Candida tăng sản mạn tính không dễ
dàng và hầu hết tác giả xem hai thuật ngữ này là một. Y văn nhấn mạnh rằng những tổn
thương đáp ứng rõ với điều trị kháng nấm ủng hộ cho mối liên hệ nhân-quả. Tuy nhiên,
cần phải lưu ý là trong khi nhiều ca lâm sàng cải thiện bằng điều trị kháng nấm, tổn
thương không biến mất hoàn toàn. Do đó, cần thống nhất về cách thức sử dụng hai thuật
ngữ này và điều trị kháng nấm nên là một phần trong tiến trình chẩn đoán. Mặt khác, có
tác giả đề xuất không nên sử dụng thuật ngữ bạch sản Candida nữa.
Tăng sản chồi sùi dạng mụn cóc/tăng sản mục cóc niêm mạc miệng
Tăng sản mụn cóc niêm mạc miệng – một dạng tổn thương tương đối khó nhận diện có
thể tương tự carcinôm mụn cóc, cả hai được Shear và Pindborg mô tả lần đầu về lâm
sàng và mô học năm 1980. Tăng sinh mụn cóc được xem là tiền thân của carcinôm mụn
cóc. Nhóm bác sĩ giải phẫu bệnh Nam Á đề xuất một định nghĩa mới, mô tả tổn thương
“dạng khối” có biểu hiện chồi sùi và mụn cóc đặc biệt gặp ở người nhai trầu – cau. Rối
loạn này được lưu ý đầu tiên trên những bệnh nhân người Đài Loan được chẩn đoán
OPMD và các tác giả đề xuất tên gọi là tăng sinh mụn cóc niêm mạc miệng. Nghiên cứu
tiến cứu thứ hai sau đó mô tả trên cùng nhóm bệnh nhân, trong đó có 6 người (10%)



