














Preview text:
lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
SỬ DỤNG KHÁNG SINH TRONG NHIỄM KHUẨN HÔ HẤP DƯỚI
PGS.TS.DS. NGUYỄN HOÀNG ANH, TS.BS. PHẠM HÙNG VÂN ĐẶT VẤN ĐỀ
Bệnh lý nhiễm khuẩn hô hấp dưới (NKHHD) là rất phổ biến trong thực hành.
Nhiều loại và với một lượng lớn kháng sinh thường xuyên được kê đơn để
điều trị bệnh lý này. Tuy nhiên, dưới áp lực của tình trạng kháng thuốc và
nguy cơ gia tăng gặp tác dụng bất lợi, việc lựa chọn kháng sinh phù hợp
và tối ưu hóa việc sử dụng kháng sinh đã trở thành thách thức không nhỏ
với các thầy thuốc lâm sàng. Để lựa chọn kháng sinh phù hợp trong điều
trị NKHHD cần cân nhắc đến tác nhân gây bệnh kết hợp với phổ kháng
khuẩn của từng loại kháng sinh, khả năng xâm nhập của kháng sinh vào
cơ quan đích, tối ưu hóa chế độ liều dựa trên đặc điểm dược động/dược
lực học thuốc (PK/PD) và dữ liệu về độ an toàn cũng như tương tác thuốc
liên quan đến các kháng sinh này. Trong điều kiện lâm sàng cho phép, việc
cân nhắc chuyển đổi kháng sinh từ đường tĩnh mạch sang đường uống
cho những bệnh nhân NKHHD nặng cần điều trị nội trú ban đầu vừa đem
lại lợi ích cho bệnh nhân vừa giảm nhẹ chi phí và chăm sóc.
Trong NKHHD, xét nghiệm vi sinh đã trở thành thường quy và được
khuyến cáo trong nhiều tình huống lâm sàng để thực hành sử dụng kháng
sinh hợp lý. Kháng sinh đồ thường quy tại các phòng xét nghiệm lâm sàng
hiện nay thường dựa trên kỹ thuật khuếch tán trong thạch (hay được gọi là
kỹ thuật Kirby-Bauer). Nguyên lý của kỹ thuật này là kháng sinh được tẩm
lên đĩa giấy với một hàm lượng theo quy định được đặt trên bề mặt môi
trường thạch dinh dưỡng đã được trải vi khuẩn. Trong quá trình ủ, kháng
sinh từ đĩa giấy khuếch tán ra môi trường thạch và ức chế sự phát triển
của vi khuẩn, nhờ vậy tạo thành một vòng không có vi khuẩn mọc (gọi là lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
vòng vô khuẩn) xung quanh vị trí đĩa kháng sinh. Đo đường kính vòng vô
khuẩn và so với tiêu chuẩn đánh giá vòng vô khuẩn để biện luận vi khuẩn
kháng, nhạy hay trung gian đối với kháng sinh thử nghiệm. Kết quả kháng
sinh đồ bằng phương pháp khuếch tán là dạng định tính. Nó cho biết vi
khuẩn là kháng (R, resistant), nhạy (S, sensitive), hay trung gian (I,
intermediate) đối với kháng sinh thử nghiệm. Tuy nhiên, khi đọc một kết
quả kháng sinh đồ, các thầy thuốc lâm sàng cũng cần biết phân tích để áp dụng một cách hợp lý.
SỬ DỤNG KHÁNG SINH TRÊN NGUYÊN TẮC DƯỢC LÝ
Lựa chọn kháng sinh dựa trên phổ kháng khuẩn
Việc lựa chọn kháng sinh, trước hết, cần dựa trên phân tích tác nhân gây
bệnh kết hợp với phổ kháng khuẩn của các loại kháng sinh, từ đó, cho
phép thầy thuốc định hướng phác đồ điều trị kháng sinh theo kinh nghiệm.
Do các tác nhân vi khuẩn gây NKHHD thường đồng nhiễm với virus và
trong thực hành khó phân biệt được đơn nhiễm vi khuẩn với đồng nhiễm
vi khuẩn - virus nên chỉ định kháng sinh theo kinh nghiệm cần được bắt
đầu sớm, ngay khi nghi ngờ có vai trò gây bệnh của tác nhân vi khuẩn.
Các vi khuẩn gây bệnh NKHHD thường gặp bao gồm S. pneumoniae,
H. influenzae, M. catarrhalis và các vi khuẩn nội bào. Trong đó, thường gặp
nhất là S. pneumoniae. Tương ứng, ba nhóm kháng sinh phổ biến trong
điều trị NKHHD bao gồm β-lactam, macrolid và fluoroquinolon (FQ). Tình
trạng đề kháng kháng sinh khiến hoạt tính của kháng sinh β-lactam bị giảm
nhưng đây vẫn là nhóm kháng sinh thể hiện hoạt tính mạnh với S.
pneumoniae và phần lớn các phác đồ điều trị theo kinh nghiệm đều bao
vây vi khuẩn này. Khi nghi ngờ căn nguyên gây bệnh là các vi khuẩn nội
bào (hay còn gọi là vi khẩn không điển hình), bao gồm M. pneumoniae, C.
pneumoniae và Legionella spp., có thể sử dụng kháng sinh macrolid (ví dụ
azithromycin, clarithromycin) hoặc doxycyclin. Đây là các kháng sinh có
hoạt tính mạnh trên nhóm vi khuẩn này.
Phác đồ kháng sinh penicilin phổ hẹp điều trị S. pneumoniae hay kháng
sinh có tác dụng trên vi khuẩn nội bào sử dụng đơn độc là không phù hợp
trên nhóm bệnh nhân có yếu tố nguy cơ như có bệnh đồng mắc (bệnh lý lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
tim, phổi, gan, thận mạn tính, đái tháo đường, nghiện rượu, bệnh lý ác tính)
hoặc có các yếu tố nguy cơ kháng thuốc. Trên nhóm bệnh nhân này, H.
influenzae và M. catarrhalis (sinh enzym β-lactamase phổ biến), trực khuẩn
Gram (-) và S. aureus là các tác nhân gây bệnh thường gặp, do vậy, phác
đồ điều trị kinh nghiệm cần có phổ kháng khuẩn rộng hơn. Theo đó, kháng
sinh β-lactam kết hợp với chất ức chế β-lactamase (ví dụ
amoxicilin/clavulanat, ampicilin/sulbactam) hoặc kháng sinh cephalosporin
phổ rộng (cepodoxim, cefuroxim, cefotaxim, ceftriaxon) thường được
khuyến cáo kết hợp với kháng sinh macrolid/doxycyclin để bao vây các tác
nhân gây bệnh. Kháng sinh FQ (levofloxacin, moxifloxacin) có ưu điểm bao
phủ được cả vi khuẩn điển hình lẫn không điển hình, vi khuẩn Gram (-) và
Gram (+). Do đó, phác đồ FQ đơn độc hoặc phối hợp với β-lactam cũng có
thể được sử dụng nhưng cần cân nhắc đến nguy cơ biến cố bất lợi liên
quan đến sử dụng các kháng sinh nhóm này.
Ở những bệnh nhân NKHHD nặng, cần điều trị nội trú, ngoài các tác
nhân gây bệnh thường gặp, còn có sự tham gia gây bệnh của các chủng
vi khuẩn đa kháng thuốc, điển hình là S. aureus (MRSA) và P. aeruginosa.
Trong trường hợp này, phác đồ điều trị kinh nghiệm cần được tăng cường
bằng bổ sung kháng sinh hướng đến MRSA (vancomycin hoặc linezolid)
hoặc β-lactam chống P. aeruginosa (ceftazidim, piperacilin/tazobactam
hoặc nhóm carbapenem). Các vi khuẩn đa kháng thuốc khác trong họ
Enterobacteriaceae cũng có thể gây ra NKHHD nhưng ít gặp hơn và phác
đồ hướng đến P. aeruginosa cũng bao phủ đầy đủ được cả các nhân này.
Lựa chọn và tối ưu hóa chế độ liều dựa trên đặc điểm dược động/ dược lực học
Cùng với lựa chọn loại kháng sinh, lựa chọn liều lượng kháng sinh phù hợp
cũng đóng vai trò quan trọng trong điều trị các bệnh lý nhiễm khuẩn. Đặc
biệt, ở bệnh nhân nặng, liều cao kháng sinh ban đầu được sử dụng càng
sớm càng tốt để quyết định thành công điều trị. Gần đây, nhiều nghiên cứu
đã khẳng định việc tối ưu hóa chế độ liều kháng sinh dựa trên đặc điểm
dược động/dược lực học (PK/PD) góp phần làm tăng hiệu quả điều trị và
giảm nguy cơ kháng thuốc. Dựa vào đặc điểm PK/PD, các kháng sinh điều lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
trị được chia làm ba nhóm, gồm nhóm hiệu quả tác dụng phụ thuộc thời
gian (thông số PK/PD đặc trưng là T>MIC), nhóm phụ thuộc nồng độ
(thông số PK/PD đặc trưng là C peak/MIC) và nhóm phụ thuộc vào tổng
lượng thuốc vào cơ thể (thông số PK/PD đặc trưng là AUC/MIC).
Kháng sinh β-lactam thuộc nhóm phụ thuộc thời gian, với đích PK/PD
được gợi ý là T > MIC cần đạt trên 40 - 70%. Ngưỡng này tăng lên trong
trường hợp các nhiễm khuẩn nặng gây ra bởi vi khuẩn kháng thuốc, thậm
chí cần đạt đến 100% để đảm bảo hiệu lực. Ở những bệnh nhân nặng, việc
kéo dài thời gian truyền hoặc truyền liên tục các kháng sinh β-lactam như
piperacilin/tazobactam, carbapenem hoặc ceftazidim làm tăng tối đa thời
gian thuốc có nồng độ phù hợp để phát huy hiệu quả diệt khuẩn, từ đó,
tăng hiệu quả điều trị đặc biệt với các chủng vi khuẩn kém nhạy cảm.
Ngược lại, kháng sinh aminoglycosid thuộc nhóm phụ thuộc nồng độ, với
thời gian hậu kháng sinh kéo dài. Thông số PK/PD đặc trưng của nhóm
aminoglycosid là C peak/MIC với đích dự kiến là 8 - 10 và chiến lược tối
ưu hóa liều dùng được áp dụng bằng cách sử dụng liều cao tối đa có hiệu
quả và chưa xuất hiện độc tính. Các kháng sinh macrolid cũng có đặc điểm
PK/ PD phụ thuộc thời gian nhưng lại có thời gian hậu kháng sinh kéo dài
nên thông số tối ưu liên quan đến hiệu quả điều trị được đề xuất là
AUC/MIC. Kháng sinh FQ lại có đặc điểm dược động học phụ thuộc nồng
độ nhưng nồng độ cao kháng sinh này lại dẫn đến nguy cơ độc tính trên
thần kinh, vì vậy, thông số PK/PD đặc trưng của nhóm FQ cũng là
AUC/MIC, với đích là 125 - 250 để đạt hiệu lực tối đa.
Trong bệnh cảnh nặng thường có những thay đổi sinh lý bệnh học như
tăng tính thấm mao mạch, tăng cung lượng tim, thay đổi nồng độ protein
huyết tương, có tác động đáng kể lên thể tích phân bố (Vd, volume of
distribution) và độ thanh thải (CrCl, creatinine clearance) của các kháng
sinh, từ đó ảnh hưởng lên các thông số PK/PD của thuốc. Chế độ liều
kháng sinh còn cần được cân nhắc dựa trên chức năng thận của bệnh
nhân. Việc hiệu chỉnh liều đặc biệt quan trọng với những kháng sinh có
khoảng điều trị hẹp và ở những bệnh nhân đang sử đụng đồng thời các
thuốc khác cùng gây độc tính trên thận hoặc đang mắc kèm bệnh lý thận.
Thông tin chi tiết về liều dùng và hiệu chỉnh liều của các kháng sinh này
trong trường hợp suy thận được trình bày trong bảng 1. lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
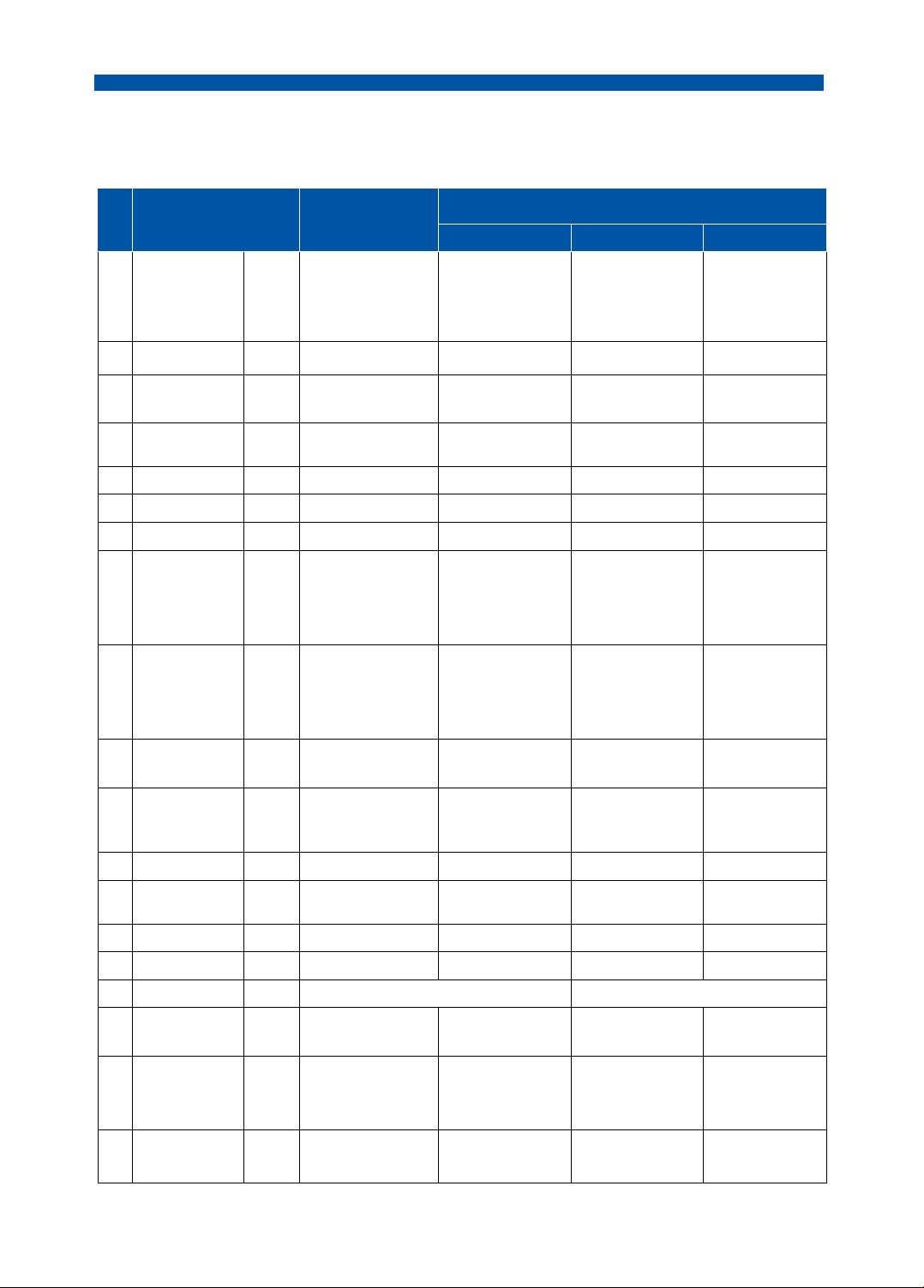
Bảng 1. Liều thường dùng và hiệu chỉnh liều kháng sinh ở bệnh nhân suy thận.
Liều theo độ thanh thải creatinin (CrCl) Liều STT Đường Tên thuốc dùng thường dùng > 50-90 10-50 < 10
250 - 500mg/6h 250 - 500mg/6h 250 - 500mg/6h 50 - 70% liều , thường dùng, 1 Erythromycin U Hoặc 0,5 - Hoặc 0,5 - Hoặc 0,5 - 1g/12h, tối đa 1g/12h, tối đa 1g/12h tối đa tối đa 2 4g/ngày 4g/ngày 4g/ngày g/ngày 2 Clarithromycin U 500mg/12h 500mg/12h 500mg/12-24h 500mg/24h 250 - 250 - 3 Azithromycin U 250 - 500mg/24h 250 - 500mg/24h 500mg/24h 500mg/24h 4 Ciprofloxacin U 500 - 750mg/12h 500 - 250 - 500mg/24h 750mg/12h 500mg/12h 5 Ciprofloxacin T 400mg/12h 400mg/12h 400mg/24h 400mg/24h 6 Moxifl oxacin U 400mg/24h 400mg/24h 400mg/24h 400mg/24h 7 Moxifl oxacin T 400mg/24h 400mg/24h 400mg/24h 400mg/24h < 20: 20 - 49: 750mg x 1 8 Levofloxacin U 750mg/24h > 50: 750mg/24h 750mg/48h liều sau đó 500mg/48h < 20: 20 - 49: 750mg x 1 9 Levofloxacin T 750mg/24h > 50: 750mg/24h 750mg/48h liều, sau đó 500mg/48h 250 - 10 Amoxicillin U
250 - 500mg/8h 250 - 500mg/8h 250 - 500mg/8 - 2h 500mg/24h Amoxicillin/ 500mg 250 - 500mg 250 - 500mg 11 acid
U 500mg/125mg/8h (amoxicilin)/8h (amoxicilin)/12h (amoxicilin)/24h clavulanic 12 Cefpodoxim U 200mg/12h 200mg/12h 200mg/12h 200mg/24h 13 Cefuroxim U 0,75 - 1,5g/8h
0,75 - 1,5g/8h 0,75 - 1,5g/8 - 0,75 - 12h 1,5g/24h 14 Cefuroxim T 500mg/8h 500mg/8h 500mg/12h 500mg/24h 15 Cefotaxim T 2g/8h 2g/8 - 12h 2g/12 - 24h 2g/24h 16 Ceftriaxon T 1 - 2g/12 - 24h
Không cần hiệu chỉnh liều 17 Ampicil in/ Sulbactam T 3g/6h 3g/6h 3g/8 - 12h 3g/24h 3,375g/6h < 20: 18 Piperacil in/ (không phải > 40: 3,375g/6h 20 - 40: tazobactam T 2,25g/8h Pseudomonas) 2,25g/6h Piperacil in/ 4,5g/6h > 40: 20 - 40: < 20: 19 tazobactam T (Pseudomonas) 4,5g/6h 3,375g/6h 2,25g/6h lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI 11-29: 30-60: 2g/24h 20 Cefepim T 2g/8h > 60: 2g/8 - 12h 2g/12h < 10: 1g/24h
Liều theo độ thanh thải creatinin (CrCl) Đường Liều STT Tên thuốc dùng thường dùng > 50-90 10-50 < 10 21 Ceftazidim T 2g/8h 2g/8 - 12h 2g/12 - 24h 2g/24 - 48h 22 Imipenem T 500mg/6h 250 - 500mg/6 - 8h 250mg/8 - 12h 125 - 250mg/12h > 50 - 90: < 30: < 10: 23 Ertapenem T 1g/24h 1g/24h 500mg/24h 500mg/24h 25 - 50: 1g/12h < 10: 24 Meropenem T 1g/8h > 50 - 90: 1g/8h 10 - 25: 500mg/24h 500mg/12h 25 Amikacin T > 80: 60 - 80: 30 - 40: 10 - 20: 15mg/kg/24h 12mg/kg/24h 4mg/kg/24h 4mg/kg/48h 40 - 60: 0 - 30: 0 - 10: 7,5mg/kg/24h 7,5mg/kg/48h 3mg/kg/72 giờ (sau lọc máu) 26 Gentamicin T > 80: 60 - 80: 30 - 40: 10 - 20: 5,1mg/kg/24h 4mg/kg/24h 2,5mg/kg/24h 3mg/kg/48h 40 - 60: 20 - 30: 0 - 10: 3,5mg/kg/24h 4mg/kg/48h 2mg/kg/72 giờ (sau lọc máu) 27 Tobramycin T > 80: 60 - 80: 30 - 40: 10 - 20: 5,1mg/kg/24h 4mg/kg/24h 2,5mg/kg/24h 3mg/kg/48h 40 - 60: 20 - 30: 2mg/kg/72 giờ 3,5mg/kg/24h 4mg/kg/48h (sau lọc máu) 7,5mg/kg/ 28 Vancomycin T 15 - 30mg/kg/12h 15 - 30mg/kg/12h 15mg/kg/24-96h 48 - 72h 29 Linezolid T 600mg/12h
Không cần hiệu chỉnh liều cho bệnh nhân suy thận 30 Linezolid U 600mg/12h
Không cần hiệu chỉnh liều cho bệnh nhân suy thận 31 Doxycyclin U 100mg/12h
Không cần hiệu chỉnh liều cho bệnh nhân suy thận 32 Clindamycin T
600 - 900mg/8h Không cần hiệu chỉnh liều cho bệnh nhân suy thận
Viết tắt: U uống, T tiêm. lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
Cân nhắc khả năng xâm nhập vào cơ quan đích của kháng sinh
Kháng sinh có thể có hiệu lực đối với vi khuẩn trên in vitro nhưng lại không
đến được vị trí cần tác dụng nên ít hoặc không đem lại hiệu quả trên lâm
sàng. Vì vậy, khả năng thấm của kháng sinh vào cơ quan đích cũng là yếu
tố ảnh hưởng đến việc lựa chọn kháng sinh mặc dù thông số này không dễ
dàng định lượng được trên bệnh nhân. Tính thấm của kháng sinh phụ thuộc
vào đặc điểm của kháng sinh (thí dụ tính tan trong lipid, kích thước phân
tử thuốc) và đặc điểm của mô đích (như tình trạng tưới máu tại mô đích,
có hay không có tình trạng hóa mủ).
Trong NKHHD, dịch lót biểu mô-phế nang (epithelial lining fluid, ELF) là
vị trí gây bệnh đối với tác nhân vi khuẩn ngoại bào, còn đại thực bào phế
nang (alveolar macrophage, AM) lại là đích đến của các vi khuẩn nội bào.
Nồng độ kháng sinh trong ELF và AM đều có thể xác định bằng dịch rửa
phế quản phế nang thu được qua nội soi phế quản. Nhìn chung, kháng
sinh macrolid, FQ và linezolid thường có tỷ lệ nồng độ trong ELF so với
trong huyết tương > 1. Ngược lại, kháng sinh β-lactam, aminoglycosid và
vancomycin thường có tỷ lệ này < 1. Chi tiết tỷ lệ nồng độ kháng sinh trong
ELF so với trong huyết tương được trình bày trong bảng 2.
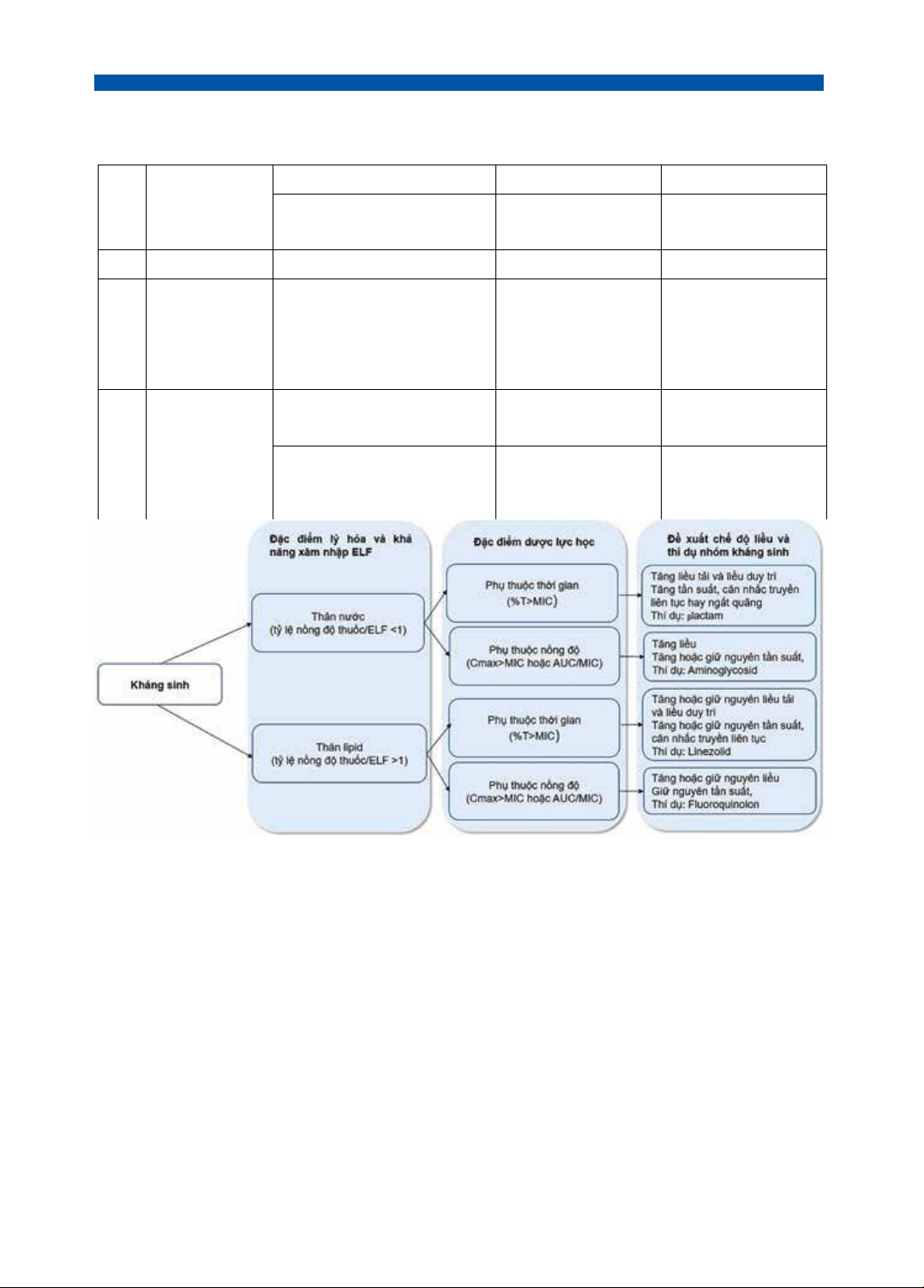
Ở những bệnh nhân nặng, các nghiên cứu đo lường nồng độ kháng
sinh trong ELF còn rất hạn chế. Tuy nhiên, dựa vào khả năng thấm tương
đối của kháng sinh vào ELF kết hợp với các đặc điểm lý hóa học (thân
nước, thân lipid), đặc điểm PK/PD có thể đề xuất được chế độ liều tối ưu
tương ứng với từng nhóm kháng sinh cụ thể (hình 1).
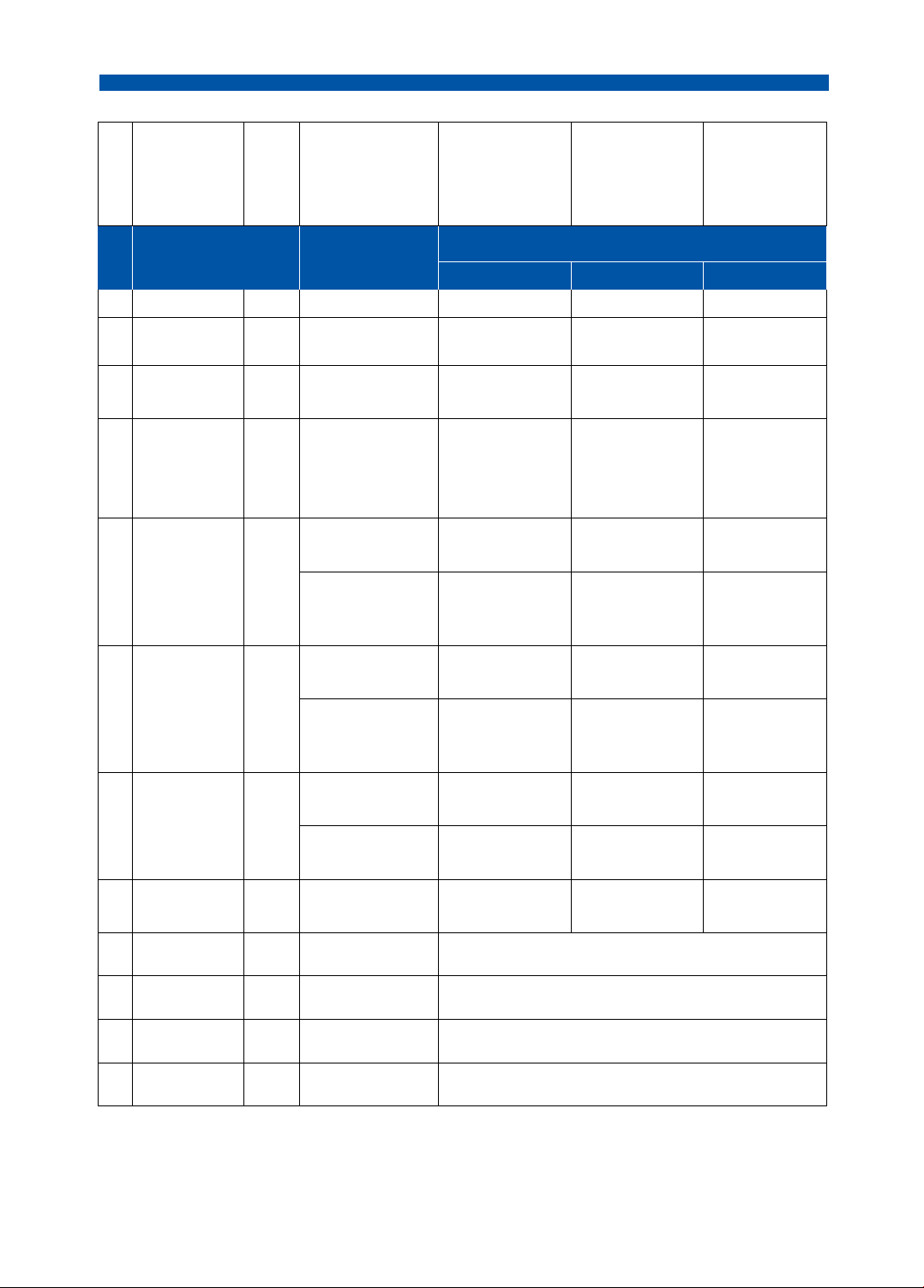
Bảng 2. Nồng độ trong huyết tương và trong ELF của một số kháng sinh. Tỷ lệ nồng độ
thuốc trong ELF: Khả năng đạt STT Kháng sinh Chế độ liều nồng độ trong đích dược lực huyết tương học trong ELF 1 Piperacilin/ 4,5g mỗi 8h 0,57 Thấp tazobactam 4,5g (liều tải) 0,46 Trung bình 13,5g/ngày (truyền liên (MIC < 8mg/l) tục) lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI 4,5g (liều tải) 0,43 Trung bình
18g/ngày (truyền liên tục) (MIC < 16mg/l) 2 Ceftazidim 2g (liều tải) 0,218 Thấp
4g/ngày (truyền liên tục) (MIC > 2mg/l) 3 Cefepim 2g (liều tải) 1,048 Thấp
4g/ngày (truyền liên tục) (MIC > 4mg/l)
4 Meropenem 0,5g mỗi 8h x 4 liều 0,49-0,80 Thấp 1g mỗi 8h x 4 liều 0,32-0,53 Thấp 2g mỗi 8h x 4 liều 1 giờ: 0,1 Thấp 3 giờ: 0,2 Tỷ lệ nồng độ
thuốc trong ELF: Khả năng đạt STT Kháng sinh Chế độ liều nồng độ trong đích dược lực huyết tương học trong ELF 5 Ertapenem 1g mỗi 24h
0,32 (0,28 - 0,46) Trung bình (MIC ≤ 4mg/l)
6 Azithromycin 500mg (liều đầu), 250mg 4 giờ: 6,4 Trung bình x 4 liều (uống) 8 giờ: 13,2 (MIC < 1mg/l) 12 giờ: 12,6 24 giờ: 31,3 500mg/ngày x 5 liều 4 giờ: 4,6 Cao 12 giờ: 5,1 24 giờ: 20,4
7 Levofloxacin 750mg/ngày x 5 liều (IV) 4 giờ: 0,9 Trung bình 12 giờ: 0,5 (MIC ≤ 1mg/l) 500mg liều đơn (uống) 1 giờ: 0,8 ± 0,4 Thấp 4 giờ: 0,6 ± 0,5 8 giờ: 0,7 ± 0,3 12 giờ: 0,5 ± 0,6 24 giờ: 1,0 ± 0,9 500mg/ngày x 2 ngày 1 giờ: 1,3 ± 3,1 Trung bình (IV) 24 giờ: 1,2 ± 3,6 (MIC ≤ 1mg/l)
500mg mỗi 12h x 2 ngày 1 giờ: 1,3 ± 4,6 Cao (IV) 12 giờ: 1,1 ± 4,0 (MIC > 1mg/l)
8 Vancomycin 15mg/kg (tối thiểu 5 0,2 Thấp ngày) (IV) lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI 30mg/kg/ngày (IV) 0,0 Thấp 1g mỗi 12h x 9 liều (IV) 0,7 ± 0,7 Thấp (MIC > 1mg/l) 9 Tobramycin
7-10mg/kg/ngày x 2 liều 0,1 ± 0,0 Thấp 10 Gentamicin 240mg/ngày x 1 liều 1 giờ: 0,3 ± 0,1 Thấp 2 giờ: 0,9 ± 0,1 4 giờ: 1,1 ± 0,3 6 giờ: 0,7 ± 0,2 11 Linezolid 600 mỗi 12h x 2 ngày 1 giờ: 1,1 ± 0,3 Trung bình (IV) 12 giờ: 1,0 ± 0,3 (MIC < 4mg/l)
600mg (liều tải), 1200mg/ 1,0 (0,8 - 1,1) Trung bình
ngày (truyền liên tục) x 2 (MIC < 4mg/l) ngày
Hình 1. Đề xuất chiến lược tối ưu hóa hiệu quả của kháng sinh điều trị nhiễm khuẩn phổi.
Lưu ý tương tác thuốc với các kháng sinh
Bên cạnh các yếu tố cần cân nhắc để đảm bảo hiệu quả điều trị, độ an toàn
và tương tác thuốc cũng là một khía cạnh nên được xem xét cẩn thận trước
khi kê đơn để giảm thiểu nguy cơ khi sử dụng. Hai nhóm kháng sinh được
sử dụng phổ biến trong điều trị NKHHD là macrolid và FQ đều tiềm tàng
nguy cơ tương tác cao, bao gồm cả tương tác dược động học và dược lực
học. Bên cạnh đó, linezolid là một chất ức chế monoaminoxidase (MAO) lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
yếu cũng có khả năng cao gặp tương tác khi kết hợp với các thuốc tác
động lên hệ serotonergic dẫn đến hậu quả xuất hiện hội chứng serotonin.
Chi tiết các cặp tương tác thuốc đáng lưu ý liên quan đến kháng sinh điều
trị NKHHD được trình bày trong bảng 3.
Bảng 3. Danh mục tương tác thuốc cần lưu ý của các kháng sinh. STT
Cặp thuốc tương tác Hậu quả Xử trí 1 Ciprofloxacin Xanthin
Tăng nguy cơ độc Nên tránh phối hợp.
(aminophylin, tính của xanthin Nếu phối hợp: giảm liều theophylin
theophylin) (đánh trống ngực, xuống còn 1/2 - 2/3 liều thông thường.
nhịp tim nhanh, Theo dõi nguy cơ độc tính của xanthin.
buồn nôn, run, co Thận trọng với norfloxacin, ofloxacin. giật).
Nếu phải dùng kháng sinh quinolon: Cân nhắc dùng levofloxacin,
moxifloxacin (tương tác ít có ý nghĩa lâm sàng). 2 Ciprofloxacin Warfarin
Tăng nguy cơ xuất Theo dõi chặt chẽ INR để điều chỉnh liều huyết warfarin phù hợp. STT
Cặp thuốc tương tác Hậu quả Xử trí 3 Moxifloxacin Amisulprid,
Tăng nguy cơ kéo Chống chỉ định phối hợp. amitriptylin, dài khoảng QT clorpromazin, hydroxyzin, amiodaron
4 Fluoroquinolon Antacid, kẽm, Giảm hiệu quả của Nên tránh phối hợp. sắt, sucralfat kháng sinh.
Nếu phối hợp: sử dụng fluoroquinolon
trước 1 - 2 giờ hoặc tối thiểu 4 giờ sau
khi dùng các chế phẩm chứa kẽm, sắt hoặc antacid.
Theo dõi các dấu hiệu giảm hiệu quả
điều trị của kháng sinh. 5 Clarithromycin Digoxin
Tăng nguy cơ độc Nên tránh phối hợp.
tính của digoxin Thay clarithromycin bằng
(buồn nôn, nôn, azithromycin. loạn nhịp tim).
Nếu phối hợp: nên giảm liều digoxin.
Theo dõi nguy cơ độc tính của digoxin.
Thận trọng với erythromycin. lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI 6 Clarithromycin Ticagrelor
Tăng nguy cơ xuất Chống chỉ định phối hợp. huyết.
Nếu phối hợp, cân nhắc dùng macrolid
khác (azithromycin, erythromycin)
(tương tác không có ý nghĩa lâm sàng). 7 Clarithromycin Salmeterol
Tăng nguy cơ biến Chống chỉ định phối hợp.
cố tim mạch (đánh Nếu phối hợp: cân nhắc dùng macrolid
trống ngực, tăng khác (azithromycin, erythromycin) nhịp tim,…)
(tương tác không có ý nghĩa lâm sàng). 8 Erythromycin Xanthin
Tăng nguy cơ độc Giảm 25% liều theophylin khi bắt đầu
(aminophylin, tính của xanthin sử dụng erythromycin. Theo dõi nguy theophylin)
(đánh trống ngực, cơ độc tính của xanthin. Thận trọng
nhịp tim nhanh, với clarithromycin. Nếu phải dùng
buồn nôn, run, co kháng sinh macrolid: cân nhắc dùng giật).
azithromycin (tương tác ít có ý nghĩa lâm sàng). 9 Macrolid
Alcaloid cựa Tăng nguy cơ độc Chống chỉ định phối hợp. (erythromycin, lõa mạch
tính của alcaloid Thay erythromycin, clarithromycin clarithromycin) cựa lõa mạch bằng azithromycin. (nôn, buồn nôn, hoại tử đầu chi, thiếu máu cục bộ do co thắt mạch,…) 10 Macrolid
Carbamazepin Tăng nguy cơ độc Nên tránh phối hợp. (erythromycin, tính
của Thay erythromycin, clarithromycin clarithromycin) carbamazepin bằng azithromycin.
(chóng mặt, nhìn Nếu phối hợp: giảm liều carbamazepin
đôi, mất điều hòa xuống còn 1/2 - 2/3 liều thông thường
vận động, rối loạn và hiệu chỉnh liều theo đáp ứng lâm tâm thần). sàng.
Theo dõi nguy cơ độc tính của carbamazepin.
STT Cặp thuốc tương tác Hậu quả Xử trí lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI 11 Macrolid Chẹn kênh
Tăng tác dụng hạ Lecarnidipin - erythromycin, (erythromycin, canxi huyết áp.
clarithromycin: Chống chỉ định phối hợp. clarithromycin) (nimodipin,
Các cặp tương tác còn lại: nên tránh nifedipin,
phối hợp. Nếu phối hợp: nên giảm liều lercanidipin,
các thuốc chẹn kênh canxi và hiệu felodipin,
chỉnh liều theo đáp ứng lâm sàng. diltiazem)
Thận trọng với các thuốc chẹn kênh
canxi khác (amlodipin, lacidipin). 12 Macrolid Colchicin
Tăng nguy cơ độc Ở bệnh nhân suy gan hoặc suy thận: (erythromycin,
tính của colchicin Chống chỉ định phối hợp. clarithromycin)
(tiêu chảy, nôn, Ở bệnh nhân chức năng gan, thận bình
đau bụng, sốt, xuất thường: nên tránh phối hợp. Nếu phối
huyết, giảm toàn hợp: giảm liều colchicin. Dùng liều tiếp
thể huyết cầu, các theo của colchicin sau 3 ngày. Theo dõi
dấu hiệu độc tính nguy cơ độc tính của colchicin. trên cơ như đau
cơ, mỏi cơ hoặc Thận trọng với azithromycin. yếu cơ, nước tiểu sẫm màu, dị cảm, trường hợp nặng có thể gây suy đa tạng và tử vong). 13 Macrolid Statin Tăng nguy cơ Erythromycin, clarithromycin -
(erythromycin, (atorvastatin, bệnh cơ hoặc tiêu simvastatin: Chống chỉ định phối hợp.
clarithromycin) simvastatin) cơ vân cấp (đau Erythromycin, clarithromycin -
cơ, mỏi cơ, yếu atorvastatin: nên tránh phối hợp. Nếu cơ).
phối hợp: liều atorvastatin không vượt
quá 20 mg/ngày. Theo dõi nguy cơ
bệnh cơ hoặc tiêu cơ vân cấp.
Thay atorvastatin, simvastatin bằng
fluvastatin, rosuvastatin hoặc thay erythromycin, clarithromycin bằng azithromycin. 14 Macrolid Ivabradin Tăng nguy cơ
Chống chỉ định phối hợp. (erythromycin, chậm nhịp tim. clarithromycin) 15 Cyclin Retinoid
Tăng nguy cơ tăng Chống chỉ định phối hợp. (doxycyclin,
(isotretinoin, áp nội sọ lành tính. tetracyclin) tretinoin) 16 Carbapenem Acid
Giảm nồng độ Tránh phối hợp.
valproid/natri valproat, mất tác Nếu phối hợp, theo dõi nồng độ valproat
dụng chống co giật valproat khi bắt đầu dùng carbapenem.
Tăng liều valproat khi phối hợp hai lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
thuốc và giảm liều valproat khi ngừng carbapenem.
STT Cặp thuốc tương tác Hậu quả Xử trí 17 Linezolid Amitriptylin
Tăng nguy cơ hội Chống chỉ định phối hợp. chứng serotonin (sốt cao, rối loạn nhận thức, tăng phản xạ, mất phối hợp, rung giật cơ, cứng cơ, co giật, nhịp tim nhanh, tăng huyết áp, tăng thân nhiệt, vã mồ hôi, ảo giác, thao cuồng,…). 18 Linezolid Mirtazapin
Tăng nguy cơ hội Chống chỉ định phối hợp. chứng serotonin 19 Linezolid
SSRIs - Các Tăng nguy cơ hội Chống chỉ định phối hợp. thuốc ức chứng serotonin chế tái hấp thu chọn lọc serotonin 20 Linezolid
Sumatriptan Tăng nguy cơ hội Chống chỉ định phối hợp. chứng serotonin
Viết tắt: INR : international normalised ratio, SSRIs: Selective serotonin reuptake inhibitors.
Chuyển đổi kháng sinh đường tĩnh mạch sang đường uống khi điều
kiện lâm sàng cho phép
Bệnh nhân NKHHD nặng cần điều trị nội trú thường được bắt đầu điều trị
bằng phác đồ kháng sinh đường tĩnh mạch nhưng sau đó có thể chuyển
đổi sang các kháng sinh đường uống tương đương khi đã có cải thiện về
mặt lâm sàng hoặc giảm sốt (thường trong vòng 72 giờ). Các lợi điểm chính
của việc chuyển đổi đường tĩnh mạch sang đường uống bao gồm giảm chi
phí điều trị, giảm thời gian nằm viện, giảm thiểu chăm sóc y tế và nguy cơ
nhiễm trùng liên quan đến việc sử dụng thuốc qua đường tĩnh mạch, thuận lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
tiện cho bệnh nhân. Để chuyển đổi kháng sinh từ đường tĩnh mạch sang
đường uống, kháng sinh cần có cả dạng tiêm truyền và uống phù hợp cho chuyển đường dùng.
Tùy theo đặc điểm dược động học, các kháng sinh chuyển đổi đường
tĩnh mạch sang đường uống có thể được chia thành bốn nhóm tương ứng
với các nguyên tắc chuyển đổi riêng. Hướng dẫn chi tiết về liều dùng của
kháng sinh khi chuyển đổi đường tiêm - đường uống được trình bày trong
bảng 4. Trong đó, đối với kháng sinh thuộc nhóm 1 và 2, có thể chuyển đổi
sang đường uống với các nhiễm khuẩn không đe dọa tính mạng, bệnh
nhân có huyết động ổn định và không có vấn đề về hấp thu, có thể sử dụng
trong chuyển tiếp đường tiêm - đường uống nếu đáp ứng điều kiện lâm
sàng. Còn đối với kháng sinh thuộc nhóm 3 và 4, có thể chuyển tiếp đường
tiêm - đường uống theo nguyên tắc hiệu quả điều trị nhiễm khuẩn đạt được
nhờ kết hợp tác dụng kháng sinh với cơ chế đề kháng của hệ miễn dịch.
Nhiễm khuẩn cơ bản đã được giải quyết bằng kháng sinh đường tiêm ban
đầu nên nồng độ kháng sinh nhóm 3 và 4 trong huyết thanh dù thấp nhưng
cũng có thể đạt được hiệu quả (bảng 4).
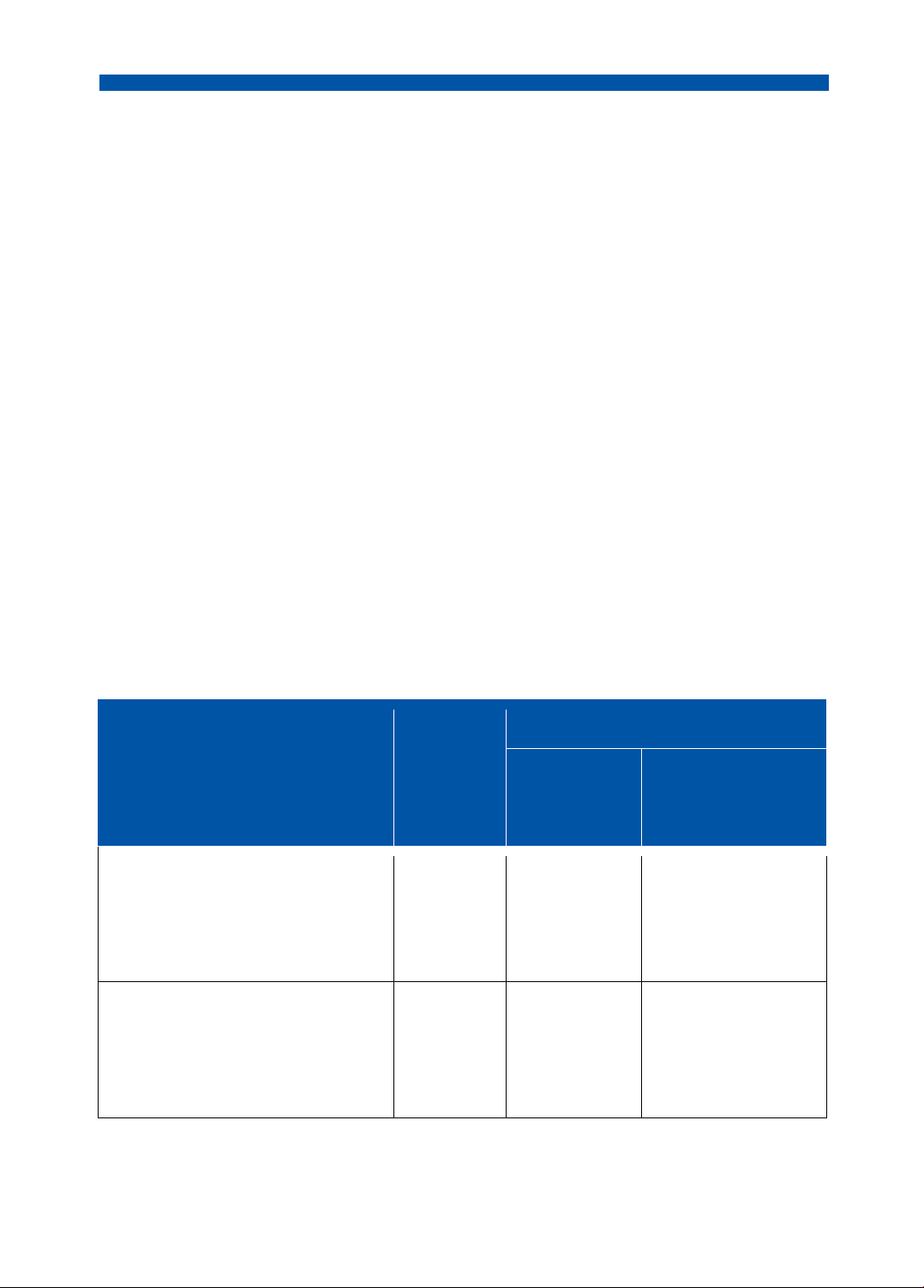
Bảng 4. Hướng dẫn chuyển đổi đường tiêm/đường uống với một số kháng sinh.
Tổng liều hàng ngày đường uống Tổng liều Nhóm kháng sinh
hàng ngày Liều sử dụng Dự kiến liều thuốc đường IV
xâm nhập vào tuần hoàn toàn thân
(1) Sinh khả dụng đường uống
cao và liều uống tương tự liều IV Levofloxacin 0,75g 0,75g 0,75g Linezolid 1,2g 1,2g 1,2g
(2) Sinh khả dụng đường uống
thấp hơn nhưng có thể bù trù
bằng tăng liều đường uống Ciprofloxacin 0,8g 1g 0,75g lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
(3) Sinh khả dụng dụng đường
uống cao và liều dùng đường
uống thấp hơn liều IV Clindamycin 2,7g 1,8g 1,6g
Ampicilin (IV) và amoxicilin (uống) 12g 1,5g 1,2g Cefazolin (IV) 6g 4g 3,6g
(4) Sinh khả dụng đường uống
thấp hơn và liều dùng đường
uống thấp hơn liều IV Penicilin 24 MU 6,4 MU 4,2 MU Cefuroxim 4,5g 1g 0,45g Cloxacilin 12g 2g 1g
PHÂN TÍCH KẾT QUẢ KHÁNG SINH ĐỒ
Nên chú ý đến kháng sinh bị đề kháng hơn là kháng sinh còn nhạy cảm
Khi nhận kết quả xét nghiệm kháng sinh đồ, thầy thuốc thường tìm các
kháng sinh còn nhạy cảm để chỉ định điều trị. Thói quen này cần thay đổi.
Mặc dù bằng phương pháp khuếch tán cho biết vi khuẩn gây bệnh phân
lập được có thể là kháng, nhạy hay trung gian với kháng sinh thử nghiệm,
nhưng chúng ta chỉ nên quan tâm đến các kháng sinh đã bị đề kháng để
tránh sử dụng kháng sinh đó vì xác suất để điều trị thất bại sẽ rất cao.
Chúng ta không nên quá quan tâm đến kháng sinh còn nhạy vì trong điều
trị, các kháng sinh nhạy cảm có nên chỉ định để sử dụng hay không còn
tùy thuộc vào khả năng đáp ứng được yêu cầu PK/PD để thuốc đến được
và có được nồng độ tại nơi bị nhiễm trùng đủ để giết chết hay ức chế được
vi khuẩn gây bệnh hay không. Chính vì vậy thử nghiệm kháng sinh đồ nên
được xem là thử nghiệm phát hiện đề kháng kháng sinh, không nên xem
là thử nghiệm phát hiện nhạy cảm kháng sinh. lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
Cần lưu ý đến các kháng sinh thường bị đề kháng hay có khuynh
hướng bị đề kháng với từng loại vi khuẩn gây bệnh
Khi đọc kết quả kháng sinh đồ thường quy từ phòng xét nghiệm, cần lưu ý
tới các kết quả đề kháng hoặc có nguy cơ bị đề kháng với từng loại vi
khuẩn gây bệnh cụ thể như sau.
- H. influenzae và M.catarrhalis: Vi khuẩn có tiết β-lactamase hay
không. Nếu vi khuẩn không tiết β-lactamase thì kháng sinh hữu hiệu là
ampicillin hay amoxicillin. Ngược lại, nếu vi khuẩn tiết β-lactamase thì các
kháng sinh cephalosporin thế hệ 2, β-lactam phối hợp ức chế β-lactamase
là đủ hiệu quả mà không cần thiết phải đọc kết quả kháng sinh đồ. Chỉ cần
đọc kết quả kháng sinh đồ các kháng sinh khác khi bệnh nhân có tiền sử
bị quá mẫn với β-lactam.
- S. pneumoniae: Hiện nay S. pneumoniae chỉ đề kháng penicillin
dạng uống (penicillin V) và có tỷ lệ cao kháng các kháng sinh đầu tay sử
dụng trong nhiễm khuẩn cộng đồng khác như các cephalosporin thế hệ 2,
macrolide, co-trimoxazol, tetracycline, và chlroramphenicol. Do vậy khi đọc
kết quả kháng sinh đồ nên lưu ý S. pneumoniae có đề kháng các kháng
sinh này hay không ?. Nếu vi khuẩn vẫn còn nhạy cảm thì có thể sử dụng
trong điều trị. Nếu vi khuẩn đề kháng thì phải xét đến các kháng sinh khác
mà vi khuẩn được ghi nhận là có tỷ lệ nhạy cảm cao như penicillin,
amoxicillin, ampicillin, ceftriaxone, moxifloxacin, levofloxacin và ofloxacin.
Tuy nhiên phải làm kháng sinh đồ dựa trên nồng độ ức chế tối thiểu (MIC)
để đánh giá khả năng điều trị của các kháng sinh này.
- Streptococci: Streptococci không phải enterococci hiện nay vẫn còn
nhạy cảm cao với penicillin và ampicillin, do vậy khi đọc kết quả kháng sinh
thì cần phải quan tâm vi khuẩn có kháng các kháng sinh này hay không.
Nếu vi khuẩn đề kháng các kháng sinh trên hay bệnh nhân dị ứng β-lactam
thì mới cần quan tâm đến các kháng sinh khác như macrolide,
fluoroquinolone, vancomycin… Enterococci có khả năng kháng
vancomycin do vậy khi đọc kết quả kháng sinh đồ với enterococci cần biết
thêm vi khuẩn có kháng vancomycin không. Aminoglycoside thường không
có hiệu quả lâm sàng với enterococci mặc dù có thể vẫn có hoạt tính trên
kết quả kháng sinh đồ. Mặc dù vậy aminoglycoside lại rất có hiệu quả trên lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
những nhiễm khuẩn nặng do enterococci như viêm nội tâm mạc nếu vi
khuẩn enterococci gây bệnh phân lập được từ bệnh nhân không đề kháng
cao với aminoglycoside. Chính vì vậy nên thực hiện thêm trên kháng sinh
đồ để phát hiện enterococci đề kháng aminoglycoside nồng độ cao (high
level aminoglycoside resistance, HLAR). Nếu không phải HLAR,
aminoglycoside có thể được chỉ định phối hợp với ampicillin hay vancomycin.
- Staphylococci: Những lưu ý đối với staphylococci bao gồm S. aureus
và staphylococci không phải S. aureus gồm i) Cần xem vi khuẩn có kháng
penicillin hay không, nếu không kháng penicillin thì không cần phải xem
các kháng sinh khác vì chỉ cần sử dụng penicillin là điều trị hiệu quả; ii)
Nếu vi khuẩn kháng penicillin thì phải xem tiếp vi khuẩn có kháng methicillin
hay không, nếu vi khuẩn không kháng methicillin thì có thể điều trị dễ dàng
bằng các kháng sinh bền vững với penicillinase như oxacillin, các
cephalosporin thế hệ 2, các β-lactam phối hợp ức chế β-lactamase; iii) Nếu
vi khuẩn kháng methicillin và có nguồn gốc từ nhiễm khuẩn cộng đồng có
thể chọn trong các kháng sinh aminoglycoside, macrolide, lincosamide
(phải xem có bị đề kháng cảm ứng do macrolide hay không), cotrimoxazol,
rifampicine và fluoroquinolone còn nhạy cảm để sử dụng điều trị và phải
phối hợp kháng sinh; iv) Nếu vi khuẩn kháng methicillin có nguồn gốc
nhiễm khuẩn bệnh viện hay vi khuẩn có nguồn gốc nhiễm khuẩn cộng
đồng nhưng đã kháng các kháng sinh kể trên thì cần xem kết quả kháng
sinh đồ MIC của vancomycin. Nếu MIC ≥ 2µg/ml thì không nên sử dụng
vancomycin để điều trị. Cần chọn các kháng sinh đặc trị MRSA khác tùy
theo dược động của kháng sinh đó.
Staphylococci còn có một kiểu hình nhạy clindamycin nhưng vẫn có thể
thất bại khi điều trị với clindamycin do vi khuẩn có thể kháng clindamycin
nếu bị cảm ứng bởi macrolide. Do vậy nếu kết quả kháng sinh đồ vi khuẩn
còn nhạy với clindamycin nhưng điều trị thất bại, có thể nghi ngờ vi khuẩn
đề kháng clindamycin do bị cảm ứng bởi macrolide. Trong trường hợp này,
nên yêu cầu phòng xét nghiệm xác minh lại có hay không kiểu hình đề
kháng này. Kỹ thuật thực hiện đơn giản bằng cách đặt đĩa kháng sinh lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
erythromycin gần đĩa kháng sinh clindamycin. Nếu kết quả vòng vô khuẩn
của clindamycin bị hẹp lại ở phía đặt đĩa kháng sinh erythromycin thì có thể
kết luận là vi khuẩn bị kháng clindamycin do cảm ứng bởi erythromycin và
như vậy thì sẽ không thể sử dụng clindamycin trong điều trị.
- Enterobacteriaceae: Với trực khuẩn Gram (-) thuộc họ
Enterobacteriaceae quan trọng nhất là có tiết β-lactamase phổ rộng
(extended-spectrum β-lactamases, ESBL) hay không. Nếu vi khuẩn tiết
ESBL thì không thể sử dụng các các thế hệ cephalosporin để điều trị và
nguy cơ thất bại với aminoglycoside cũng như fluoroquinolone là rất cao.
Khi đó kháng sinh nên sử dụng là carbapenem. Nếu vi khuẩn không tiết
ESBL thì có thể lựa chọn các kháng sinh cephalosporin thế hệ 3 hay 4 tùy
theo kháng sinh đồ và tùy theo dược động. Hiện nay Viện chuẩn lâm sàng
và xét nghiệm Mỹ (Clinical & Laboratory Standards Institute, CLSI) đã thay
đổi tiêu chuẩn biện luận các cephalosporin thế hệ 3 bằng cách thay đổi
điểm gãy đường kính vòng vô khuẩn và điểm gãy MIC. Do vậy các phòng
xét nghiệm lâm sàng không cần thiết phải làm xét nghiệm phát hiện ESBL.
Khi đọc kết quả kháng sinh đồ trước hết cần lưu ý các cephalosporin thế
hệ 3 và thế hệ 4 để tránh sử dụng các kháng sinh khi đã bị đề kháng. Chỉ
chọn các kháng sinh còn nhạy cảm và phù hợp dược động trong điều trị.
Enterobacteriaceae còn có một đề kháng thường hay bị các phòng xét
nghiệm bỏ sót, đó là đề kháng qua gene AmpC cảm ứng hay còn gọi là
chromosomal AmpC. Kiểu hình của đề kháng này vẫn cho kết quả nhạy
cảm với các cephalosporin thế hệ 3 trên kháng sinh đồ nhưng trong điều
trị vẫn có thể bị thất bại. Lý do là do vi khuẩn sẽ bị chính các cephalosporin
thế hệ 3 được sử dụng trên bệnh nhân cảm ứng để bộc lộ kiểu hình kháng
cephalosporin thế hệ 3. Chính vì vậy nếu kết quả kháng sinh đồ cho thấy
vi khuẩn còn nhạy với cephalosporin thế hệ 3 nhưng thực thế điều trị thất
bại thì cần nghi ngờ vi khuẩn có AmpC cảm ứng và yêu cầu phòng xét
nghiệm xác định thêm AmpC cảm ứng. Xét nghiệm này rất dễ thực hiện
bằng cách đặt đĩa kháng sinh cefoxitin, một kháng sinh gây cảm ứng
AmpC, gần các đĩa cephalosporin thế hệ 3. Xác định có AmpC cảm ứng
nếu thấy vòng vô khuẩn của cephalosporin bị hẹp lại ở phía có đĩa cefoxitin.
Trong trường hợp này không nên chỉ định hay tiếp tục điều trị bệnh nhân
với các cephalosporin thế hệ 3. lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
- P. aeruginosa: P. aeruginosa đề kháng với các cephalosporin chủ
yếu không phải bằng ESBL mà bằng các cơ chế khác (như khép kênh porin
và hình thành bơm thải chủ động). Do vậy với P. aeruginosa không cần
thiết phải đọc kết quả ESBL mà trước hết nên quan tâm đến các kháng
sinh cephalosporin dành cho Pseudomonas như ceftazidim, cefoperazone
hay carbapenem (imipenem, meropenem) hoặc các phối hợp kháng sinh
rất hiệu quả trên tác nhân P. aeruginosa như piperacillin/tazobactam,
ticarcillin/ clavulanic, hay cefoperazone/sulbactam để tránh sử dụng các
kháng sinh mà vi khuẩn đề kháng.
- Acinetobacter baumannii: Cũng giống như P. aeruginosa, A.
baumannii đề kháng các cephalosporin không phải chủ yếu bằng ESBL mà
bằng các cơ chế khác như khép kênh porin, hình thành bơm thải chủ động
hay tạo ra các carbapenemase. Hiện nay đa số A. baumannii gây nhiễm
khuẩn bệnh viện đều đề kháng diện rộng (extensively drug-resistant, XDR)
kể cả với imipenem và meropenem. Các kháng sinh cần quan tâm trên
kháng sinh đồ với A. baumannii là imipenem, meropenem, colistin (lưu ý
MIC), rifampicin và doxycycline để có thể lựa chọn kháng sinh điều trị phù
hợp. Lưu ý là vi khuẩn có thể đề kháng meropenem hay imipenem, nhưng
kết hợp các carbapenem này với colistin vẫn có thể mang lại hiệu quả hiệp
đồng, do vậy nếu phòng xét nghiệm có phương tiện làm phối hợp kháng
sinh thì nên yêu cầu xét nghiệm phối hợp kháng sinh giữa một carbapenem
với colistin để xem có hiệu quả hiệp đồng hay không.
Các kết quả kháng sinh đồ bất thường cần phải xem lại
Một số kết quả kháng sinh đồ có thể được xem là bất thường và cần yêu
cầu phòng xét nghiệm kiểm tra lại, gồm cả kết quả định danh và kháng sinh đồ.
- Các vi khuẩn E. coli, K. pneumoniae, Proteus spp. hay Enterobacter
spp. đề kháng hoặc nhạy cảm trung gian với các kháng sinh carbapenem
(ertapenem, imipenem, meropenem hay doripenem). Hiện nay tại Việt
Nam, các vi khuẩn này vẫn được ghi nhận là nhạy cảm với carbapenem
nhưng đã có nguy cơ kháng carbapenem do sở hữu các gen như KPC
(Klebsiella pneumoniae carbapenemase) hay NDM-1 (New Delhi metallo- lOMoAR cPSD| 58504431
THỰC HÀNH NỘI KHOA BỆNH PHỔI
β-lactamase variant 1) giúp vi khuẩn tiết được carbapenemase và các gene
này có thể lây lan nhanh trong bệnh viện. Chính vì vậy việc xác định lại kết
quả này là rất cần thiết để sớm phát hiện nguy cơ hiện diện các chủng KPC
hay NDM-1 để có biện pháp ngăn chặn lây lan.
- Khi có kết quả: Các vi khuẩn C. freundii, Enterobacter, và S.
marcescens nhạy với ampicillin, cephalothin, cefazolin. Vi khuẩn P.
vulgaris, Providencia, và Klebsiella nhạy với ampicillin, amoxicillin. Vi
khuẩn S. maltophilia nhạy với carbepenem. Vi khuẩn P. aeruginosa hay A.
baumannii nhạy với ertapenem. Lý do là các vi khuẩn liệt kê trên có đặc
điểm đề kháng nội tại với các kháng sinh tương ứng kể trên cho nên nếu
kết quả khác biệt thì có thể do định danh vi khuẩn chưa chính xác.
- Các đề kháng bất thường như: i) H. influenzae không nhạy (không
gọi là kháng vì chưa có ghi nhận đề kháng) với aztreonam, carbepenem,
cephalosporin thế hệ 3, fluoroquinolone. ii) N. gonorhoeae không nhạy với
các cephalosporin thế hệ 3. iii) E. faecalis kháng với ampicillin, penicillin,
linezolid. iv) E. faecium kháng với linezolid. v) Staphylococcus trung gian
hoặc kháng với vancomycin, linezolid. vi) S. pneumoniae kháng với
fluoroquinolone, không nhạy với linezolid và vancomycin. vii)
Streptococcus tiêu huyết β không nhạy với ampicillin, penicillin,
cephalosporin thế hệ 3, linezolid, và vancomycin. viii) Viridans streptococci
không nhạy với vancomycin, và linezolid. ix) Acinetobacter baumannii
kháng với colistin. Gọi là đề kháng bất thường vì hiện nay các vi khuẩn này
vẫn chưa bị ghi nhận là có đề kháng các kháng sinh trên hay nếu có thì tỷ
lệ đề kháng còn rất thấp và rất hiếm. Chính vì vậy kết quả bất thường này
phải được lưu ý và yêu cầu kiểm tra lại về sự chính xác trong khâu kỹ
thuật kháng sinh đồ và nhất là trong khâu định danh.
Từ kết quả kháng sinh đồ có thể suy ra hiệu quả của một số các
kháng sinh trong cùng họ
Một số kết quả kháng sinh đồ có thể suy ra kết quả của kháng sinh cùng
họ hoặc cùng thế hệ mà không cần thiết phải làm kháng sinh đồ của nhiều
kháng sinh cùng thế hệ. Thí dụ: i) Kết quả kháng sinh đồ nhạy cephalothin
là xem như nhạy cephapirin, cephradine, cephalexin, cefaclor, cefadroxil.
ii) Kết quả kháng sinh đồ của amoxicillin có thể dựa vào ampicillin. iii) Kết



