



Preview text:
lOMoAR cPSD| 45469857
VIỆC SỬ DỤNG ĐÁNH GIÁ KINH TẾ TRONG NGHIÊN CỨU
Glasgow và cộng sự ã báo cáo một phân tích hữu dụng chi phí (cost-utility analysis -
CUA) của gel dextrose dự phòng so với chăm sóc tiêu chuẩn ối với hạ ường huyết
sơ sinh ở trẻ sơ sinh có nguy cơ [1]. Họ phát hiện ra rằng can thiệp ơn giản này
không chỉ làm giảm tỷ lệ mắc bệnh và tử vong lâu dài mà còn tiết kiệm tiền. Phân
tích của họ dựa trên mô hình cây quyết ịnh, ược ánh giá trong khoảng thời gian 18 năm.
CUA là một loại ánh giá kinh tế cung cấp thông tin về mức giá cả của các giải pháp
can thiệp chăm sóc sức khỏe khác nhau. Thực hiện CUA sẽ giúp tối a hóa lợi ích
sức khỏe cho một nhóm dân số tuân theo ngân sách có sẵn, cho dù nhóm dân số ó
là tất cả công dân trong hệ thống y tế quốc gia hay các thành viên của chương trình bảo hiểm y tế.
Kinh tế có liên quan gì ến Y học?
Kinh tế bắt ầu với góc nhìn rằng tài nguyên là hữu hạn; hệ thống y tế ở hầu hết các
quốc gia ều lớn nhưng vẫn chỉ có một số lượng nhất ịnh bác sĩ, y tá, tòa nhà bệnh
viện, máy chụp cắt lớp vi tính và thuốc. Điều này có nghĩa là việc sử dụng những
nguồn lực ó ể iều trị cho một bệnh nhân (hoặc một nhóm bệnh nhân) sẽ dẫn ến việc
những người khác bị bỏ qua phương pháp iều trị mà lẽ ra họ có thể ược hưởng lợi.
Khái niệm này diễn ra ở mọi cấp ộ. Chẳng hạn, một bác sĩ nhi khoa iều trị cho 2 trẻ
có tình trạng bệnh phức tạp trong một buổi khám ã bỏ lỡ cơ hội iều trị cho 8 trẻ có
tình trạng bệnh ít phức tạp hơn. Một bệnh viện muốn mua một máy chụp cắt lớp vi
tính mới cho một khoa phòng có thể phải từ bỏ việc mở rộng nhân sự ở một khoa
phòng khác ể trả tiền mua máy. Một công ty bảo hiểm ồng ý chi trả cho một loại
thuốc trị ung thư mới, ắt tiền phải dành kinh phí cho thuốc mới bằng cách giảm phạm
vi chi trả ở nơi khác hoặc chuyển gánh nặng chi trả sang người mua bảo hiểm,
những người sau ó phải quyết ịnh xem có nên trả phí bảo hiểm cao hơn hay không
và do ó từ bỏ chi tiêu ở nơi khác hoặc tìm kiếm một gói bảo hiểm ít toàn diện hơn.
Lợi ích bị bỏ qua này là cái mà chúng ta gọi là “chi phí cơ hội” và là nền tảng cơ bản
của kinh tế học. “Chi phí” không chỉ ơn giản là một số lượng tiền tệ. Tiền tệ này còn
ại diện cho một lượng tài nguyên ược phân bổ lại từ mục ích sử dụng khác và cuối
cùng là lợi ích bị bỏ qua từ mục ích sử dụng khác ó; trong y học, chi phí là cơ hội iều
trị của người khác bị mất i.
Thật hợp lý khi giả ịnh rằng người ra quyết ịnh nhằm mục ích tối a hóa lợi ích cho
các nguồn lực sẵn có hoặc ngược lại, ể giảm thiểu chi phí cơ hội [2]. Trong mỗi ví dụ
trên, người ra quyết ịnh cần cân nhắc lợi ích và chi phí (cơ hội) của các quyết ịnh
của họ. Lợi ích của máy chụp cắt lớp vi tính mới có lớn hơn lợi ích ã mất mà nhân
viên bổ sung sẽ mang lại không? Hoặc táo bạo hơn là, liệu sức khỏe mà 2 ứa trẻ bị
bệnh nặng nhận ược có lớn hơn sức khỏe mà 8 ứa trẻ còn lại nhận ược không?
Khi ó, có thể cho rằng, việc ra quyết ịnh liên quan ến việc xác ịnh giải pháp ược
chọn, xác ịnh giải pháp không ược chọn, o lường xem lợi ích của giải pháp ược chọn lOMoAR cPSD| 45469857
có vượt quá tổn thất của giải pháp không ược chọn hay không (hiệu quả) và ánh giá
xem chúng ta (với tư cách cá nhân và/hoặc “xã hội”) có thể chấp nhận kết quả này
không (một cách hợp lý). Kinh tế học cung cấp một bộ công cụ ể hỗ trợ quá trình này
và ánh giá kinh tế y tế là một trong những công cụ như vậy.
Đánh giá kinh tế là gì?
Đánh giá kinh tế ược ịnh nghĩa là “việc phân tích so sánh các giải pháp can thiệp
khác nhau về mặt chi phí và kết cục của chúng” [3]. Điểm mấu chốt ầu tiên cần lưu ý
là nó luôn là phân tích so sánh (hoặc gia tăng) [4]. Khi một nhà sản xuất tuyên bố
rằng thuốc mới của họ “hiệu quả về chi phí”, câu hỏi tiếp theo phải là “so với cái gì”?
Thuốc mới nên ược so sánh với giải pháp thay thế tốt nhất tiếp theo, và tất nhiên, iều
này có thể là “không iều trị cả” hoặc “iều trị như bình thường” (TAU). Điểm mấu chốt
thứ hai của ánh giá kinh tế là việc o lường và ịnh giá lẫn chi phí và hiệu quả (kết quả).
Chỉ số thống kê chính ược dùng là tỷ lệ hiệu quả chi phí gia tăng (incremental
costeffectiveness ratio - ICER) (Bảng I). Giả sử rằng chúng ta ang ánh giá một loại
thuốc mới so với TAU. ICER là sự khác biệt về chi phí giữa 2 chi phí chia cho sự
khác biệt về kết quả. Điều này cho biết chi phí cho mỗi ơn vị kết quả bổ sung mà
chúng ta thu ược bằng cách chuyển sang phương pháp iều trị mới từ TAU. ICER
ược so sánh với một số ngưỡng “sẵn sàng chi trả” (“willingness to pay”) tối a thể
hiện chi phí cơ hội của các phương pháp iều trị khác. Nếu ICER thấp hơn ngưỡng
này, giải pháp can thiệp ược coi là áng ồng tiền bát gạo. Nếu nó vượt quá ngưỡng
này, thì ó là chi phí phải trả nhiều hơn; hay nói một cách khác là có thể ạt ược nhiều
sức khỏe hơn bằng việc ầu tư ngân sách cho giải pháp khác. Việc mô tả sự khác
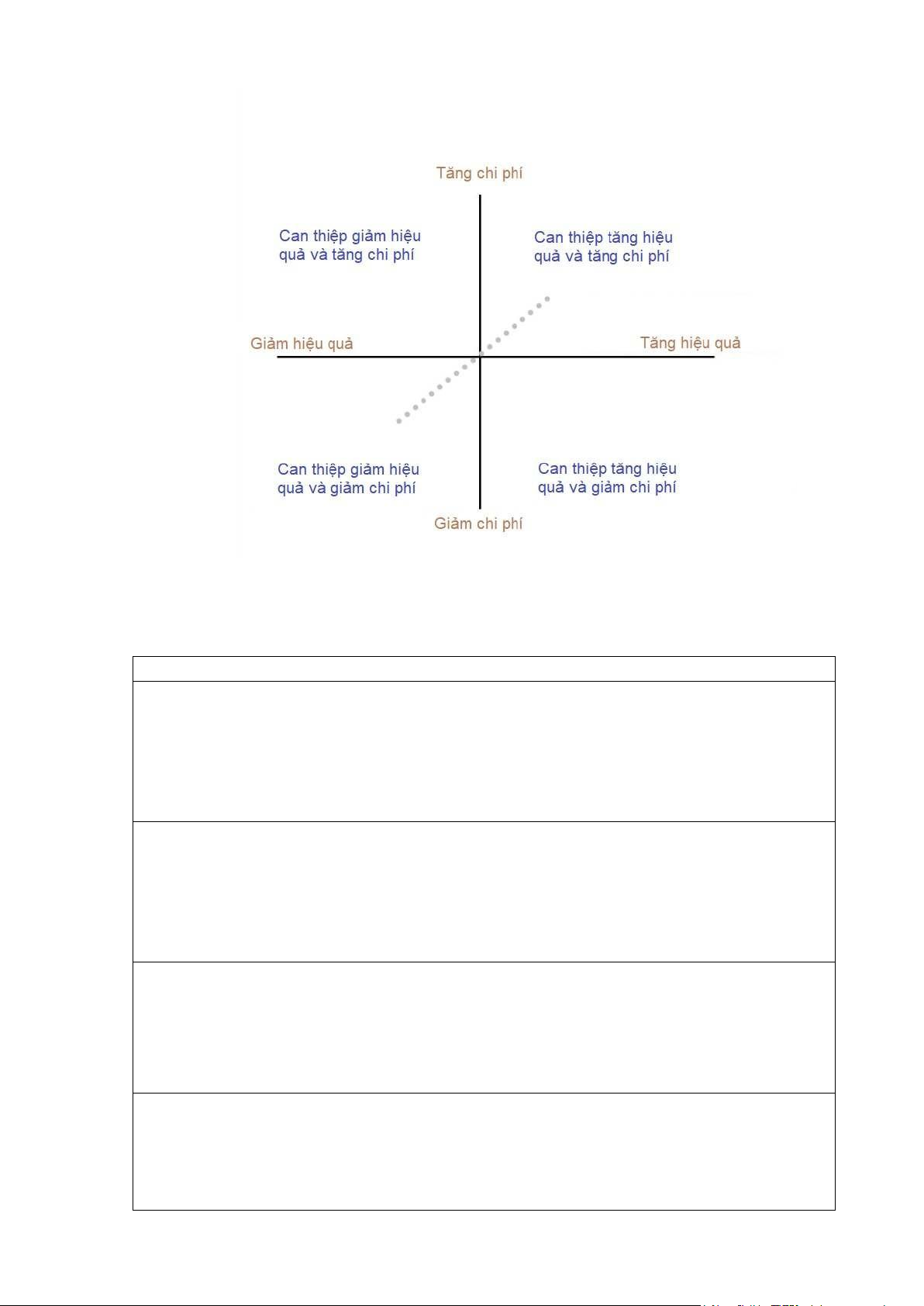
biệt về chi phí và kết quả bằng ồ thị trên mặt phẳng hiệu quả chi phí thường rất hữu
ích, ặc biệt là khi hiển thị các phân tích ộ nhạy (sensitivity analyses) (Hình 1). Bảng I. ICER
𝐶𝐶𝑚𝑚ớ𝑖𝑖 −𝐶𝐶𝑐𝑐ũ ≤
𝐸𝐸𝑚𝑚ớ𝑖𝑖 −𝐸𝐸𝑐𝑐ũ
Ci: chi phí của can thiệp
Ei: hiệu quả của can thiệp
: ngưỡng sẵn sàng chi trả tối a
Đánh giá kinh tế có 4 loại (Bảng II.) [3]. Tất cả chúng ều o lường chi phí (tử số trong
ICER) trong cùng một ơn vị (ví dụ: ô la Mỹ, euro, bảng Anh) nhưng khác nhau về
thước o kết quả (mẫu số của ICER). Có lẽ hữu ích nhất là CUA, loại ánh giá kinh tế o
lường kết quả theo tuổi thọ ã ược iều chỉnh theo chất lượng cuộc sống, QALYs
(quality-adjusted life years) hoặc DALYs [7]. CUA về mặt kỹ thuật là một tập hợp con
của CEA, nhưng các thuật ngữ này thường ược sử dụng nhầm lẫn; ví dụ: chúng ta
có xu hướng nói về ICER bất kể phân tích ó là CUA hay CEA. lOMoAR cPSD| 45469857
Hình 1. Mặt phẳng hiệu quả chi phí
Bảng II. Các loại ánh giá kinh tế
Phân tích giảm thiểu chi phí (Cost minimization analysis – CMA)
CMA chỉ có thể ược sử dụng khi có bằng chứng cho thấy kết quả giữa 2 phương
pháp iều trị là giống hệt nhau, trong trường hợp ó, ánh giá kinh tế chỉ ơn giản là so
sánh chi phí. Tuy nhiên, CMA ang gây tranh cãi bởi vì, ngoại trừ khả dụng trong
trường hợp so sánh thuốc biệt dược gốc với thuốc generic, gần như không thể nói
rằng 2 phương pháp iều trị khác nhau có tác dụng giống hệt nhau [5,6].
Phân tích hiệu quả chi phí (Cost effectiveness analysis – CEA)
CEA o lường kết quả bằng các ơn vị lâm sàng, chẳng hạn như thay ổi huyết áp
mmHg, số lần gãy xương hoặc số năm sống tích lũy. Sau ó, ICER biểu thị sự
chênh lệch chi phí cho việc giảm thêm mmHg huyết áp, ngăn ngừa gãy xương
hoặc tăng tuổi thọ. Vấn ề với CEA là các phép so sánh chỉ giới hạn ở khu vực bên
trong bệnh, nhưng các quyết ịnh cuối cùng lại vượt qua những iều này.
Phân tích hữu dụng chi phí (Cost utility analysis – CUA)
CUA cố gắng giải quyết những hạn chế của CEA bằng cách chuyển ổi các ơn vị
lâm sàng thành những cải thiện tổng thể về thời gian sống, ược iều chỉnh theo chất
lượng của cuộc sống ó, dẫn ến một thước o chung, không dành riêng cho bệnh,
QALY. Về lý thuyết, iều này cho phép so sánh trên tất cả các lĩnh vực bệnh tật.
Phân tích lợi ích chi phí (Cost-benefit analysis – CBA)
Trong CBA, chi phí và kết quả ược o bằng cùng một ơn vị, thường là bằng tiền tệ
(ví dụ: ô la). Điều này cho phép so sánh ơn giản giá trị của chi phí với giá trị của kết
quả, một lần nữa khắc phục các vấn ề về khả năng so sánh của CEA.
CBA là phương pháp phân tích quyết ịnh tiêu chuẩn với trọng tâm ặt vào kinh tế. lOMoAR cPSD| 45469857
Đo lường Chi phí và Kết quả
Khi o lường chi phí của một can thiệp, không chỉ phải o lường chi phí mua thuốc
hoặc thiết bị mà còn phải o lường chi phí của toàn bộ quá trình iều trị cho bệnh nhân.
Ví dụ, một loại thuốc có thể ắt tiền ể mua, nhưng nếu nó làm giảm nhu cầu nhập
viện, thì tổng chi phí của chiến lược iều trị nên tính ến iều này. Điều quan trọng nữa
là xác ịnh chi phí của ai ược tính ến; chúng ta chỉ quan tâm ến chi phí của công ty
bảo hiểm tư nhân hay với chi phí của bảo hiểm nhà nước và cả chi phí tự chi trả của
bệnh nhân? Và còn gánh nặng chi phí của các thành viên gia ình hoặc người chăm
sóc, hoặc thu nhập bị mất do không i làm thì sao? Quan iểm chi phí lý tưởng là quan
iểm của toàn xã hội; tuy nhiên, quan iểm chi phí càng rộng thì càng khó có ược
những ước tính chắc chắn và những ước tính ó càng dễ bị sai lêch. Do ó, một số cơ
quan bảo hiểm xã hội (ví dụ: NICE ở Anh) áp dụng quan iểm dịch vụ xã hội và y tế
khu vực công cho các phân tích chính của họ [8].
Đối với kết quả trong CUA, vấn ề chính là làm thế nào ể ưa “chất lượng cuộc sống”
vào QALY. Ở trong một hoàn cảnh bệnh tật cụ thể thì sức khỏe ược gán một giá trị
tương ứng với hai iểm neo: 1 cho tình trạng hoàn toàn khỏe mạnh và 0 cho tình
trạng ã chết. Đây ược gọi là “tính hữu dụng” của trạng thái sức khỏe ó (thuật ngữ
“trọng số ưu tiên” cũng ược sử dụng). Có nhiều phương pháp khác nhau ể lấy ra các
giá trị này từ dân số nghiên cứu, nhưng tất cả ều phải liên quan ến sự quy ổi có cân
nhắc [9,10]. Các QALY ược tích lũy chỉ ơn giản là lượng tuổi thọ còn lại của tình
trạng sức khỏe ó nhân với “tính hữu dụng” của nó, vì vậy một QALY có thể ược tạo
ra từ 1 năm ở trạng thái hoàn toàn khỏe mạnh hoặc 2 năm ở trạng thái “50%”, v.v.
Ưu iểm của QALY là chúng không chỉ nắm bắt ược hiệu quả iều trị mà còn cả tác
ộng của các biến cố bất lợi, tái phát, v.v. trong một thước o tổng thể.
Mô hình quyết ịnh cùng với Thử nghiệm lâm sàng
Có 2 cách tiếp cận chính ể ánh giá kinh tế. Việc sử dụng tài nguyên và o lường chi
phí có thể ược tính toán song song cùng với các kết quả của nghiên cứu ngẫu nhiên
có ối chứng (RCT), cho phép tính ược ICER “trong nghiên cứu”. Mặc dù phù hợp
trong nhiều trường hợp nhưng iều này không phải lúc nào cũng lý tưởng [11], ặc biệt
là vì việc ra quyết ịnh nên tính ến “tất cả các bằng chứng liên quan” [12], thường có
nghĩa là nhiều hơn là chỉ một RCT ơn lẻ. Do ó, giải pháp là xây dựng một mô hình
quyết ịnh, có thể ược ịnh nghĩa là sự tổng hợp của tất cả các bằng chứng ã ược ánh
giá chất lượng, có liên quan về chi phí và kết cục của các giải pháp can thiệp khác
nhau. Một mô hình có thể có nhiều dạng, nhưng phổ biến là cây quyết ịnh và mô hình Markov.
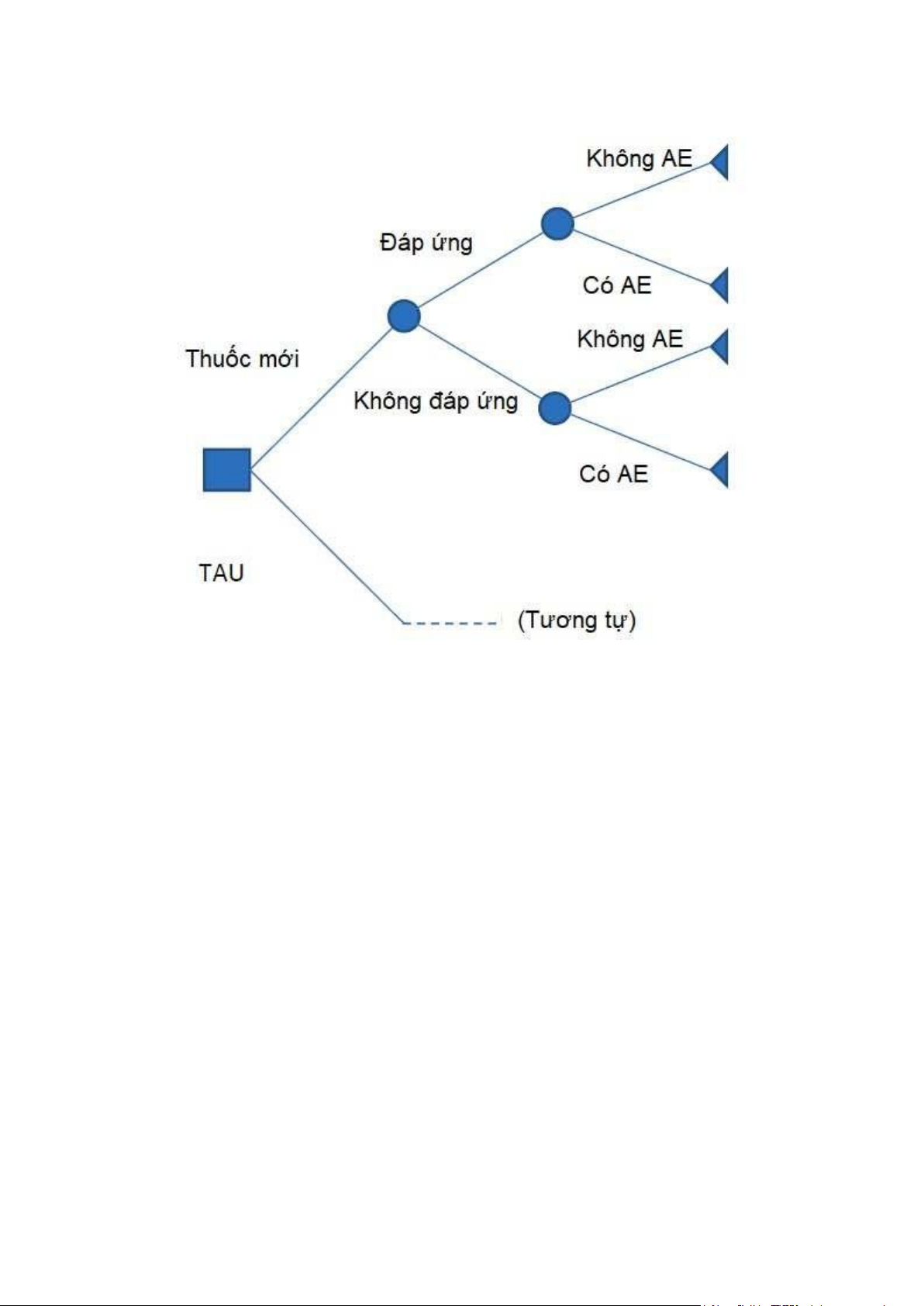
Cây quyết ịnh cấu trúc một vấn ề cần quyết ịnh thành các nút thuộc 3 loại: quyết ịnh,
cơ hội và iểm cuối (Hình 2). Chi phí và kết quả (ví dụ: QALY) ược gán cho từng nút
iểm cuối (mặc dù chúng cũng có thể ược gán tại các nút cơ hội). Sau ó, quá trình
phân tích tiến hành từ phải sang trái, tính toán chi phí và kết quả bình quân gia lOMoAR cPSD| 45469857
quyền (weighted mean) tại mỗi nút, cuối cùng tính toán chi phí và kết quả của từng
chiến lược tại nút quyết ịnh (quy trình này ược gọi là "quay ngược" cây).
Hình 2. Ví dụ về cây quyết ịnh. Các loại nút: hình vuông, quyết ịnh; hình tròn, cơ hội;
hình tam giác, iểm cuối.
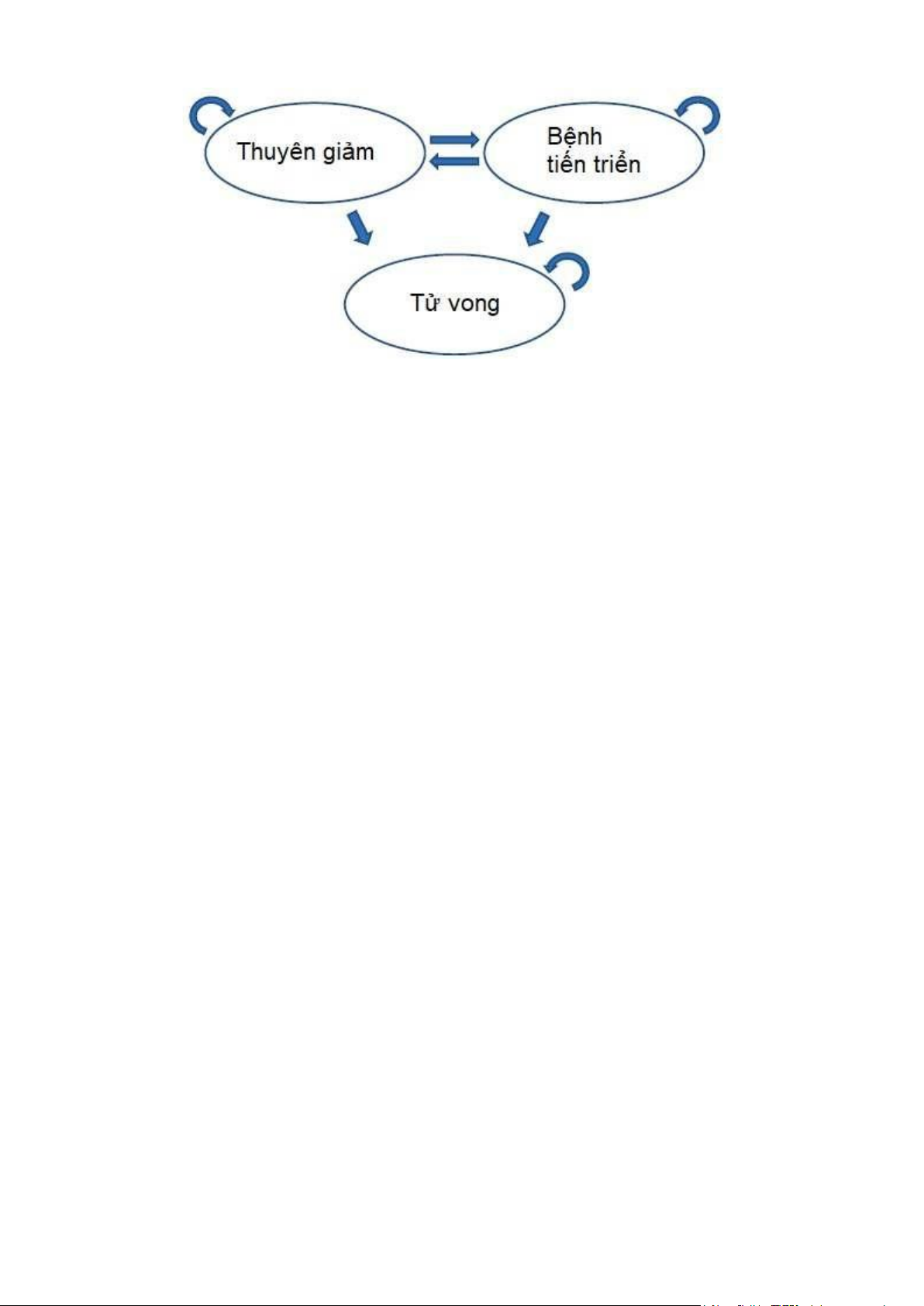
Mô hình Markov chia một bệnh thành nhiều trạng thái sức khỏe riêng biệt (Hình 3).
Mô hình ược ánh giá qua một số “thời kỳ chuyển tiếp” có ộ dài xác ịnh (ví dụ: một
năm). Trong mỗi giai oạn, một nhóm bệnh nhân mô phỏng chuyển ổi giữa các trạng
thái sức khỏe với xác suất nhất ịnh. Mỗi trạng thái sức khỏe có một chi phí và kết
quả sức khỏe gắn liền với nó, ồng thời các chi phí và QALY tích lũy ược từ việc
nhóm bệnh nhân chạy qua mô hình ược cộng dồn lại. Mô hình ược chạy một lần cho
TAU và một lần nữa cho loại thuốc mới, mỗi lần sử dụng các xác suất và chi phí
chuyển tiếp có tương ứng. lOMoAR cPSD| 45469857
Hình 3. Ví dụ mô hình Markov
Cuối cùng, ầu ra của bất kỳ mô hình nào cũng là tổng chi phí theo từng chiến lược
iều trị và kết quả (ví dụ: QALY) theo từng chiến lược, ược ánh giá trong một khoảng
thời gian thích hợp. Đây là những con số cần thiết dùng ể tính toán ICER.
Phân tích sự không chắc chắn
Phân tích ộ nhạy một chiều khám phá mức ộ vững chắc của các kết luận của mô
hình bằng cách thay ổi một tham số ầu vào tại một thời iểm và quan sát cách iều ó
thay ổi ICER. Tuy nhiên, cách tiếp cận này có những hạn chế của nó, ặc biệt là nó
không tính ến khả năng xảy ra của các giá trị trên và dưới trong thực tế. Một cách
tiếp cận ưa thích là phân tích ộ nhạy xác suất, trong ó mọi tham số ầu vào ược gán
một phân bố xác suất. Sau ó, mô hình lặp lại các mẫu (thường hơn 10 000 lần) từ
các bản phân phối và ghi lại kết quả trong cái ược gọi là mô phỏng Monte Carlo.
Điều này tạo ra nhiều ước tính về chi phí gia tăng và kết quả gia tăng, có thể ược vẽ
trên mặt phẳng chi phí-hiệu quả (như trong Hình 1) hoặc ược tóm tắt trong ường
cong chấp nhận ược về chi phí-hiệu quả cho thấy khả năng một phương pháp iều trị
có hiệu quả về mặt chi phí ở ngưỡng sẵn sàng chi trả khác nhau. Tóm lược
Đánh giá kinh tế y tế là công cụ hỗ trợ ra quyết ịnh trong chăm sóc sức khỏe. Đóng
góp quan trọng nhất của kinh tế học ối với y học và sức khỏe là sự thừa nhận rằng
bất kỳ quyết ịnh nào liên quan ến phân bổ nguồn lực, cho dù là thời gian, bác sĩ, y tá,
thiết bị hay thuốc ều có chi phí cơ hội xét về lợi ích sức khỏe bị mất i của một bệnh
nhân khác. Đánh giá kinh tế là một công cụ phân tích giúp cân nhắc những lợi ích và
tổn thất tương ối ối với các nhóm khác nhau ể hỗ trợ các quyết ịnh phân bổ các
nguồn lực ó sao cho hiệu quả nhất [13]. lOMoAR cPSD| 45469857
Tài liệu tham khảo 1.
Glasgow MJ, Edlin R, Harding JE. Cost-Utility Analysis of Prophylactic
Dextrose Gel vs Standard Care for Neonatal Hypoglycemia in At-Risk Infants. J
Pediatr. 2020 Nov;226:80-86.e1. 2.
Neumann PJ, Sanders GD, Russell LB, Siegel JE, Ganiats TG, editors.
Costeffectiveness in health and medicine. Oxford University Press; 2016 Oct 3. 3.
Drummond MF, Sculpher MJ, Claxton K, Stoddart GL, Torrance GW. Methods
for the economic evaluation of health care programmes. Oxford university press; 2015 Sep 25. 4.
Hoch JS, Dewa CS. A clinician's guide to correct cost-effectiveness analysis:
think incremental not average. Can J Psychiatry. 2008 Apr;53(4):267-74 5.
Dakin H, Wordsworth S. Cost-minimisation analysis versus cost-effectiveness
analysis, revisited. Health Econ. 2013 Jan;22(1):22-34. 6.
Briggs AH, O'Brien BJ. The death of cost‐minimization analysis?. Health
economics. 2001 Mar;10(2):179-84. 7.
Homedes N. The disability-adjusted life year (DALY) definition,
measurementand potential use. Human capital development and operationspolicy
working paper no. HCDWP 68. Washington (DC): World BankGroup; 1996. 8.
National Institute for Health and Care Excellence (NICE). Guide to themethods
of technology appraisal 2013. London: NICE; 2013. 9.
Ryan M, Scott DA, Reeves C, Bate A, van Teijlingen ER, Russell EM, et
al.Eliciting public preferences for healthcare: a systematic review of
techniques.Health Technol Assess 2001;5:1-186. 10.
Soekhai V, Whichello C, Levitan B, Veldwijk J, Pinto CA, Donkers B,et al.
Methods for exploring and eliciting patient preferences in the medicalproduct
lifecycle: a literature review. Drug Discov Today 2019;24:1324-31. 11.
Sculpher MJ, Claxton K, Drummond M, McCabe C. Whither trial-
basedeconomic evaluation for health care decision making? Health Econ2006;15:677-87. 12.
Sackett DL, Rosenberg WM, Gray JA, Haynes RB, Richardson
WS.Evidencebased medicine: what it is and what it isn’t. BMJ 1996;312:71-2. 13.
Wilson ECF. The Use of Economic Evaluation in Pediatric Research. J Pediatr. 2021 Jun;233:286-289.



