


















Preview text:
BỆNH VIỆN NHI TRUNG ƢƠNG
HƢỚNG DẪN CHẨN ĐOÁN
VÀ ĐIỀU TRỊ BỆNH TRẺ EM
(Cập nhật năm 2020) Hà Nội, năm 2020 LỜI NÓI ĐẦU
Những năm gần đây khoa học công nghệ trên thế giới phát triển mạnh mẽ,
trong đó có các kỹ thuật công nghệ phục vụ cho ngành Y tế trong việc khám
bệnh, điều trị, theo dõi và chăm sóc người bệnh. Nhằm cập nhật, bổ sung kiến
thức mới về phác đồ chẩn đoán và điều trị trong khám bệnh, chữa bệnh, Bệnh
viện Nhi Trung ương đã thành lập Hội đồng khoa học kỹ thuật gồm các Giáo sư,
Phó Giáo sư, Tiến sĩ, Bác sĩ Nhi theo từng chuyên khoa sâu để biên soạn cuốn
sách Hƣớng dẫn chẩn đoán và điều trị bệnh trẻ em (cập nhật năm 2020) cập
nhật bài viết từ cuốn sách Hƣớng dẫn chẩn đoán và điều trị bệnh trẻ em năm
2015 và cuốn sách Hƣớng dẫn chẩn đoán và điều trị bệnh trẻ em - cập nhật
năm 218, đồng thời bổ sung thêm các bài viết mới.
Cuốn sách bao gồm 101 bài viết, có sử dụng tài liệu tham khảo trong nước
và ngoài nước, cùng các chia sẻ thực tế của đồng nghiệp tại nhiều chuyên khoa
thuộc chuyên ngành Nhi khoa. Mỗi bài viết được biên soạn đảm bảo nguyên tắc
thông tin chính xác, hữu ích, cập nhật, ngắn gọn, đầy đủ, theo một thể thức
thống nhất và được thẩm định bởi Hội đồng khoa học của Bệnh viện.
Các bài viết trong Hƣớng dẫn chẩn đoán và điều trị bệnh trẻ em – cập
nhật năm 2020 là cơ sở pháp lý để thực hiện việc chẩn đoán và điều trị cho
bệnh nhi tại các cơ sở khám, chữa bệnh của Việt Nam, đặc biệt là tại Bệnh viện
Nhi Trung ương và hệ thống bệnh viện vệ tinh.
Do những yêu cầu nghiêm ngặt và hạn chế về thời gian kể từ khi biên soạn
tài liệu tới khi ban hành, trong lần xuất bản này, chúng tôi chưa thể đề cập đầy
đủ tất cả các bệnh lý phổ biến, hay gặp trong khám bệnh, chữa bệnh cơ bản theo
từng chuyên khoa chuyên ngành. Chúng tôi sẽ tiếp tục cập nhật bổ sung những
thông tin này để phục vụ tốt nhất cho công tác khám, chữa bệnh.
Bệnh viện Nhi Trung ương trân trọng cảm ơn các Giáo sư, Phó Giáo sư,
Tiến sĩ, Bác sĩ chuyên khoa, chuyên ngành là tác giả hoặc là thành viên của Hội
đồng biên soạn, Hội đồng nghiệm thu và các nhà chuyên môn đã tham gia góp ý
và giúp chúng tôi hoàn thiện cuốn sách này.
Tuy đã hết sức cố gắng nhưng quá trình biên soạn vẫn khó tránh khỏi sai
sót, vì vậy chúng tôi rất mong nhận được sự thông cảm của bạn đọc. Bệnh viện
Nhi Trung ương xin chân thành đón nhận mọi ý kiến đóng góp xây dựng để lần
tái bản tiếp theo sách sẽ hoàn thiện hơn nữa. Mọi ý kiến xin gửi về: Bệnh Viện
Nhi Trung ương- 18/879 La Thành, Đống Đa, Hà Nội. Chủ biên GS.TS. LÊ THANH HẢI CHỦ BIÊN GS.TS. Lê Thanh Hải BAN ĐIỀU HÀNH GS.TS. Lê Thanh Hải PGS.TS. Trần Minh Điển ThS. Trịnh Ngọc Hải TS. Phạm Duy Hiền TS. Lê Xuân Ngọc TS. Phạm Thu Hiền BAN BIÊN SOẠN TS.BS. Phạm Duy Hiền TS.BS. Vũ Chí Dũng
TS.BS. Phạm Thị Mai Hương TS.BS. Nguyễn Văn Lâm TS.BS. Nguyễn Thu Hương
TS.BS. Nguyễn Thị Mai Hương TS.BS. Phan Thị Hiền
TS.BS. Nguyễn Phạm Anh Hoa TS.BS. Lưu Thị Mỹ Thục TS.BS. Trần Thị Thu Trang
TS.BS. Trần Thị Thu Hương TS.BS. Trần Thị Chi Mai TS.BS. Thái Thiên Nam TS.BS Trần Anh Quỳnh TS.BS. Bùi Phương Thảo
TS.BS. Nguyễn Thị Thúy Hồng TS.BS. Nguyễn Ngọc Khánh TS.BS. Nguyễn Hoàng Nam TS.BS. Đỗ Thiện Hải TS.BS. Đào Hữu Nam
TS.BS. Cấn Thị Bích Ngọc TS. Nguyễn Thị Hồng Hà ThS.BSCKII Thành Ngọc Minh ThS.BS.Nguyễn Thị Hằng
ThS.BS. Vũ Thị Minh Phượng
ThS.BS. Trần Thị Thùy Trang ThS.BS. Trần Thị Na ThS.BS. Thân Hữu Tiệp ThS.BS. Phạm Thị Chúc
ThS.BS. Nguyễn Thị Thùy Liên ThS.BS. Nguyễn Thị Thanh
ThS.BS. Nguyễn Thị Hằng Nga ThS.BS. Nguyễn Sỹ Đức
ThS.BS. Lưu Thị Thúy Ngọc
ThS.BS. Lương Thị Phượng ThS.BS. Lê Thị Yên ThS.BS. Lại Thu Hà ThS.BS. Hoàng Thị Vân Anh
ThS.BS. Hà Thị Hồng Giang ThS.BS. Đỗ Thị Thúy Nga ThS.BS. Đỗ Thị Thanh Mai ThS.BS. Bùi Thị Kim Oanh
ThS.BS. Bùi Thị Hương Thùy ThS.BS. Bạch Thị Ly Na ThS.BS Trần Thị Mạnh ThS. Đỗ Thị Thanh Mai
ThS. BS.Nguyễn Thị Thu Nga ThS. BS. Đỗ Văn Đô
ThS. BS Phạm Thị Thanh Tâm ThS. BS Nguyễn Văn Nam ThS. BS Hoàng Thị Vân Anh DS. Trần Nhật Minh DS. Nguyễn Nguyệt Minh DS. Đỗ Thùy Anh BSNT Nguyễn Trọng Thành BSNT Nguyễn Thu Hà
BSCKII.Nguyến Thị Kim Oanh BSCKII. Nguyễn Lợi BS. Trịnh Thị Thủy BS. Trần Thị Thanh Hằng
BS. Nguyễn Thị Phương Thảo TỔ THƢ KÝ BSCKI. Bùi Thị Hồng Hoa ThS.BS. Nguyễn Văn Sơn BS. Nguyễn Thị Kim Chi CV. Trịnh Thị Thu MỤC LỤC
TỪ VIẾT TẮT .......................................................................................................... 1
CHƢƠNG 1: CẤP CỨU VÀ CHỐNG ĐỘC ......................................................... 5
1. Ngộ độc chì ............................................................................................................. 5
2. Phác đồ điều trị co giật ở trẻ em ............................................................................ 9
CHƢƠNG 2: SƠ SINH .......................................................................................... 15
1. Bệnh não do thiếu oxy-thiếu máu cục bộ ............................................................. 15
CHƢƠNG 3: HÔ HẤP ........................................................................................... 20
1. Viêm phổi không điển hình ở trẻ em .................................................................... 20
CHƢƠNG 4: MIỄN DỊCH DỊ ỨNG .................................................................... 24
1. Xơ cứng bì ............................................................................................................ 24
CHƢƠNG 5: HUYẾT HỌC LÂM SÀNG ............................................................ 33
1. Chẩn đoán và điều trị thiếu máu thiếu sắt ............................................................ 33
2. Xuất huyết giảm tiểu cầu miễn dịch ở trẻ nhỏ ...................................................... 36
CHƢƠNG 6: THẬN VÀ LỌC MÁU .................................................................... 41
1. Hội chứng thận hư tiên phát ở trẻ em ................................................................... 41
2. Viêm thận trong viêm mao mạch dị ứng .............................................................. 47
3. Viêm thận - lupus ban đỏ hệ thống ....................................................................... 51
4. Viêm phúc mạc trên bệnh nhân thẩm phân phúc mạc liên tục (capd) ................. 61
5. Tăng huyết áp trẻ em ............................................................................................ 67
CHƢƠNG 7: NỘI TIẾT – CHUYỂN HÓA – DI TRUYỀN .............................. 74
1. Tăng Cholesterol máu tiên phát ............................................................................ 74
2. Tăng Triglyceride máu tiên phát .......................................................................... 79
3. Tiếp cận chẩn đoán béo phì ở trẻ em .................................................................... 83
4. Đái tháo đường type 2 .......................................................................................... 91
5. Đái tháo đường sơ sinh: chẩn đoán và điều trị ................................................... 101
6. Viêm tuyến giáp tự miễn Hashimoto .................................................................. 106
7. Hạ canxi máu ..................................................................................................... 111
8. Còi xương di truyền ............................................................................................ 118
9. Hội chứng buồng trứng đa nang ......................................................................... 124
10. Nhỏ so với tuổi thai .......................................................................................... 128
11. Rối loạn chuyển hoá Phenylketon niệu ............................................................ 131
12. Rối loạn chuyển hoá bẩm sinh chu trình ure .................................................... 135
13. Rối loạn chuyển hoá acid propionic máu/niệu ................................................. 144
14. Hội chứng Klinefelter ....................................................................................... 149
15. Hội chứng Marfan ............................................................................................ 156
16. Hội chứng Noonan............................................................................................ 161
17. Lùn không rõ nguyên nhân ............................................................................... 169
18. Hội chứng Down .............................................................................................. 173
19. Hội chứng Digeorge ......................................................................................... 178
20. Một số bất thường nhiễm sắc thể thường gặp .................................................. 185
21. Phác đồ điều trị bệnh Pompe ............................................................................ 194
22. Thiểu năng sinh dục ở trẻ em ........................................................................... 200
23. Thoái hoá cơ tủy ............................................................................................... 204
CHƢƠNG 8: TRUNG TÂM NHIỆT ĐỚI ......................................................... 210
1. Viêm màng não nhiễm khuẩn ............................................................................. 210
2. Bệnh tay - chân – miệng ..................................................................................... 216
3. Bệnh cúm ............................................................................................................ 222
4. Sốt xuất huyết dengue ........................................................................................ 226
5. Viêm não do virus ở trẻ em ................................................................................ 232
6. Nhiễm trùng huyết .............................................................................................. 238
7. Sốt rét ở trẻ em .................................................................................................. 244
8. Bệnh bạch hầu .................................................................................................... 250
9. Bệnh uốn ván ...................................................................................................... 256
10. Bệnh ho gà ........................................................................................................ 262
11 Quai bị ............................................................................................................... 268
12. Lao màng não .................................................................................................... 273
13. Bệnh sởi ............................................................................................................ 277
14. Bệnh thủy đâ ̣u ở trẻ em ..................................................................................... 282
CHƢƠNG 9: GAN MẬT ..................................................................................... 286
1. Bệnh wilson ở trẻ em .......................................................................................... 286
2. Nhiễm trùng đường mật ở trẻ em ....................................................................... 291
3. Tăng áp lực tĩnh mạch cửa ................................................................................. 296
4. Hướng dẫn chẩn đoán và điều trị bệnh teo mật bẩm sinh .................................. 301
5. Bệnh lý vàng da ứ mật do thiếu hụt citrin ở trẻ em ............................................ 305
6. Suy gan cấp - hôn mê gan ................................................................................... 309
7. Viêm gan B mạn tính ở trẻ em ........................................................................... 315
8. Viêm gan mạn tính ............................................................................................. 319
9. Chẩn đoán và điều trị thiếu hụt Alpha -1 antitrypsin ......................................... 324
10. Tiêm chủng ở bệnh nhân có bệnh lý gan mạn tính ........................................... 327
11. Hội chứng ARC ................................................................................................ 332
12. Viêm gan tự miễn ở trẻ em ............................................................................... 336
13. Tổn thương gan cấp ở trẻ em ............................................................................ 340
14. Áp xe gan ở trẻ em ........................................................................................... 345
15. Vàng da ứ mật có tính chất gia đình ................................................................. 349
16. Hội chứng Alagille .......................................................................................... 353
17. Chẩn đoán và điều trị rối loạn tích lũy Glycogen ............................................. 357
18. Bệnh gan do nuôi dưỡng tĩnh mạch kéo dài ở trẻ em ....................................... 361
19. Xơ gan bẩm sinh ............................................................................................... 364
20. Tổn thương gan cấp do nhiễm Cytomegalovirus ............................................. 368
CHƢƠNG 10: NỘI SOI TIÊU HÓA .................................................................. 372
1. Nội soi can thiệp dị vậtt tiêu hóa ........................................................................ 372
2. Chuẩn bị trước nội soi đại tràng ......................................................................... 377
CHƢƠNG 11: DINH DƢỠNG LÂM SÀNG ..................................................... 380
1. Chứng biếng ăn ở trẻ dưới 5 tuổi ........................................................................ 380
2. Dinh dưỡng cho bệnh nhi trước và sau phẫu thuật ............................................. 384
3. Vai trò và nhu cầu các vitamin ........................................................................... 389
4. Dinh dưỡng trong điều trị viêm tụy cấp ở trẻ em ............................................... 395
5. Dinh dưỡng trong đái tháo đường nhi khoa ....................................................... 398
6. Dinh dưỡng đường tiêu hóa cho trẻ bệnh nặng .................................................. 402
7. Đánh giá tình trạng dinh dưỡng và sàng lọc nguy cơ dinh dưỡng ..................... 407
8. Dinh dưỡng cho trẻ mắc tim bẩm sinh ............................................................... 411
CHƢƠNG 12: NGOẠI TỔNG HỢP .................................................................. 413
1. Hẹp phì đại cơ môn vị ........................................................................................ 413
2. Điều trị bệnh lí còn tồn tại ống phúc tinh mạc bằng phẫu thuật nội soi có sử dụng
kim Endoneedle hỗ trợ ........................................................................................... 417
CHƢƠNG 13: TÂM BỆNH ................................................................................. 420
1. Rối loạn phổ tự kỷ .............................................................................................. 420
CHƢƠNG 14: DA LIỄU ...................................................................................... 426
1. Viêm da tiết bã .................................................................................................... 426
2. Viêm da tiếp xúc ................................................................................................. 429
3. Bệnh ghẻ ............................................................................................................. 433
4. Bệnh nấm nông ................................................................................................... 437
5. Chốc .................................................................................................................... 442
6. Hội chứng bong vảy da do tụ cầu ....................................................................... 447
7. Trứng cá .............................................................................................................. 450
8. Hạt cơm (mụn cóc) ............................................................................................. 454
9. Bệnh vảy nến ...................................................................................................... 458
10. Viêm da tã lót ................................................................................................... 463
11. Viêm da cơ địa .................................................................................................. 467
CHƢƠNG 15: TRUNG TÂM THÍNH HỌC ..................................................... 473
1. Sàng lọc và theo dõi thính lực trên trẻ em .......................................................... 473
2. Nghe kém trẻ em................................................................................................. 477
3. Hướng dẫn chẩn đoán và điều trị rối loạn phổ thần kinh thính giác (nghe kém sau
ốc tai) ...................................................................................................................... 482
4. Theo dõi và xử trí nghe kém sau viêm màng não mủ ở trẻ em .......................... 486
5. Hướng dẫn chẩn đoán và điều trị rối loạn phát âm ở trẻ em .............................. 490
6. Hướng dẫn chẩn đoán và điều trị chậm phát triển ngôn ngữ ở trẻ em ............... 493
CHƢƠNG 16: DƢỢC LẤM SÀNG .................................................................... 497
1. Cách pha và bảo quản các kháng sinh tiêm ........................................................ 497
CHƢƠNG 17: SINH HÓA ................................................................................... 502 TỪ VIẾT TẮT AABR
Điện thính giác thân não tự động AAP
Hiệp hội Nhi khoa Hoa Kỳ ABR
Điện thính giác thân não ACEI Ức chế men chuyển ACEi
Ức chế men chuyển ACR Hội thấp học Mỹ Ag- EIA
Antigen capture- enzyme immunoassay ALĐMP
Áp lực động mạch phổi ANSD
Auditory Neuropathy Spectrum Disorder ARA
Hội thấp khớp học Hoa Kỳ ARG Arginase. ASD Autism Spectrum Disorder ASHA
American Speech-Language-Hearing Association ASL
Argininosuccinic acid sythetase
Hiệp hội dinh dưỡng ngoài tiêu hoá Hoa kỳ (American ASPEN
Society of Parenteral Enteral Nutrition) ASS Argininosuccinic sythetase ASSR
Điện thính giác thân não ổn định nhiều tần số AVPU mức độ tri giác BAL British anti-Lewisite BLL Blood lead level BMI
Chỉ số khối cơ thể (Body Mass Index) CDT Chậm dậy thì CF test Complement fixation test CNI Calcineurin inhibitors CNI Calcineurin inhibitors CPA
Thính lực bằng trò chơi có điều kiện CsA Cyclosporine A CSE Convulsive Status Epilepticus CT Scanner Cắt lớp vi tính CTBA Cystine tellurite blood agar CVP Tĩnh mạch trung tâm CVVH
Suy thận có thể lọc máu liên tục 1 DCSS
Diffuse cutaneous systemic scleroderma ĐTĐ Đái tháo đường EBF
Chức năng hàng rào biểu mô (Epithelial Barrier Function) EBV Epstein-Barr vi rút ECMO oxy ngoài cơ thể EEG Nghi động kinh EN Enteral Nutrition ESDM Early Start Denver Model
Hiệp hội chuyển hoá và dinh dưỡng lâm sàng Châu Âu ESPEN
(European Society of Metabolism and Clinical Nutrition) ETs
Exfoliatin toxins hay Epidermolytic toxins FCT
Functional Communication Training GABA G-amino butyric acide
Mô bạch huyết liên quan với ruột (Gut Associated GALT Lymphoid Tissue) GH
Hóc môn tăng trưởng (Growth Hormone) GI Glycemic Indec GL Glycemic load HCTH Hội chứng thận hư HIE
Hypoxic Ischemic Encephalopathy HPV Human papilloma virus HSP Viêm mạch IgA IG Immune Globulin ISKDC
International Study of Kidney Disease in Children ISPD
Hội thẩm phân quốc tế ITP- XHGTC
Immune Thrombocytopenic Purpura IVCYC
Corticoid và cyclophosphamide tĩnh mạch JCIH
Join Commitment infant hearing LCSS
Limited cutaneous systemic scleroderma LCTs
Chất béo chuỗi dài (Long Chain Triglycerides) MCTs
Chất béo chuỗi trung bình (Medium Chain Triglycerides) Measles Bệnh sởi MRI Cộng hưởng từ MS/MS Phổ khối kép MUAC Mid-upper arm circumference NAGs
N- acetyl glutamate synthetase 2 NAGs Enzym điều hòa NAGs; CPSI
Carbamyl phosphate synthetase I OAE Ốc tai OAE Đo âm ốc tai OTC Orthinine transcarbamylase PCR Polymerase Chain Reaction PCR
Xét nghiệm tìm vi rút sởi PECS
Pictures Exchange Communication System PEP Postexposure prophylaxis PN Parenteral nutrition PNRS
Chất béo chuỗi dài (Long Chain Triglycerides)
Thang điểm đánh giá nguy cơ dinh dưỡng Nhi khoa đơn PNRS
giản (Simple Pediatric Nutrition Risk Score)
Thang điểm đánh giá suy dinh dưỡng Nhi khoa (Pediatric PYMS Yorkhill Malnutrition Score) RLCHBS
Rối loạn chuyển hoá bẩm sinh RQ Respiratory quotient RT-PCR
Phản ứng khuếch đại gen SAD Kháng bạch hầu SAD
Kháng độc tố bạch hầu SDD Suy dinh dưỡng SE Trạng thái động kinh
Hội chứng đáp ứng viêm hệ thống (Systemic SIRS
Inflammatory Response Syndrome) SSc Xơ cứng bì toàn thể SSSS
Staphylococcal scalded skin syndrome
Công cụ sàng lọc để đánh giá suy dinh dưỡng trong Nhi STAMP
khoa (Screening Tool for the Assessment of Malnutrition in Pediatrics)
Công cụ sàng lọc nguy cơ cao dinh dưỡng và tăng trưởng STRONGkids
(Screening Tool for Risk of Impaired Nutritional Status and Growth) Tac Tacrolimus TBS Tim bẩm sinh
Training and Education of Autistic and Related TEACCH
Communication Handicapped Children 3 THA Tăng huyết áp TLR-4
Thụ thể Toll Like-4 (Toll Like Receptor-4) TMP-SMX
Trimethoprim-sulfammethoxazole TNFα
Yếu tố hoại tử u alpha (Tumor Necrosis Factor-a) TPPM
Thẩm phân phúc mạc mạn TTDD Tình trạng dinh dưỡng VMNNK
Viêm màng não nhiễm khuẩn VPA Valproate VRA
Thính lực có hỗ trợ hình ảnh VZV Virus Varicella Zoster 4
CHƢƠNG 1: CẤP CỨU VÀ CHỐNG ĐỘC NGỘ ĐỘC CHÌ
ThS. Phạm Thị Thanh Tâm 1. ĐẠI CƢƠNG
Ngộ độc chì gây tổn thương đa cơ quan, chủ yếu do ức chế hô hấp tế bào
và ức chế tổng hợp nhân Heme. Hội chứng não cấp do ngộ độc chì thường xuất
hiện khi nồng độ chì máu (BLL) ≥ 70µg/dl. 2. CHẨN ĐOÁN
2.1. Chẩn đoán xác định
- Có tiếp xúc với các nguồn có chì (thuốc ―CAM‖, sơn chì, pin, ô nhiễm
từ hoạt động công nghiệp có chì).
- Lâm sàng: nôn, đau bụng, ỉa lỏng kéo dài, thiếu máu, suy dinh dưỡng,
bệnh lý não cấp (rối loạn tri giác, co giật, hôn mê, tăng áp lực nội sọ).
- Định lượng chì máu >10 µg/dL.
2.2. Các xét nghiệm cần làm:
- Chẩn đoán: định lượng chì máu
- Theo dõi biến chứng: thiếu máu nhược sắc hồng cầu nhỏ; GOT, GPT
(tăng); calci, sắt, kẽm (giảm); biến đổi dịch não tủy (protein tăng, tế bào<
100tb/ml); xquang xương dài thấy viền tăng cản quang ở sụn liên hợp.
- Theo dõi điều trị: định lượng chì máu (giảm dần), chì niệu (tăng khi
được dùng thuốc gắp chì) sau 5 ngày và khi kết thúc điều trị, số lượng bạch cầu
hạt (có thể giảm sau đợt dùng thuốc gắp chì), chức năng thận (trước khi dùng EDTA).
- Cần xét nghiệm các kim loại nặng khác nếu nghi ngờ ngộ độc phối hợp: thủy ngân, thiếc, asen.
2.3. Chẩn đoán phân biệt
- Hội chứng não cấp: nhiễm trùng thần kinh trung ương, rối loạn chuyển hóa…
- Thiếu máu, tăng men gan do các nguyên nhân khác.
2.4. Chẩn đoán mức độ
- Nặng: BLL > 70 µg/dL, hội chứng não cấp (dịch não tủy có phân ly
đạm-tế bào), thiếu máu, suy gan, rối loạn tiêu hóa.
- Trung bình: 45 µg/dL ≤ BLL ≤70 µg/dL, thiếu máu, rối loạn tiêu hóa.
- Nhẹ: BLL < 45 µg/dL, không triệu chứng. 5
2.5. Chẩn đoán biến chứng
- Hội chứng não cấp: phân ly đạm - tế bào dịch não tủy.
- Tổn thương thần kinh trung ương: đau đầu, giảm trí nhớ, rối loạn hành
vi, giảm IQ 2-3 điểm tương ứng với nồng độ chì tăng mỗi 10µg/dl.
- Tổn thương thần kinh ngoại biên: rối loạn cảm giác, yếu chi.
- Thiếu máu nhược sắc, từ nhẹ - trung bình, suy dinh dưỡng.
- Rối loạn tiêu hóa: đau bụng, nôn kéo dài, ỉa lỏng, tăng men gan.
- Cơ – xương – khớp: rối loạn phát triển sụn. 3. ĐIỀU TRỊ
- Nhập viện: ngộ độc chì trung bình và nặng hoặc diễn biễn phức tạp.
- Nguyên tắc: Ngừng phơi nhiễm chì, điều trị đặc hiệu, điều trị triệu chứng
- Mục tiêu: BLL < 20 µg/dL, ổn định 2 lần, cách nhau 3 tháng.
3.1. Điều trị triệu chứng, hỗ trợ
- Đảm bảo chức năng sống theo phác đồ cấp cứu chung (các bước ABCD).
- Điều trị suy hô hấp: Thông thoáng đường thở, cung cấp oxy, thở máy hỗ
trợ nếu suy hô hấp nặng do ức chế trung tâm hô hấp.
- Đảm bảo tuần hoàn: Điều chỉnh rối loạn nhịp tim hoặc tăng huyết áp nếu có.
- Điều trị tăng áp lực nội sọ: tư thế, tăng thông khí, tăng áp lực thẩm thấu,
duy trì áp lực tưới máu não.
- Chống co giật: Midazolam, Phenobarbital đường tĩnh mạch.
- Điều trị triệu chứng: truyền máu, dùng thuốc kháng động kinh.
- Cung cấp đủ các chất khoáng cần thiết; Calci, sắt, kẽm, magie
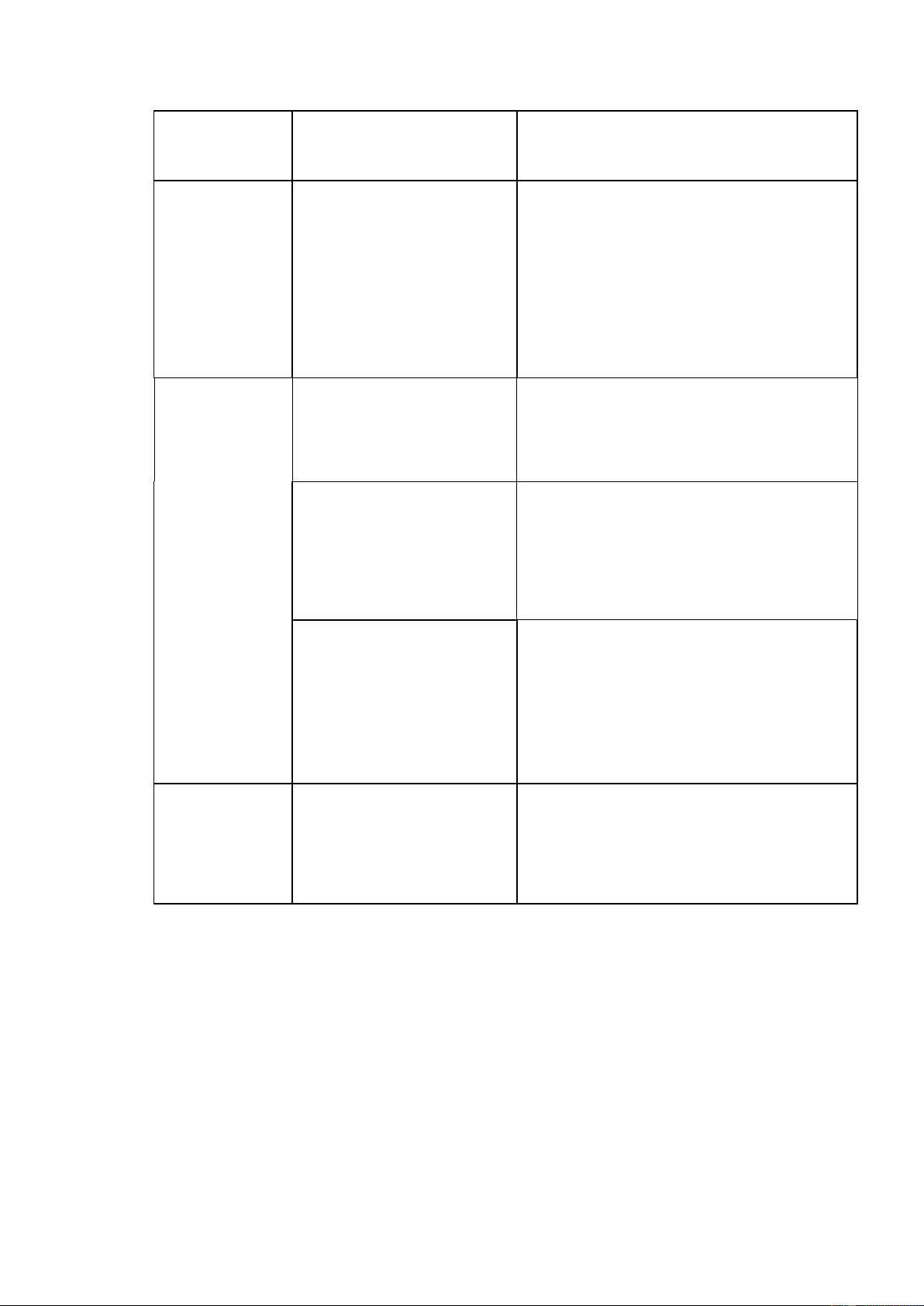
3.2.Điều trị đặc hiệu (thuốc gắp chì) 6 Triệu chứng,
Tên thuốc, liều dùng Cách dùng 1 đợt BLL(μg/dL) Bệnh não do BA L: 2,5-3mg/kg/lần
Tiêm bắp: mỗi 4 giờ (ngày 1-2); mỗi chì
6 giờ (ngày 3); mỗi 12 giờ (ngày 4-5) Hoặc BLL > Kết hợp EDTA (sau
Truyền tĩnh mạch trong 1 giờ 70 BAL 4 giờ) Chia 2-4 lần/ngày 1500 mg/m2/24h Dùng 5 ngày/đợt (50-75mg/kg/24h) DMSA (Succimer)
Uống chia 3 lần/ngày, trong 5 ngày, sau đó 2 lầ 700- 1050mg/m2/24h n/ngày trong 14 ngày. (20-30mg/kg/24h) Hoặc:
Truyền tĩnh mạch trong 1 giờ EDTA, Chia 2-4 lần/ngày BLL 45 – 70 1000 mg/m2/24h Đợt 5 ngày (25-50mg/kg/24h) Hoặc:
Chia liều nhỏ, uống xa bữa ăn. D-penicillamin: 20-30 ngày/đợt 25-35mg/kg/ngày
Nghỉ ít nhất 2 tuần trước khi dùng thuốc đợt tiếp theo.
Dùng liều thấp nhất có hiệu quả.
Chì máu < 44 Gắp chì nếu:
Dùng succimer hoặc D-penicillamin Dưới 2 tuổi, có triệu chứng; BLL 35-44 µg/dL, 2 tháng liên tiếp
- Ngộ độc chì nặng: calcium disodium edetate (EDTA) 3-5 ngày/đợt, nghỉ
2–5 ngày sau đó DMSA (Succimer)/ D-penicillamin: 19 ngày/đợt. Hiện ít dùng
dimercaprol (British anti-Lewisite, BAL) ở trẻ vì tụ máu, áp xe tại vị trí tiêm bắp.
- Ngộ độc chì trung bình, nhẹ: Succimer/ D-penicillamin 20-30 ngày/đợt.
Nghỉ ít nhất 2 tuần giữa các đợt.
4. TIÊN LƢỢNG, DỰ PHÒNG
- Ngộ độc chì gây tích lũy kéo dài, cần điều trị kiên trì. 7
- Hội chứng não cấp có thể tử vong 65%, hoặc để lại di chứng vĩnh viễn 25-30%
- Không dùng thuốc cam, thuốc sài không rõ nguồn gốc có chứa chì.
TÀI LIỆU THAM KHẢO
1. Bộ Y Tế (2012), ―Hướng dẫn chẩn đoán và điều trị ngộ độc chì‖. Ban hành
kèm theo Quyết định số 1548/QĐ-BYT ngày 10 tháng 5 năm 2012 của Bộ trưởng Bộ Y tế.
2. Centers for Disease Control and Prevention (CDC) (2005), ―Blood lead
levels-United States, 1999-2002‖, MMWR Morb Mortal Wkly Rep, 54:513.
3. Henretig F.M (2019), ―Lead‖, Goldfrank‘s Toxicology Emergencies, 11th edition, McGraw-Hill, P. 722-738. 8
PHÁC ĐỒ ĐIỀU TRỊ CO GIẬT Ở TRẺ EM
ThS.Nguyễn Văn Nam 1. ĐẠI CƢƠNG
Co giật và trạng thái động kinh là cấp cứu thần kinh thường gặp nhất ở trẻ
em. Tiên lượng bệnh phụ thuộc chủ yếu vào nguyên nhân và thời gian kéo dài
của cơn giật, cơn giật càng kéo dài thì càng khó điều trị. Biến chứng của co giật
là thiếu oxy não, tắc nghẽn đường thở gây tử vong. Nguyên nhân của co giật
thường rất đa dạng, thường gặp nhất ở trẻ em dưới 6 tuổi là do sốt cao. 2. CHẨN ĐOÁN 2.1. Hỏi bệnh - Tiền sử: + Sốt cao co giật. + Tiếp xúc độc chất. + Động kinh.
+ Phát triển tâm thần vận động. + Rối loạn chuyển hóa.
+ Đái tháo đường, suy thận. + Chấn thương đầu. - Bệnh sử:
+ Sốt, nôn, tiêu chảy, bỏ ăn.
+ Tính chất cơn giật: toàn thể, cục bộ toàn thể hóa hay khu trú, thời gian co giật. + Ngộ độc. 2.2. Khám lâm sàng
- Đánh giá tình trạng tinh thần và mức độ tri giác (AVPU).
- Đánh giá kích thước và phản xạ đồng tử.
- Dấu hiệu sinh tồn: mạch, huyết áp, nhiệt độ, nhịp thở, tím tái, SaO2.
- Dấu hiệu tổn thương ngoài da liên quan đến chấn thương. - Dấu hiệu thiếu máu.
- Dấu hiệu màng não: cổ cứng, thóp phồng.
- Dấu hiệu thần kinh khu trú. 2.3. Cận lâm sàng
- Công thức máu, CRP, ký sinh trùng sốt rét.
- Đường máu, điện giải đồ, canxi.
- Chọc dò tủy sống: Khi nghi ngờ nhiễm trùng hệ thần kinh trung ương. 9
- Điện não đồ (nghi động kinh). - Siêu âm qua thóp.
- CT scanner hoặc MRI não: chấn thương sọ não, xuất huyết não, u não,
áp xe não, bệnh lý chất trắng,…
- Xét nghiệm tìm độc chất. 3. ĐIỀU TRỊ
3.1. Nguyên tắc điều trị
- Hỗ trợ hô hấp: thông thoáng đường thở và cung cấp oxy. - Cắt cơn co giật. - Điều trị nguyên nhân
3.2. Xử trí ban đầu: theo trình tự ABC
- Thông thoáng đường thở: nằm nghiêng, hút đờm rãi.
- Cung cấp oxy lưu lượng cao, đảm bảo spO2 94-98%, đặt NKQ nếu cần.
- Thiết lập đường truyền tĩnh mạch, lấy xét nghiệm.
- Điều trị hạ đường máu (nếu có). Cắt cơn giật
Bƣớc 1: Thuốc cắt giật nhóm Benzodiazepine (20- 30 phút đầu tiên)
Benzodiazepine là thuốc cắt giật ưu tiên được lựa chọn ở trẻ em
- Nếu có đường truyền tĩnh mạch hay trong xương:
+ Midazolam 0,2 mg/kg TMC, tối đa 10mg.
+ Diazepam 0,2 – 0,3 mg/kg/liều pha loãng TMC, tối đa 10mg.
- Nếu chưa có đường truyền tĩnh mạch:
+ Bơm qua mũi Midazolam 0,3 mg/kg, tối đa 10mg. Tác dụng sau vài phút.
+ Hoặc bơm hậu môn Diazepam 0,5 mg/kg (trẻ < 5 tuổi tối đa 5mg, trẻ >
5 tuổi tối đa 10mg). Tác dụng sau vài phút.
- Trẻ sơ sinh: ưu tiên chọn Phenobarbital 15-20 mg/kg TM trong 30 phút,
nếu sau 30 phút vẫn còn co giật có thể lặp lại liều thứ 2 (10 mg/kg).
Bƣớc 2: Sau khi bƣớc 1 thất bại - Phenobarbital:
+ Liều 15 – 20 mg/kg TM trong 15 – 20 phút, tối đa 700mg.
+ Sau 15 – 30 phút nếu còn co giật, lặp lại lần 2 liều 5 – 10 mg/kg. 10
+ Tốc độ tối đa 1 mg/kg/phút, truyền nhanh có thể gây ngừng thở. - Phenytoin:
+ Liều 20 mg/kg TM tốc độ 1 mg/kg/phút, tối đa 1000mg. Pha trong
NaCl 0,9%, không được pha trong Glucose.
+ Sau 10 – 15 phút nếu còn co giật, lặp lại lần 2 liều 10 mg/kg.
+ Tác dụng phụ: hạ huyết áp, rối loạn nhịp tim
+ Chống chỉ định trong sốc.
Lưu ý: nguy cơ ngừng thở gia tăng khi phối hợp Diazepam và Phenobarbital.
Bƣớc 3: Co giật kháng trị: (Hội chẩn chuyên khoa hồi sức) - Midazolam truyền TM:
+ Liều 0,2 mg/kg/lần (tối đa 10mg), sau đó duy trì 0,1 – 0,2 mg/kg/giờ,
tăng dần 0,1 mg/kg/giờ mỗi 5 phút cho tới khi có đáp ứng (tối đa 1 mg/kg/giờ). - Valproic acid:
+ Truyền TM liều 40mg/kg trong 15 – 20 phút.
+ Chống chỉ định ở trẻ < 2 tuổi hoặc bệnh gan, giảm tiểu cầu, bệnh chuyển hóa.
+ So với Pentobarbital thì Valproic acid hiệu quả cắt giật tương đương
nhưng ít tác dụng phụ ức chế hô hấp và tim mạch. - Propofol
+ Tiêm TM 1 – 2 mg/kg, sau đó truyền TM duy trì 2 – 10 mg/kg/giờ hoặc
có thể lặp lại tiêm TM sau 5 – 15 phút liều 0,5 mg/kg.
+ Biến chứng: sốc, toan chuyển hóa khi dùng Propofol kéo dài ≥ 24 giờ.
- Xem xét Pyridoxine TM 50 – 100 mg liều duy nhất với trẻ dưới 18 tháng. Bƣớc 4: Gây mê - Pentobarbital (Thiopental):
+ Liều TM 5 mg/kg (tối đa 100mg), sau đó duy trì liều 1 mg/kg/giờ (tối đa 5 mg/kg/giờ)
- Ketamin TMC liều 1 – 2 mg/kg.
- Thuốc giãn cơ Vecuronium 0,1 – 0,2 mg/kg/liều TMC.
- Đặt nội khí quản giúp thở.
3.3. Điều trị nguyên nhân 11




