


















Preview text:
lOMoAR cPSD| 58490434
ĐỀ CƯƠNG NỘI CƠ SỞ 2023 A. HÔ HẤP:
1. Mô tả các triệu chứng ho, khó thở, và các giá trị chẩn đoán khi thăm khám hệ hô hấp.
Tại sao trong bệnh lý khí phế quản lại khó thở thì thở ra?
a. Ho: là một phản xạ để tống các dị vật ra khỏi đường hô hấp.
Nguyên nhân: viêm họng, viêm amydal, viêm thanh quản,
phế quản, phổi. - Mô tả: + Thời gian xuất hiện:
Cấp: thời gian ho < 3 tuần, thường gặp trong viêm cấp tính phổi hoặc đường hô hấp.
Bán cấp: thời gian ho kéo dài từ 3-8 tuần.
Mạn tính: thời gian ho > 8 tuần, thường gặp trong bệnh
phổi mạn tính. +Ho nhiều hay ít, từng tiếng hay từng cơn + Chất tiết:
Ho có đờm: sau khi ho khạc đờm, có thể đờm loãng hay đặc, lẫn máu mủ, bã
đậu, số lượng ít hoặc nhiều.
Ho khan: là ho không có chất tiết.
+ Thời gian: cần hỏi kỹ thời gian nào trong năm bị ho, bắt đầu ho thấy thế
nào để có hướng chẩn đoán nguyên nhân.
- Giá trị và hướng chẩn đoán: + Ho cấp:
Do nhiễm khuẩn: viêm họng, viêm thanh quản, viêm phế quản cấp, viêm phổi-màng phổi.
Do dị ứng: hen phế quản.
Bệnh ảnh hưởng đến tím tái: phù phổi, biểu hiện về phổi do bệnh tim.
Hít phải bụi hoặc các chất kích thích.
+ Ho kéo dài có kèm chất tiết: đa số là viêm đường hô hấp mạn tính nhất là bệnh
nhân hút thuốc lá, thuốc lào.
+ Ho khan kéo dài cần chú ý đến: bệnh của thanh quản, ung thư phổi phổi, xơ phổi hoặc lao kê. b. Khó thở:
- Định nghĩa: là tình trạng khó khăn trong việc thở.
- Bình thường nhịp thở đều, tần số từ 16 - 20 lần/phút. - Bất thường:
+ Ngừng thở: không còn hô hấp. + Thở chậm: tần số thở giảm. + Thở nhanh: tần số thở tăng. - Mô tả:
+ Hoàn cảnh xuất hiện: xuất hiện đột ngột hoặc khi gắng sức, sau khi hít
phải hơi độc, hóa chất gây dị ứng, khó thở kèm tình trạng nhiễm khuẩn.
+ Thời kỳ thở: khó thở khi hít vào hay khi thở ra.
+ Tính chất: khó thở nhanh hay khó thở chậm.
+ Liên quan với tư thế: khó thở tăng lên khi nằm thường do các bệnh lý tim mạch.
+ Mức độ khó thở: gồm 5 mức độ đánh giá theo thang điểm mMRC.
Bảng điểm đánh giá khó thở MRC Cấp độ mMRC lOMoAR cPSD| 58490434
- Giá trị triệu chứng và hướng chẩn đoán: + Khó thở cấp:
. Khó thở vào: thường do nguyên nhân ở thanh quản như viêm thanh
quản do virus, ung thư thanh quản. . Khó thở ra: hen phế quản.
. Khó thở 2 thì: phù phổi cấp, viêm phổi, nhồi máu phổi, xẹp phổi, tràn khí màng phổi
+ Khó thở liên tục: suy hô hấp, suy tim toàn bộ.
+ Rối loạn nhịp thở kiểu Cheyne-Stockes (thở nhanh, cường độ tăng dần, sau đó giảm dần rồi
có khoảng nghỉ trước khi bắt đầu một chu kỳ mới), Kussmaul (thở chậm, một chu kỳ hô hấp
gồm 4 thì: hít vào – nghỉ – thở ra – nghỉ)...
Trong bệnh lý khí phế quản lại khó thở thì thở ra vì:
- Bệnh lý phế quản thường làm co thắt và làm hẹp lòng các tiểu phế quản.
- Ở thì hít vào: Cơ thể sử dụng các cơ hô hấp (cơ hoành, các cơ hô hấp phụ) để làm tăng thể tích
của lồng ngực dẫn đến làm giảm áp suất trong các phế nang đủ sức kéo không khi vào trong
phổi mặc dù các tiểu phế quản đang co thắt.
- Ở thì thở ra. Do sự đàn hồi của phối và nhờ sự tham gia thụ động của các cơ hô hấp làm giảm
thể tích lồngngực để đẩy khí ra ngoài. Tuy nhiên trong giai đoạn này thì các cơ hô hấp chỉ tham
gia một cách thụ động, không tham gia nhiều như khi hít vào đồng thời các tiểu phế quản đang
co thắt sẽ làm cho bệnh nhân khó thờ ra.
Câu 2: Mô tả cách khám và các triệu chứng khi thăm khám hệ hô hấp bằng phương pháp
nghe? Phương pháp: bệnh nhân thở sâu, thở đều, thở mũi. Thầy thuốc đặt ống nghe trên
toàn bộ lồng ngực bệnh nhân, đối xứng 2 bên. Phải nghe khi để bệnh nhân thở đều, lúc thở ra
mạnh, bảo bệnh nhân ho hoặc nói. Kết quả:
- Bình thường ở phổi ta nghe được 2 loại âm là:
+ Tiếng thở khí phế quản: nghe thô, liên tục, cường độ lớn và nghe được ở cả 2 thì.
Tiếng này do luồng khí xoáy trong khí quản và phế quản lớn.
+ Rì rào phế nang: là những tiếng liên tục, êm dịu, cường độ thấp, kéo dài suốt thời kỳ hít vào
và đầu thời kỳ thở ra. Rì rào phế nang là do không khí đi vào các phế nang.
- Những tiếng bất thường:
+ Rì rào phế nang có thể mất khi có tràn dịch màng phổi hoặc tràn khí màng
phổi, phổi bị đông đặc; giảm khi thành ngực quá dày, giãn phế nang. + Tiếng khí phế quản:
Khi bất thường tiếng này truyền ra ta nghe được
trong một số quá trình bệnh lý gọi là tiếng thổi. Gồm có:
.Tiếng thổi màng phổi: êm, xa xăm, nhẹ, rõ ở thời kỳ thở ra. Nghe được
ở phía trên nơi có tràn dịch màng phổi thể trung bình. lOMoAR cPSD| 58490434
.Tiếng thổi vò: nghe như tiếng kim khí, âm độ cao, rõ ở thì thở ra. Tiếng
này phát sinh do sự cộng hưởng của tiếng thở bình thường khi qua một túi
hơi (tràn khí màng phổi khu trú).
.Tiếng thổi ống: mạnh, thô, âm độ cao, nghe rõ ở cả hai thì, là tiếng khí phế
quản tăng khi truyền qua môi trường phổi bị đông đặc. Thường gặp trong
viêm phổi thùy, áp-xe phổi.
.Tiếng thổi hang: mạnh, âm sắc rỗng, âm độ cao, nghe rõ ở thời kỳ thở
vào. Phát sinh do sự truyền của tiếng khí phế quản qua một hang rỗng
trong nhu mô phổi (hang lao, áp xe phổi). + Các tiếng phụ:
* Ran rít: âm độ cao, nghe như tiếng chim ríu rít hoặc tiếng gió thổi mạnh qua khe cửa.
* Ran ngáy: âm độ trầm, nghe như tiếng ngáy ngủ, nghe rõ ở cả hai thì.
Cơ chế: xuất hiện khi luồng không khí lưu thông trong phế quản có một hoặc nhiều nơi hẹp,
thường gặp trong viêm phế quản cấp, hen phế quản, hẹp phế quản do u, hạch chèn ép phế quản.
* Ran nổ: nghe khô nhỏ, âm độ cao, rõ ở thời kỳ thở vào và không thay đổi khi ho. Xuất hiện
lúc không khí vào các phế quản nhỏ và phế nang và bóc tách dần vách phế quản nhỏ và phế
nang đã bị lớp dịch quánh đặc làm dính lại. Thường gặp trong viêm phổi, nhồi máu phổi, đáy
phổi của người nằm lâu ngày.
* Ran ẩm: nghe lọc xọc không đều, mạnh, rõ ở cả hai thì và thay đổi khi ho.
* Tiếng cọ màng phổi: do 2 lá của màng phổi cọ vào nhau. Nghe khô, thô ráp, nghe rõ cả hai
thì. Gặp trong giai đoạn đầu hoặc sau khi đã bớt của tràn dịch màng phổi, viêm màng phổi.
3. Trình bày các triệu chứng lâm sàng và cận lâm sàng giúp chẩn đoán xác định tràn dịch màng phổi.
Triệu chứng lâm sàng
Tràn dịch màng phổi là một hội chứng do nhiều nguyên nhân nên triệu chứng lâm sàng cũng rất phức tạp.
1. Triệu chứng toàn thân: Tùy theo nguyên nhân gây tràn dịch.
- Sốt: sốt vừa trong tràn dịch thanh tơ, sốt cao dao động trong tràn dịch mủ, không
sốttrong tràn dịch mạn tính.
- Nhịp tim nhanh, mạch nhanh, mệt mỏi, thể trạng suy sụp ...
2. Triệu chứng cơ năng
- Đau ngực: có thể đau nhiều, đau kiểu màng phổi (đau nhói, nông, tăng lên khi hít sâu, khi ho
hoặc khi cử động lồng ngực), có thể chỉ đau tức khó chịu một bên lồng ngực. Nếu có đau ngực
chứng tỏ lá thành màng phổi đã bị viêm hoặc bị kích thích và gợi ý đây là dịch tiết. Tuy nhiên
cũng có thể không có cảm giác đau ngực, chỉ phát hiện tình cờ khi chụp Xquang phổi thường qui.
- Khó thở: tỷ lệ thuận với số lượng dịch trong khoang màng phổi.
- Ho: thường ho khan, ho tăng lên khi thay đổi tư thế.
3. Triệu chứng thực thể
Tràn dịch màng phổi thể tự do:
- Nhìn: lồng ngực bên có tràn dịch hơi nhô lên, khoảng liên sườn rộng hơn,
khi thở độ diđộng của lồng ngực kém hơn phía không có tràn dịch. - Sờ:
rung thanh vùng có tràn dịch giảm hoặc mất hoàn toàn.
- Gõ: đục ở vùng có tràn dịch
- Nghe: rì rào phế nang giảm hoặc mất. Có thể nghe thấy tiếng cọ màng phổi
trong giaiđoạn đầu và giai đoạn khi đã rút nhiều dịch. Ba triệu chứng: gõ
đục, rung thanh giảm hoặc mất, rì rào phế nang giảm hoặc mất họp thành hội chứng ba giảm.
Tràn dịch màng phổi thể khu trú lOMoAR cPSD| 58490434
Lâm sàng thường khó phát hiện, phải có Xquang kết hợp với chọc dò
mới có thể xác định được. 4. Cận lâm sàng
1. Chọc dò và phân tích dịch màng phổi
Chọc dò màng phổi là một phương pháp giúp cho chẩn đoán xác định, chẩn đoán nguyên nhân
gây bệnh và để điều trị một số trường hợp khó thở nhiều do tràn dịch lượng nhiều. •
Dịch chọc ra có thể: dịch vàng chanh, dịch trong, dịch màu hồng hoặc đỏ, dịch
mủ, dịch trắng đục như sữa. •
Các xét nghiệm dịch màng phổi thường được thực hiện
- Xét nghiệm sinh hoá: định lượng protein, LDH (lactat dehydrogenase), glucose, pH.
- Đếm tế bào trong dịch màng phổi.
- Vi trùng: nhuộm gram, nhuộm tìm vi trùng lao, cấy tìm vi trùng thường hoặc vi trùng lao.
- Cellblock (đóng khối tế bào): lấy khoảng 100 ml dịch màng phổi gởi xét nghiệm tế bào học.
Các xét nghiệm khác của dịch màng phổi tùy theo nguyên nhân gây bệnh:
- Amylase nếu nghi nguyên nhân tràn dịch là viêm tụy, nang giả tụy.
- Triglyceride nếu nghi tràn dịch màng phổi dưỡng chấp.
- Định lượng Adenosine deaminase (ADA) > 40 U/L là một xét nghiệm tốt để chẩnđoán lao.
2. Xquang phổi
Tùy dịch nhiều hoặc ít sẽ thấy diện mờ lớn hoặc nhỏ.
2.1 Bệnh nhân chụp ở tư thế đứng. Lượng dịch < 100 ml
không thấy bất thường trên phim thẳng lẫn phim nghiêng.
Lượng dịch từ 100 ml – 250 ml
thường chỉ thấy mờ góc sườn
hoành phía sau trên phim nghiêng
Lượng dịch từ 250 – 500 ml
thấy được mờ góc sườn hoành bên
ngoài trên phim thẳng (tùy theo
kích thước của bệnh nhân).
Lượng dịch khoảng 1 – 1,5 lít
mờ 1/3 dưới phổi, có đường cong
Damoiseau nếu dịch tự do.
Lượng dịch khoảng 2 lít
hình ảnh Xquang mờ nửa dưới phổi
Lượng dịch khoảng 3,5 – 4 lít
mờ toàn bộ một bên phổi, khoảng
liên sườn giãn rộng, tim và trung
thất bị đẩy về phía đối diện. Nếu
chiếu Xquang thì có thêm lồng
ngực bên tràn dịch kém di động
2.2 Bệnh nhân chụp ở tư thế nằm ngửa: hình ảnh Xquang gợi ý là mờ đều phế trường một bên
kèm mất góc sườn hoành.
2.3 Bệnh nhân chụp ở tư thế nằm nghiêng: khi dịch từ 100 ml trở lên, nếu dịch trải ngang theo
tư thế bệnh nhân chứng tỏ dịch còn chảy tự do. Khi bề dày dịch > 10 mm thì có chỉ định
chọc dò dịch màng phổi trừ khi lâm sàng nghĩ nhiều là TDMP dịch thấm.
Ngoài ra còn có thể gặp tràn dịch màng phổi khu trú (vùng đỉnh, vùng hoành, vùng nách), tràn
dịch màng phổi rãnh liên thùy.
3 Siêu âm: phát hiện có dịch trong màng phổi và mức độ tràn dịch. •
Chẩn đoán xác định: dựa vào Lâm sàng: hội chứng ba giảm. •
Xquang: có hình ảnh tràn dịch khi chiếu, chụp phổi. •
Siêu âm: có hình ảnh tràn dịch màng phổi. •
Chọc thăm dò: hút ra được dịch. lOMoAR cPSD| 58490434
4. Trình bày định nghĩa và các nguyên nhân gây tràn dịch màng phổi: A. Định nghĩa
Tràn dịch màng phổi là sự có mặt bất thường của dịch trong khoang màng phổi. C. Nguyên nhân
1. Dịch thấm
- Đặc điểm: dịch màng phổi có phản ứng Rivalta (-), tỷ lệ Protein < 30g/lít, có ít tế bào. - Cơ
chế: Tràn dịch màng phổi dịch thấm xuất hiện khi có sự thay đổi các yếu tố toàn thân ảnh
hưởng đến sự hình thành và hấp thu dịch màng phổi (thay đổi các áp lực thủy tĩnh và áp lực
keo tại hai lá màng phổi) làm cho dịch màng phổi tích tụ.
- Thường gặp trong các bệnh gây ứ nước trong cơ thể như: + Suy tim. + Xơ gan. + Hội chứng thận hư. + Giảm protid máu. + Thẩm phân phúc mạc.
+ Tắc tĩnh mạch chủ trên. + Phù niêm.
+ Hội chứng Demons – Meigs: u buồng trứng kèm cổ trướng, tràn dịch màng phổi. 2.Dịch tiết
- Đặc điểm: Dịch màng phổi có phản ứng Rivalta (+), tỷ lệ Protein > 30 g/lít, có nhiều tế bào. -
Thường gặp trong viêm hoặc phản ứng kích thích màng phổi như:
- Nhiễm trùng: + Viêm màng phổi do lao.
+ Viêm màng phổi do vi khuẩn (tràn dịch màng phổi cận viêm phổi).
+ Viêm màng phổi do virus.
+ Viêm màng phổi do ký sinh trùng. - Ung thư:
+ K di căn màng phổi: K phế quản – phổi, K vú, lymphoma...
+ K nguyên phát màng phổi: mesothelioma.
- Bệnh tạo keo: + Lupus đỏ hệ thống.
+ Viêm đa khớp dạng thấp.
- Các nguyên nhân khác: + Nhồi máu phổi. + Viêm tụy cấp.
+ Áp xe gan, dưới hoành vỡ vào màng phổi.
+ Chấn thương lồng ngực. + Tăng urê huyết.
+ Hội chứng Dressler (sau nhồi máu cơ tim).
Ngoài ra còn tràn dịch có chứa nhiều
cholesterol, dưỡng chấp nhưng rất hiếm khi gặp.
5. Trình bày các nguyên nhân gây tràn khí màng phổi:
ĐN: Tràn khí màng phổi là sự có khí một cách bất thường trong khoang màng phổi, giữa màng
phổi thành và màng phổi tạng do tổn thương những lá này gây xẹp một phần hay toàn bộ một phổi.
# Các nguyên nhân gây tràn khí màng phổi
A. Tràn khí màng phổi tự phát
1. Tràn khí màng phổi tự phát nguyên phát
- Thường xảy ra ở người trẻ, tầm vóc cao gầy, không có bệnh lý nhu mô phổi trước đó. lOMoAR cPSD| 58490434
- Bệnh là hậu quả của vỡ các bóng khí nhỏ nằm dưới màng phổi tạng ở vùng đỉnh do tăng lực xé tại đỉnh phổi.
- Thuốc lá là một yếu tố nguy cơ đặc biệt quan trọng gây tràn khí màng phổi tự phát.
- Nguy cơ bị tràn khí màng phổi tự phát nguyên phát liên quan trực tiếp đến số lượng và thời
gian hút thuốc (nguy cơ tăng 100 lần đối với bệnh nhân hút thuốc lá 1 gói mỗi ngày so với chỉ
20 lần đối với bệnh nhân hút nửa gói mỗi ngày) dù không có bệnh lý nhu mô phổi nặng.
2. Tràn khí màng phổi tự phát thứ phát
- Thường xảy ra trên những bệnh nhân có bệnh lý phổi nhất là bệnh phổi tắc nghẽn mạn tính
(COPD), lao phổi, hen phế quản.
- Các bệnh lý khác có thể gây tràn khí màng phổi tự phát thứ phát là: sarcoidosis, bệnh xơ
nang, bệnh ác tính, xơ hoá phổi vô căn, viêm phổi do Pneumocystis jiroveci ở bệnh nhân AIDS.
- Lạc nội mạc tử cung tại lồng ngực có thể gây tràn khí màng phổi (chủ yếu ở phụ nữ 30 – 40
tuổi và có liên quan chu kỳ kinh nguyệt).
B. Tràn khí màng phổi do chấn
thương+) Trong chấn thương kín: •
Có thể gây tổn thương trực tiếp phế nang hoặc phế quản hoặc gẫy xương sườn đâm lủng phế
nang làm khí từ phổi đi vào khoang màng phổi.
+) Trong vết thương xuyên thấu ngực: •
khí từ ngoài theo lỗ thủng lồng ngực hoặc từ phổi theo lỗ thủng phế nang đi vào khoang màng phổi.
+) Có thể có tràn máu màng phổi kèm theo do đứt một mạch máu (thường là mạch máu liên sườn).
+) Có thể tạo ra van một chiều chỉ cho khí đi một chiều vào khoang màng phổi gây tràn khí màng phổi áp lực.
C. Tràn khí màng phổi do điều trị
- Là một biến chứng của các thủ thuật nội – ngoại khoa.
- Các thủ thuật thường gây tràn khí màng phổi là chọc dò màng phổi, sinh thiết màng phổi, đặt
ống thông tĩnh mạch trung tâm, sinh thiết xuyên phế quản, thông khí nhân tạo áp lực dương,
đặt nội khí quản thiếu thận trọng, phong bế thần kinh liên sườn.
D. Tràn khí màng phổi áp lực
- Thường xảy ra trong môi trường khoa săn sóc đặc biệt ở những bệnh nhân được thông khí
nhân tạo 🡪 Màng phổi tạng bị tổn thương tạo thành van một chiều làm cho khí đi một chiều từ
phế nang vào trong khoang màng phổi. Khi khí bị nhốt trong khoang màng phổi, áp lực trong
khoang màng phổi gia tăng 🡪 Áp lực này đè ép trung thất làm giảm máu tĩnh mạch về tim.
- Hơn nữa, do phổi cùng bên bị xẹp và phổi bên đối diện bị đè ép nên sự trao đổi khí bị ảnh
hưởng dẫn đến giảm oxy máu.
B. HUYẾT HỌC
6. Trình bày định nghĩa và các nguyên nhân thiếu máu: Định nghĩa: •
Thiếu máu là tình trạng giảm sút của lượng huyết sắc tố (hemoglobin-Hb) trong một đơn vị thể
tích máu dẫn đến máu thiếu oxy để cung cấp cho các mô tế bào trong cơ thể. •
Theo Tổ chức y tế thế giới (OMS): thiếu máu xáy ra khi lượng huyết sắc tố lưu hành trong tuần
hoàn của một người nào đó thấp hơn mức của người khỏe mạnh cùng tuổi, cùng giới và cùng
một môi trường sống. Cụ thể, một người được coi là thiếu máu khi mức Hb dưới giới hạn sau:
+ Người dưới 10 tuổi: Hb <11g/dl. + Người trưởng thành: lOMoAR cPSD| 58490434 + Nam: Hb<13g/dl. + Nữ : Hb<12g/dl. + Phụ nữ có thai: Hb<11g/dl. Lưu ý: 1)
Thực chất thiếu máu là sự thiếu hụt lượng huyết sắc tố trong máu lưu hành. Số lượng
hồng cầu và hematocrit (Hct) là một chỉ số phản ánh không trung thành của thiếu máu vì nồng
độ huyết sắc tố trung bình của mỗi hồng cầu, thể tích trung bình của hồng cầu dễ thay đổi theo
tính chất thiếu máu, vì vậy lượng Hb cũng khác nhau đối với cùng một số lượng hồng cầu; còn
Hct phụ thuộc vào thể tích trung bình hồng cầu, số lượng bạch cầu, tiểu cầu và do những tác
động của những yếu tố khác, ví dụ: tình trạng cô đặc máu (trong mất nước do ỉa lỏng, nôn,
bỏng), hoặc máu bị hòa loãng (do truyền quá nhiều dịch...)... 2)
Các trường hợp cần xem xét và phân biệt với thiếu máu:
+ Hiện tượng máu bị cô đặc: do thể tích khối dịch tuần hoàn giảm làm cho số lượng hồng cầu, Hct tăng giả tạo.
+ Hiện tượng máu bị pha loãng: khi thể tích huyết tương tăng làm cho số lượng hồng cầu,
Hct, Hb giảm nhưng vẫn không có thiếu máu vì khối lượng toàn bộ Hb lưu hành vẫn bình
thường (giảm giả tạo). + Trẻ sơ sinh, trẻ em số lượng hồng cầu, Hct, Hb có giá trị khác so với
người trưởng thành: - Trẻ sơ sinh: Hb: 136g/dl. - Trẻ 3 tháng: Hb: 95g/dl.
- Trẻ 1 tuổi : Hb: 110g/dl.
- Trẻ 10-12 tuổi: 120g/dl.
+ Giới tính: số lượng hồng cầu, Hct, Hb của nam cao hơn nữ.
# CÁC NGUYÊN NHÂN GÂY THIẾU MÁU:
1. Thiếu máu do giảm sinh:
Do thiếu yếu tố tạo máu: - Thiếu sắt. - Thiếu acid folic.
- Thiếu vitamin B12, vitamin B6. - Thiếu protein.
Do giảm sản hoặc bất sản tủy (rối loạn tạo hồng cầu ở tủy xương): - Suy tủy
- Thâm nhiễm tủy: tủy xương bị lấn át, chèn ép do các tổ chức ác tính hoặc di căn ung thư vào tủyxương.
Bệnh khác: Suy thận mạn, nhiễm khuẩn mạn, bệnh hệ thống...
2. Thiếu máu do tan máu:
Tan máu cấp: nguyên nhân thường do ngoài hồng cầu như: - Sốt rét
- Ngộ độc: thuốc ( thuốc sốt rét, nitrate...), nọc rắn và côn trùng. - Nhiễm trùng huyết - Bỏng
- Truyền nhầm nhóm máu (thường là hệ ABO).
Tan máu mạn: nguyên nhân thường tại hồng cầu như:
- Bất thường cấu trúc màng hồng cầu (bệnh hồng cầu hình bi...)
- Thiếu hụt men (GPD, pyruvat kinase...)
- Rối loạn huyết sắc tố (thalassemie, bệnh hồng cầu hình lưỡi liềm...).
- Ngoài ra còn gặp tan máu mạn do nguyên nhân ngoài hồng cầu như do miễn dịch, cường lách.
3. Thiếu máu do chảy máu: Chảy máu cấp: - Chấn thương. lOMoAR cPSD| 58490434
- Xuất huyết nội: thường gặp chảy máu dạ dày- tá tràng.- Chảy máu cam. Chảy máu mạn: - Giun móc
- Viêm loét dạ dày tá tràng, viêm loét đường mật, trĩ...
- Rối loạn cầm máu: giảm tiểu cầu, hemophilie...S
7. Trình bày phân độ thiếu máu cấp. Vì sao không dựa vào cận lâm sàng để phân độ bệnh
nhân thiếu máu cấp do chảy máu đến sớm hơn trong 6 giờ đầu sau khi chảy máu?
Thiếu máu cấp: nếu thiếu máu cấp do chảy máu thì phân độ dựa vào lâm sàng, nếu dựa vào cận
lâm sàng thì phải sau 6 giờ công thức máu mới biến đổi. Nhẹ Vừa Nặng Mức độ Dấu hiệu Thần Bình Hoa Kích thích, kinh thường mắt, hôn mê chóng mặt Mạch <100 100 - >120 lần/phút 120 lần/phút lần/phút Huyết >90 70 - 90 < 70 mmHg áp mmHg mmHg hoặc không max đo được
Vì sao không dựa vào cận lâm sàng để phân độ bệnh nhân thiếu máu cấp do chảy máu đến
sớm hơn trong 6 giờ đầu sau khi chảy máu?
Số lượng hồng cầu rất ổn định trong điều kiện bình thường vì có sự cân bằng liên tục giữa
lượng hồng cầu mất đi và hồng cầu sinh ra. Thiếu máu sẽ xảy ra khi sự cân bằng đó bị phá vỡ
do hồng cầu bị phá huỷ nhiều hoặc sản xuất ít đi làm cho hồng cầu tạo ra ít hơn hồng cầu mất đi.
→ Trong thiếu máu cấp do chảy máu. Trước 6 giờ, cơ thể chưa xuất hiện cơ chế bù trừ, thành
phần hồng cầu, bạch cầu, tiểu cầu khi xét trong 1 đơn vị thể tích máu vẫn ở chỉ số bình thường.
Sau 6h sau khi có cơ chế bù trừ xảy ra trong cơ thể kết hợp với xử trí truyền dịch bù tuần hoàn.
Thể tích dịch tuần hoàn tăng lên trong khi số lượng hồng cầu chưa kịp sản xuất để bù vào lượng
hồng cầu mất đi → Hồng cầu bị pha loãng (RBC, HGB trong 1 đơn vị thể tích máu giảm) →
Có thể dựa vào cận lâm sàng để đánh giá thiếu máu cấp sau 6hS
→ thiếu máu cấp do chảy máu thì phân độ dựa vào lâm sàng, nếu dựa vào cận lâm sàng thì
phải sau 6 giờ công thức máu mới biến đổi.
8.Trình bày đặc điểm và các hình thái lâm sàng của hội chứng xuất huyết:
- Đặc điểm : Xuất huyết là tình trạng máu thoát ra khỏi thành mạch do vỡ mạch hay không do
vỡ mạch. # Các hình thái xuất huyết:
1. Xuất huyết dưới da:
- Cách xuất hiện: + Tự nhiên hay thứ phát sau sang chấn?
+ Tiền sử có xuất huyết lặp đi lặp lại trước đó?
- Vị trí xuất huyết:
+ Xuất huyết dưới da chỉ có ở tứ chi đặc biệt là ở cẳng chân thường gặp trong viêm thành
mạch dị ứng. + Xuất huyết dưới da gặp ở cả tứ chi, thân mình và cả ở đầu, mặt, thường
gặp trong bệnh lý tiểu cầu hoặc rối loạn đông máu.
- Hình thái xuất huyết: Nhiều hình thái: lOMoAR cPSD| 58490434
+ Chấm xuất huyết : Bằng đầu tăm.
+ Nốt xuất huyết : Kích thước 1-10mm.
+ Mảng xuất huyết : Kích thước 1-10cm.
+ Khối máu tụ : To, nổi cục dưới da.
+ Đám xuất huyết : Tập trung nhiều chấm, nốt, mảng hợp lại tạo ra màu sắc
khác nhau. + Vệt xuất huyết : Xuất huyết tập trung ở các vị trí như khuỷu tay, khoeo chân.
- Tính chất của xuất huyết dưới da:
+ Xuất huyết đối xứng hai bên là đặc điểm của viêm thành mạch dị ứng.
+ Màu sắc các nốt, mảng xuất huyết đồng đều nói lên tính chất cấp tính hoặc mới mắc,
màu sắc không đồng đều nói lên tính chất mạn tính.
- Số lượng xuất huyết: Ít hay nhiều.
2. Xuất huyết niêm mạc:
- Niêm mạc miệng lưỡi: chấm, nốt, mảng hay khối máu tụ như xuất huyết dưới da.
- Niêm mạc lợi, chân răng: tự nhiên hay sau khi xỉa răng.
- Niêm mạc mũi: chảy máu cam.
- Niêm mạc mắt: có những chấm hoặc nốt xuất huyết.
3. Xuất huyết các tạng:
- Đường tiêu hoá: nôn ra máu hay đi cầu ra máu.
- Tử cung: rong kinh hay rong huyết.
- Các tạng khác: thận, bàng quang, lách…
4. Xuất huyết trong tổ chức:
- Xương khớp: hay gặp nhất là xuất huyết vào khớp gối.
- Các màng: màng bụng, màng tim, màng não…
9. Các nguyên nhân gây lách to cấp tính và mạn tính:
- Lách to cấp tính: Ít gặp → ở trong các nguyên nhân này, lách to chỉ là một dấu hiệu nhất thời
và phụ; thường dễ chẩn đoán nguyên nhân của lách to.
① Nhiễm khuẩn huyết do vi khuẩn sinh mủ.
② Viêm nội tâm mạc cấp, bán cấp. ③ Thương hàn. ④ Leucemie cấp.
⑤ Bệnh tăng bạch cầu đơn nguyên nhân nhiễm khuẩn. ⑥ Lao kê. ⑦ Rickettsia.
-Lách to mãn tính: Hay gặp → thường khó chẩn đoán nguyên nhân hơn.
2.2.1. Bệnh về máu: ① Lách to và hạch to:
- Leucemie kinh thể tân. - Hodgkin. - Sarcoma lan rộng.
② Lách to và tăng tuỷ bào: Leucemie kinh dòng tuỷ.
③ Lách to + tăng hồng cầu:
- Bệnh Vaquez (đa hồng cầu tiên phát). - Lao lách
④ Lách to + giảm 3 dòng máu ngoại biên:
Cường lách ⑤ Lách to + thiếu máu do tăng
máu: Thiếu máu huyết tán 2.2.2. Bệnh lý gan-
tĩnh mạch cửa: ① Xơ gan. lOMoAR cPSD| 58490434
② Tắc hoặc hẹp tĩnh mạch cửa.
③ Tắc tĩnh mạch trên gan (hội chứng Budd-Chiari).
④ Bệnh Hanot: tắc mật nguyên phát, bệnh nhân có biểu hiện lách to, gan to, vàng da nhưng
không có cổ trướng và tuần hoàn bàng hệ.
⑤ Bệnh Banti: là một bệnh nguyên phát của lách có thể do nhiễm khuẩn gây nên với đặc trưng
là các tổ chức xơ trong lách phát triển mạnh tạo thành vòng xung quanh các động mạch trung
tâm, về sau có thể gây xơ gan.
2.2.3. Bệnh lý khác:
① Nhiễm khuẩn: Sốt rét nhiều lần, sán máng.
② U lách: U nang, u lành, u ác.
③ Rối loạn chuyển hoá mỡ. C. HỆ TIÊU HOÁ
10.Trình bày cách khai thác triệu chứng cơ năng của các bệnh nhân bị bệnh lý tại tiêu
hoá: Tìm các rối loạn cơ năng của bộ máy tiêu hóa. Hỏi bệnh là bước rất quan trọng và là
bước đầu tiên trong quá trình thăm khám bệnh; giúp thầy thuốc khu trú vị trí tổn thương. Hỏi
bệnh nhằm xác định thời gian bắt đầu của bệnh, khai thác các triệu chứng cơ năng, và sự liên
quan lôgich giữa các triệu chứng với nhau, diễn biến và tiến triển của nó, sự liên quan của quá
trình bệnh lý hiện tại với quá khứ. Các triệu chứng cơ năng của bộ máy tiêu hóa thường gặp:
- Đau: Là triệu chứng chỉ điểm cho một tổn thương thực thể. Cần hỏi kỹ về: + Vị trí đau
+ Cường độ của triệu chứng đau: ví dụ đau âm ỉ hoặc đau dữ dội.
+ Thời gian đau: Đau liên tục hoặc đau từng cơn.
+ Thời điểm đau, chu kỳ của cơn đau: ví dụ đau sau khi ăn, đói thì giảm đau.
+ Hướng lan của cơn đau
- Rối loạn về nuốt: nuốt khó, nuốt đau
- Nôn, buồn nôn: thường là do nguyên nhân của bộ máy tiêu hóa nhưng cũng có thể do nguyên
nhân nằm ngoài bộ máy tiêu hóa.
- Ợ: Là tình trạng chất chứa trong dạ dày thực quản kể cả hơi đi ngược lên miệng. Do rối loạn
chức năng vận động của ống tiêu hóa trên, có thể có ợ hơi, ợ chua, ợ thức ăn, ợ nước đắng.
- Rối loạn về phân: rối loạn vận động, tiêu hóa hoặc rối loạn hấp thu thể hiện qua khối lượng
phân, số lần đi cầu, chất lượng phân.
- Rối loạn về đại tiện: Khó đại tiện, đau hậu môn khi đại tiện, mót rặn.
- Rối loạn về sự thèm ăn: không có cảm giác thèm ăn, đầy bụng khó tiêu, ăn không biết ngon, đắng miệng.
- Hiện tượng sinh hơi trong ống tiêu hóa: Trung tiện nhiều, sôi bụng, đầy bụng.
- Hiện tượng chảy máu tiêu hóa: Nôn ra máu: chất nôn có lẫn thức ăn và máu, đi cầu ra máu:
phân có máu đỏ tươi, màu đen lỏng sền sệt như nhựa đường, máu có thể trộn đều trong phân hay nằm riêng.
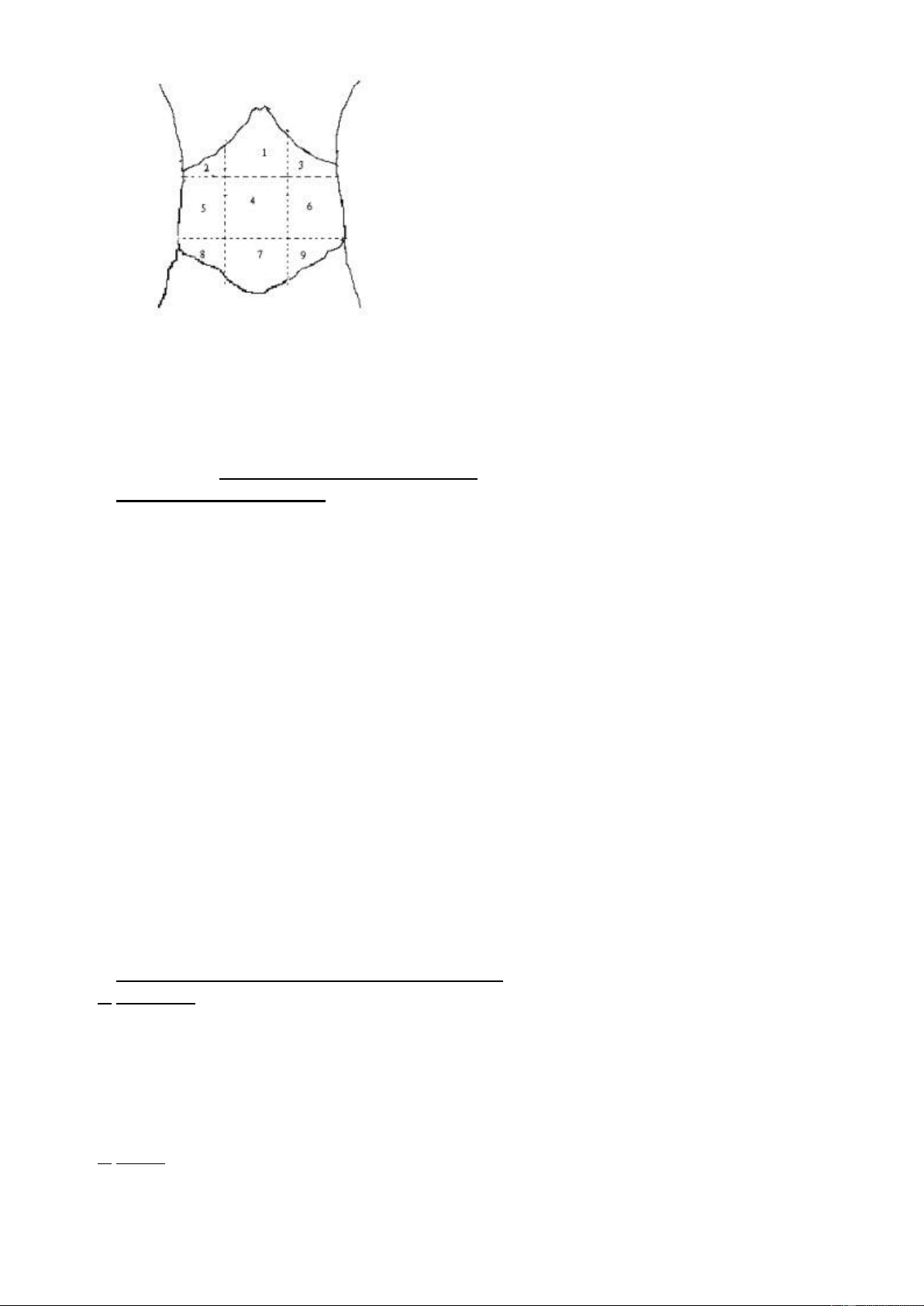
11. Trình bày được phân khu vùng bụng và hình chiếu của các tạng
tương ứng. # Phân khu vùng bụng:
Kẻ 2 đường ngang: đường trên qua điểm thấp nhất của 2 xương sườn; đường dưới
qua 2 gai chậu trước trên.
Kẻ 2 đường dọc ổ bụng: Qua giữa bờ sườn và cung đùi (mỗi bên một đường).
Bốn đường kẻ này chia ổ bụng thành 9 vùng: Vùng thượng vị, vùng hạ sườn phải, vùng hạ
sườn trái, vùng rốn, vùng mạng mở phải, vùng mạng mở trái, vùng hạ vị, vùng hố chậu
phải,vùng hố chậu trái. lOMoAR cPSD| 58490434 Hình Phân khu vùng bụng Chú thích
1.Thượng vị 4.Vùng quanh rốn 7. Hạ vị
2.Hạ sườn phải 5. Mạng mỡ phải 8. Hố chậu phải
3.Hạ sườn trái 6. Mạng mỡ trái 9.
Hố chậu trái # Hình chiếu của các cơ quan
trong bụng lên từng vùng:
- Vùng thượng vị: thuỳ gan trái, phần lớn dạ dày kể cả tâm vị và môn vị, mạc nối gan-dạ dày
trong đó có mạch máu và ống mật, tá tràng, tụy tạng, đám rối thái dương, động mạch chủ bụng, động mạch thân tạng.
Tĩnh mạch chủ bụng, hệ thống hạch bạch huyết.
- Vùng hạ sườn phải: Thùy gan phải, túi mật, góc đại tràng phải, tuyến thượng thận phải, cực
trên thận phải.- Vùng hạ sườn trái: Lách, một phần dạ dày, góc đại tràng trái, đuôi tụy, tuyến
thượng thận trái, cực trên thận trái.
- Vùng rốn: mạc nối lớn (không chỉ ở vùng này mà lan toả ở nhiều vùng trong bụng), đại tràng
ngang, ruột non, mạc treo ruột (trong đó có mạch máu của ruột), hệ thống hạch mạc treo và các
hạch ngoài mạc treo, động mạch chủ bụng, động mạch thận hai bên, tĩnh mạch chủ bụng.
- Vùng mạng mỡ phải: Đại tràng lên, thận phải, ruột non.
- Vùng mạng mỡ trái: Đại tràng xuống, thận trái, ruột non.
- Vùng hạ vị: Ruột non, trực tràng và đại tràng sigma, bàng quang, đoạn cuối của niệu quản; ở
phụ nữ có thêm tử cung, 2 vòi trứng, dây chằng rộng, dây chằng tròn, động tĩnh mạch tử cung.
- Vùng hố chậu phải: Manh tràng, ruột non chủ yếu là đoạn ruột cuối, ruột thừa, buồng trứng
phải, động mạch chậu gốc phải, hệ thống hạch bạch huyết, một phần cơ đáy chậu.
- Vùng hố chậu trái: Đại tràng sigma, ruột non (đoạn có túi thừa Meckel), buồng trứng trái, động
mạch chậugốc trái, tĩnh mạch chậu gốc trái. Hệ thống hạch bạch huyết, một phần cơ đáy chậu.
🡪 Sự phân khu trên đây chỉ là tương đối vì vị trí một số nội tạng có thể thay đổi bẩm sinh hoặc mắc phải.
12. Kỹ thuật khám lâm sàng các cơ quan tiêu hoá: 1. Khám môi
-Bình thường: màu hồng, cân xứng, ẩm ướt. -Bệnh lý:
+Tím trong suy tim, tim bẩm sinh có tím, suy hô hấp mãn, thiếu oxy
máu, sốt rét + Nhợt nhạt: trong thiếu máu.
+ Môi khô trong sốt cao, nhiễm trùng.
+ Herpes môi: trong nhiễm virus, nứt môi trong giang mai bẩm sinh 2. Miệng lOMoAR cPSD| 58490434
Dùng đèn chiếu và đè lưỡi khám.
-Bình thường: niêm mạc miệng hồng nhẵn, ướt. -Bệnh lý:
+Loét: trong bệnh bạch cầu cấp, nhiễm khuẩn, viêm miệng( noma), thiếu vitamin A,C,PP
+Hạt Koplik trong sởi, sưng lỗ ống sténon trong bệnh quai bị 3 .Lưỡi
Có chức năng vận động, vị giác và góp phần vào
phát âm -Bình thường: Hồng, ướt, gai lưỡi rõ đều. -Bệnh lý:
+ Trắng bẩn, đỏ, khô gặp trong nhiễm khuẩn, đặc biệt trong
thương hàn + Lưỡi mất gai: trong thiếu máu.
+Loét phanh lưỡi: gặp trong ho gà.
+ Thâm đen trong tăng urê máu, addison, niêm mạc dưới lưỡi vàng
trong ứ mật 4. Lợi răng
Là phần mền bám chung quanh và phía dưới chân răng.
-Bình thường:lợi hồng, bóng ướt. -Bệnh lý:
+ Loét lợi trong nhiễm độc chì, thủy ngân, thiếu vitamin A,C,PP.
+ Viêm mũ chân răng, viêm miệng( noma ).
+Răng mọc chậm trong bệnh còi xương, răng dễ rụng trong đái tháo đường, sâu răng.
5.Khám họng: Là ngã ba giữa hô hấp, tiêu hóa và thông với tai qua vòi Eustache nên khi bị
bệnh sẽ ảnh hưởng đến nuốt, thở và nghe.
Bảo bệnh nhân há miệng dùng đè lưỡi nhẹ nhàng ấn lưỡi xuống, phát âm “a” sẽ thấy:
- Trên là lưỡi gà và màng hầu.
- Hai bên là hai tuyến hạnh nhân ở giữa cột trước và sau.
- Phía sau là thành họng.
+Bình thường: màng hầu nâng lên trên lưỡi gà nâng lên trên và ra sau. +Bệnh lý:
. Liệt màng hầu một hoặc hai bên gặp trong bệnh bạch hầu (dấu vén màng)- gây sặc lên
mũi khi nuốt. . Hai tuyến hạnh nhân bình thường không vượt qúa trụ trước, khi sưng to có
mủ, giả mạc gặp trong viêm mủ, bạch hầu hoặc viêm tuyến xơ teo.
. Thành sau họng xung huyết đỏ rực hoặc có hạt trong viêm họng. 6. Khám thực quản
Thực quản là nội tạng nằm ở trong sâu không thể khám lâm sàng trực tiếp được. Cho nên ngoài
việc hỏi những dấu hiệu chức năng như nuốt đau, nuốt khó, trớ... có tính chất gợi ý, cần phải
sử dụng các phương pháp cận lâm sàng.
- Đau: kiểu nóng rát ở đáy cổ, sau xương ức, tăng khi nuốt gặp trong viêm, loét thực quản.
- Nuốt nghẹn: do co thắt hẹp.
- Nuốt vướng: cảm giác thức ăn bị vướng vào chỗ bị tổn thương- giai đoạn đầu của ung thư -
nuốt nghẹn lúcđầu thức ăn đặc sau với cả thức ăn lỏng.
- Trớ: gặp trong túi thừa thực quản.
- Cận lâm sàng: Rọi thực quản có baryte, soi thực quản, đo áp lực thực quản...
7. Khám hậu môn trực tràng: a. Khám hậu môn:
Tư thế bệnh nhân: Bệnh nhân nằm phủ phục, hai chân qùy hơi dạng, mông cao, vai thấp. Thầy
thuốc đứng đối diện với hậu môn bệnh nhân, dùng 2 tay kéo giãn và banh các nếp nhăn ở hậu
môn ra, đồng thời bảo bệnh nhân rặn như rặn ỉa để làm giãn hơn nữa các nếp nhăn hậu môn.
+) Bình thường da của hậu môn nhẵn, các nếp nhăn mềm mại đều đặn, lỗ hậu môn khép kín,
khô ráo, các nếp nhăn tập trung đều đặn vào lỗ hậu môn. lOMoAR cPSD| 58490434
+) Các bệnh lý có thể gặp: lỗ rò hậu môn, trĩ hậu môn, viêm hậu môn, vết nứt ở hậu môn,
sa trực tràng. b. Thăm trực tràng:
- Là một động tác rất cần thiết và bắt buộc trong quá trình thăm khám hệ tiêu hóa để phát hiện
các bệnh của trực tràng và còn để phát hiện các bệnh ngoài trực tràng như chữa ngoài dạ con
bị vỡ, viêm ruột thừa. - Tư thế bệnh nhân và thầy thuốc: Bệnh nhân nằm phủ phục như khi
khám hậu môn hoặc bệnh nhân nằm ngữa 2 chân co và dang rộng, thầy thuốc dứng bên phải
người bệnh hoặc bệnh nhân nằm nghiêng, chân dưới duỗi chân trên co, thầy thuốc đứng sau
lưng thấp hơn mông bệnh nhân.
- Cách khám: thầy thuốc mang găng tay cao su, bôi dầu parafin. Đưa ngón tay trỏ từ từ nhẹ
nhàng vào hậu môn, phải xoay ngón tay sao cho có thể thăm khám được toàn bộ chu vi của bóng trực tràng.
- Bình thường: trực tràng rỗng, không đau. Khi ấn vào túi cùng màng bụng (túi cùng Dougla),
niêm mạc mềm mại, nhẵn, rút tay ra không có máu hoặc mũi nhầy. - Thăm trực tràng có thể
phát hiện những tổn thương sau đây: Trĩ nội, Polyp trực tràng, Ung thư trực tràng,
Ở nữ khi thăm trực tràng phối hợp với tay đè ở trên bụng có thể sờ thấy tử cung, buồng trứng,
Ở nam khi thăm trực tràng có thể sờ thấy tiền liệt tuyến nằm ở vùng cổ bàng quang; thăm trực
tràng còn có thể phát hiện các khối u trong ổ bụng cạnh trực tràng, Viêm phúc mạc,
Chữa ngoài dạ con vỡ gây chảy máu trong
ổ bụng, Viêm ruột thừa: ấn thành trực tràng bên phải đau.
c. Khám phân: Trong trường hợp bất thường người thầy thuốc phải xem phân trực tiếp, không
nên chỉ nghe người bệnh khai:
+) Đánh giá độ cứng mềm, khối lượng, khuôn phân: nhỏ, dẹt, có rãnh thường do u trực tràng
hay ống hậu môn; màu sắc phân, có lẫn nhầy máu không;
+) Chất lượng phân: phân sống, có váng mỡ, còn thức ăn chưa tiêu gặp trong tiêu hóa kém, suy
tụy, viêm đại tràng; mùi. 8. Cách khám bụng: - Nguyên tắc chung:
+ Tư thế người bệnh: nằm trên giường, hai tay duỗi thẳng hai bên người, hai chân hơi co để
làm cho mềm thành bụng. Phải nằm cân đối ngay ngắn, không nên gối đầu cao quá.
+ Tư thế thầy thuốc: ngồi hoặc đứng bên phải người bệnh.
- Phòng khám: đủ ánh sáng, kín đáo, đủ ấm, đủ dụng cụ khám kể cả găng tay cao su.
- Cách khám: Phải bộc lộ hết vùng bụng; phải khám đủ nhìn, sờ, gõ, nghe. và cuối cùng là thăm
trực tràng nếu cần thiết. + Nhìn:
- Bình thường thành bụng ngang xương ức, cử động nhịp nhàng theo nhịp thở, rốn lõm. Người
béo hoặc phụ nữ đẻ nhiều bụng bè ra 2 bên, trên da có vết rạn nếu đã đẻ.
. Quan sát bụng tìm những thay đổi về hình thái: bụng lõm lòng thuyền, bụng trướng, rốn lồi.
. Quan sát tìm những thay đổi về cử động thành bụng: thành bụng co cứng không cử động
theo nhịp thở gặp trong viêm phúc mạc, hoặc do đau quá. thành bụng khi chướng căng quá
cũng không cử động theo nhịp thở được
. Quan sát tìm dấu hiệu rắn bò: có thể thấy ở toàn ổ bụng hay chỉ ở một vùng, gặp trong hẹp
môn vị, tắc đại tràng, tắc ruột non.
. Quan sát tuần hoàn bàng hệ: cần phân biệt tuần hoàn bàng hệ với trường hợp người gầy,
có thể thấy một số mạch máu lộ rõ hơn vì mất lớp mỡ da bụng. + Sờ nắn: lOMoAR cPSD| 58490434
- Đây là động tác quan trọng nhất. Sờ nắn phải nhẹ nhàng, bắt đầu từ vùng không đau trước; phải
đặt sát cả lòng bàn tay vào thành bụng, không chỉ dùng 5 đầu ngón tay. Bảo bệnh nhân thở đều,
sờ nhịp nhàng theo động tác thở của bệnh nhân.
- Có thể dùng một bàn tay hoặc dùng cả 2 bàn tay áp lên thành bụng hoặc 2 bàn tay chồng lên
nhau để ấn sâu xuống ổ bụng. Sờ ở tư thế nằm ngữa là chính, nếu cần phải sờ ở tư thế nằm
nghiêng như cách khám gan, lách bằng phương pháp móc; đôi khi sờ ở tư thế ngồi hoặc
đứng.Sờ có thể đánh giá bề dày bất thường của lớp da bụng như trong bệnh xơ cứng bì;
- Phát hiện thành bụng phù nề: dùng 2 ngón tay cái và trỏ véo vào da bụng, nếu có phù nề sẽ để
lại vết lõm, phát hiện thành bụng căng hoặc co cứng; tăng cảm giác đau khi sờ là dấu hiệu của
viêm phúc mạc, viêm ruột thừa, viêm túi mật; Sờ để phát hiện được khối u trong ổ bụng: phải
mô tả vị trí, hình dáng, kích thước, mật độ của khối u, bề mặt nhẵn hay gồ ghề, di động hay không; •
Phương pháp sờ còn dùng để khám tìm bờ dưới của gan hoặc lách khi các cơ quan này lớn.Dùng
1 hoặc 2 đầu ngón tay ấn vào vùng nghi ngờ để tìm điểm đau một cách chính xác. ☞Các điểm đau đặc biệt: •
Điểm đau túi mật: điểm gặp nhau của bờ ngoài cơ thẳng to và bờ sườn phải, để tìm điểm đau
túi mật ta phải làm nghiệm pháp Murphy: ấn nhẹ và từ từ đầu ngón tay vào vùng túi mật từ
nôngđến sâu, trong khi đó bảo bệnh nhân hít vào sâu một cách từ từ. •
Nếu nghiệm pháp dương tính:Bệnh nhân sẽ ngừng hít vào vì đau: gặp trong viêm túi mật. •
Điểm ruột thừa = điểm Mac-burney: Điểm chia 1/3 ngoài và 2/3 trong của đường nối giữa rốn
và gai chậu trước trên bên phải.
🡪 Điểm này đau trong viêm ruột thừa. •
Điểm mũi ức: ngay dưới mũi ức trên đường trắng giữa, thường gặp trong các bệnh dạ dày (loét,
ung thư. . . ), bệnh sỏi mật, giun chui ống mật hoặc viêm túi mật. •
Vùng đầu tụy và ống mật chủ: ở trong một góc 45 0 mà một cạnh là đường trắng giữa bụng,
cạnh kia ở phía bên phải đi từ rốn lên hạ sườn phải.
🡪 Vùng này đau gặp trong bệnh viêm tụy, sỏi ống mật chủ. •
Điểm sườn lưng: nằm trong góc giữa xương sườn thứ 12 và khối cơ chung thắt lưng.
🡪 Điểm này đau gặp trong viêm tụy cấp, viêm quanh thận. •
Các điểm niệu quản: Điểm niệu quản trên, điểm niệu quản giữa và điểm niệu quản dưới. + Gõ bụng:
Có nhiều cách gõ bụng; gõ theo đường ngang lần lượt từ trên xuống dưới, gõ theo đường
dọc từ mạn sườn bên này sang mạn sườn bên kia, có thể gõ từ rốn gõ ra theo hình nan hoa. •
Bình thường vùng trước gan gõ đục. Còn dùng phương pháp gõ để tìm giới hạn trên của gan,
giới hạn dưới của gan, chiều cao của gan bình thường là 10 -12 cm, giới hạn trên và dưới của lách. •
Vùng đục trước gan mất gặp trong thủng tạng rỗng. Gõ vang toàn ổ bụng gặp trong bụngchướng hơi;
Gõ đục vùng thấp khi có nước trong ổ bụng. •
Dấu hiệu sóng vỗ gặp trong tràn dịch màng bụng lượng nhiều, dấu hiệu chạm cục đá giúp phát
hiện khối u trong ổ bụng hoặc gan, lách lớn ở bệnh nhân có nước trong ổ bụng. +Nghe bụng:
Có thể nghe bằng tai thường hoặc nghe bằng ống nghe: •
Nghe tiếng sôi ở ổ bụng khi có nhiều hơi và dịch trong ống tiêu hóa: gặp trong bán tắc ruột.
Nghe tiếng óc ách trong dạ dày khi đói: chứng tỏ có hẹp môn vị. •
Nghe bằng ống nghe dọc ống mạch chủ, động mạch thận để tìm tiếng thổi tâm thu trong hẹp
động mach chủ, hẹp động mạch thận; tiếng thổi liên tục trong phình mạch. Ngoài ra có thể
nghe tiếng thổi tâm thu ở các khối u có nhiều mạch máu tăng sinh. lOMoAR cPSD| 58490434 9 . Khám gan: 10. Khám túi mật
- Bình thường: túi mật nằm khuất mặt dưới gan, không nhìn và sờ được. Khi túi mật bị viêm,
điểm Murphy đau, nghiệm pháp Murphy (+).
- Cách làm nghiệm pháp Murphy: Ấn sâu từ từ các đầu ngón tay vào vùng túi mật hướng về
phía gầm gan và bảo bệnh nhân hít sâu . Nếu bệnh nhân đau thì sẽ ngưng hít vào- gọi là nghiệm pháp Murphy(+).
-Túi mật lớn có các tính chất sau:
+ Nhìn thấy một khối u gồ lên dưới hạ sườn(P) dạng hình quả trứng, di động theo nhịp thở và
theo tư thế nghiêng (P),(T).
+ Sờ: một khối u tròn, mềm, mặt nhẵn, di động theo nhịp thở,ấn
đau, căng. + Gõ đục liên tục bờ sườn (P). 11. Khám ruột non
- Hỏi cơn đau quặn quanh rốn, có rối loạn tống phân với tăng số lần đi cầu, rối lọan tính chất
phân: lỏng,sệt,hoặc có máu.
- Khám: có dấu rắn bò trong trường hợp tắc ruột, phát hiện các khối u, nghe âm ruột. 🡪 Bình
thường cứ 510 giây nghe 1 âm ruột, nếu sau 2 phút không nghe được goi là mất âm ruột, nếu
nghe những tiếng róc rách( tinkles) gọi là sôi bụng trong 12. Khám ruột già:
- Hỏi: Cơn đau quặn dọc khung đại tràng, đau từng cơn, có hội chứng lỵ,hoặc táo bón.
- Khám: Sờ dọc khung đại tràng tìm thừng đại tràng ở hố chậu trái, các khối u trong ổ bụng, khối u đại tràng. 13. Khám lách
- Bình thường ở người lớn không sờ thấy( trẻ em nhỏ có thể gặp lách sa).
- Lách gõ đục ở gian sườn 9-11 trên đường nách sau.
- Nếu bệnh nhân hít vào sâu và gõ đục đến tận đường nách trước gợi ý lách lớn. D. ĐAU BỤNG
13. Phân loại đau bụng: - Đau bụng cấp:
🡪 Đây là cơn đau bụng xảy ra đột ngột, dữ dội, diễn tiến nhanh, có lúc cần điều trị cấp cứu nội
khoa (không dùng đến phẫu thuật) hay ngoại khoa (phải dùng đến phẫu thuật mới giải quyết
được bệnh):ví dụ như viêm ruột thừa, tắc ruột. . .
🡪 Cơn đau này thường diễn tiến nhanh trong vài giờ hay vài ngày. Nếu điều trị đúng và kịp thời
thường có thể giải quyết được bệnh. - Đau bụng mạn tính:
🡪 Cơn đau này thường xảy ra từ từ, âm ỉ hay là diễn tiến về sau của cơn đau bụng cấp. Cơn đau
này thường kéo dài hàng tháng, hàng năm (trên 6 tuần), thường kèm theo các biểu hiện hay
ảnh hưởng đến toàn thân như suy mòn, thiếu máu. . .
Điều trị cần dài hạn, đáp ứng chậm, hay tái phát và có khi không lành hẳn
14. Thăm khám bệnh nhân đau bụng: - Hỏi bệnh: 1. Cơn đau:
-Yếu tố khởi phát của cơn đau: Ví dụ khởi phát đau sau một bữa ăn nhiều dầu mỡ trong cơn
đau quặn gan, sau vận động nhiều trong cơn đau quặn thận.
-Tính chất khởi phát: Khởi phát đột ngột trong cơn đau bụng cấp do viêm tuỵ cấp, giun chui
ống mật. hay từ từ trong cơn đau của loét dạ dày. .
- Vị trí đầu tiên của cơn đau: Nhiều khi có giá trị quan trọng trong chẩn đoán. Ví dụ như: Đau ở
vùng thượng vị: Viêm dạ dày, loét dạ dày... lOMoAR cPSD| 58490434
- Hướng lan: Lan lên vai phải trong cơn đau quặn gan, lan xuống đùi, bộ phận sinh dục trong cơn đau quặn thận.
-Tính chất của đau: Đau tức trong trường hợp căng do cơ học như sỏi mật hay giun chui ống
mật. Đau nóng rát trong viêm dạ dày, đau đói trong loét hành tá tràng. Đau như dao đâm trong thủng dạ dày ...
- Yếu tố làm dịu hay làm tăng đau: Như do vận động, ăn uống, thuốc men ...
- Diễn tiến của cơn cơn đau: Đau từng cơn trong nguyên nhân do sỏi hay giun chui ống mật,
đau liên tục trong các trường hợp do viêm như viêm tuỵ cấp, viêm dạ dày cấp. Đau có tính chất
chu kỳ, theo nhịp trong ngày, trong năm như trong loét dạ dày hay tá tràng.
2. Hỏi về các biểu hiện kèm theo: Chú ý đến các biểu hiện
+ Dấu tại chỗ (dấu liên quan đến bộ phận có bệnh): Nôn mửa, rối loạn đại
tiện, đái máu. + Các biểu hiện toàn thân như sốt, ngất.
3. Hỏi về tiền sử:
- Tuổi, bệnh lý nội khoa, ngoại khoa, ngộ độc rượu, thuốc lá.
- Tiền sử dùng thuốc độc gan, kháng sinh, kháng viêm, tiếp xúc chất độc nghề nghiệp như chì. - Khám bệnh a. Khám toàn thân:
- Theo dõi mạch, huyết áp, nhiệt độ, nhịp thở. Khám các bộ phận có tính chất hệ thống.
- Đặc biệt chú ý đến một số tình trạng toàn thân như:
+ Nhiễm trùng: Trong viêm đường mật, viêm ruột thừa. .
+ Vàng da, vàng mắt: Trong sỏi đường mật. . .
+ Rối loạn tuần hoàn: Biểu hiện tình trạng choáng như trong ỉa chảy, mất nước,
viêm tuỵ cấp thể hoại tử, chảy máu ổ loét dạ dày. . ,
- Suy mòn: Trong các bệnh nặng ở giai đoạn cuối như lao màng bụng, ung thư gan.b. Khám bụng:
- Nhìn : Sẹo mổ cũ, dấu hiệu rắn bò, di động thành bụng.
- Sờ : tìm các điểm đau thành bụng (ruột thừa, túi mật , sườn lưng, niệu quản) - Gõ : mất vùng
đục trước gan trong thủng tạng rỗng.
- Nghe : óc ách khi đói (hẹp môn vị), âm ruột tăng hoặc mất.- Thăm trực tràng và âm đạo : rất
đau trong viêm phúc mạc - Quan sát phân, nước tiểu hay chất nôn.
- Xét nghiệm cận lâm sàng:
Tùy thuộc vào bệnh sử và thăm khám lâm sàng
- Phim Xquang bụng không chuẩn bị : mức hơi nước (tắc ruột), liềm hơi dưới cơ hoành (thủng
tạng rỗng), sỏi tiết niệu...
- Siêu âm bụng : áp-xe gan, viêm đường mật, túi mật do giun, sỏi mật, sỏi tiết niệu...
- Chụp X-quang dạ dày tá tràng hoặc đại tràng cản quang bằng baryte.
- Nội soi: thực quản- dạ dày - tá tràng hoặc đại tràng.
- Sinh học : công thức máu, cấy vi khuẩn, cấy dịch mật, bilirubin , men gan...
15. Nêu các nguyên nhân chính gây đau bụng với những dấu hiệu chủ yếu:
- Những nguyên nhân gây nên đau bụng cấp:
# Đau ở vùng thượng vị và phần bụng trên: A/Nội khoa:
- Viêm dạ dày cấp: Cơn đau xảy ra một cách rất đột ngột, có thể có yếu tố làm dễ như do thức
ăn. Đau ở vùng thượng vị, lan lên ngực hay sau xương ức. Nôn mửa nhiều, ăn vào đau thêm,
đau kiểu nóng rát, Khám tại chỗ có ấn đau vùng thượng vị.
- Viêm tụy cấp: Bệnh khởi phát một cách rất đột ngột. có yếu tố làm dễ là sau một bữa ăn nhiều
rượu thịt. đau ở vùng thượng vị, lan ra sau lưng. Tính chất đau dữ dội, làm bệnh nhân phải lăn
lộn, vật vã, nôn mửa nhiều, có thể kèm theo choáng, Có hội chứng nhiễm trùng, Khám bụng
có các điểm đau tụy dương tính, Xét nghiệm có lượng Amylase trong máu tăng cao. lOMoAR cPSD| 58490434
- Giun chui ống mật: Xảy ra rất đột ngột ở người trẻ tuổi, nhất là ở trẻ em có tiền sử nhiễm giun,
Đau ở vùng thượng vị hay hạ sườn phải, đau dữ dội làm bệnh nhân phải lăn lộn, vật vã, có tư
thế giảm đau là tư thế gối ngực, Nôn mửa nhiều, có thể nôn ra giun. Khám: ấn điểm cạnh ức
phải hay điểm túi mật đau - Viêm loét dạ dày tá tràng: Đau nhiều ở vùng thượng vị, có thể
kèm theo nôn hay ợ chua, ợ hơi Trong tiền sử thường có những cơn đau theo chu kỳ, xuất hiện
vào những giờ nhất định, liên quan đến các bữa ăn trong ngày và vào những mùa nhất định trong năm B. Ngoại khoa:
- Thủng dạ dày: Thường có tiền sử loét, đang nằm trong cơn đau loét, cơn đau đột ngột dữ dội
như dao đâm. Khám bụng có dấu hiệu bụng ngoại khoa, Gõ vùng đục trước gan mất, Thành
bụng cứng như gỗ, chụp X-quang bụng đứng có liềm hơi dưới cơ hoành.
- Viêm tụy cấp thể hoại tử: Có các biểu hiện của viêm tuỵ cấp kèm theo tình trạng choáng và mất máu.
Khám tại chỗ có biểu hiện bụng ngoại khoa.
- Abces gan: Đau vùng hạ sườn phải lan lên vai phải. Đau liên tục, kèm theo nhiễm trùng. Gan
lớn, mềm, rất đau, Khi abces tiến triển vỡ vào ổ bụng, sẽ gây nên tình trạng viêm màng bụng
cấp. # Cơn đau bụng cấp vùng hạ vị và 2 hố chậu A. Nội khoa:
- Viêm đại tràng cấp do amip: Thường đau ở hố chậu phải và trái (vùng hồi manh tràng và đại
tràng sich- ma). Có hội chứng lỵ
- Đau bụng kinh : Thường xảy ra ở phụ nữ trẻ, còn kinh nguyệt. cơn đau có liên hệ đến chu kỳ kinh, đau 2 bên hố chậu
- Viêm phần phụ: Thường đau ở 2 bên, yếu tố làm dễ là nhiễm trùng ngược dòng từ dưới lên
kèm theo nhiễm trùng ra khí hư B. Ngoại khoa
- Viêm ruột thừa: Khởi phát đột ngột, đau âm ỉ hố chậu phải kèm theo nôn hoặc bí trung đại
tiện, hội chứng nhiễm trùng. Khám tại chỗ: ấn vào điểm ruột thừa rất đau, có phản ứng thành
bụng vùng hố chậu phải, Thăm trực tràng hay âm đạo có đau túi cùng bên phải
- U nang buồng trứng xoắn: Xảy ra ở phụ nữ trẻ rối loạn kinh nguyệt, rong kinh, có khối u tròn
di động ở hố chậu, đau dữ dội kèm dấu hiệu bụng ngoại khoa.
- Thai ngoài tử cung vỡ: Có dấu hiệu mang thai, Có ra huyết âm đạo nhất là 3 tháng đầu, Choáng
mất máu, Khám có dấu hiệu bụng ngoại khoa
# Đau toàn bụng hoặc đau không có vị trí gợi ý chẩn đoán
A. Đau bụng cấp ngoại khoa
- Tắc ruột : đau bụng từng cơn, kèm nôn nhiều, bí trung đại tiện. Bụng chướng dần, có các quai ruột nổi.
Phim X-quang bụng có hình ảnh các mức hơi nước.
- Thủng ruột thương hàn : bệnh nhân thường đang được điều trị hoặc không. Đau đột ngột dữ
dội toàn bụng kèm tình trạng sốc. Khám có phản ứng thành bụng hoặc bụng co cứng, gõ vùng
đục trước gan mất. Phim X-quang bụng đứng có liềm hơi dưới cơ hoành.
B. Đau bụng cấp nội khoa
- Viêm ruột cấp : các cơn đau quặn bụng kèm nôn mửa và đi chảy nhiều lần. Toàn thân có dấu
nhiễm khuẩn, nhiễm độc hoặc mất nước .
- Cơn đau quặn thận : thường sau cử động mạnh, đau đột ngột dữ dội vùng thận lan xuống dưới
bộ phận sinh dục ngoài. Kèm theo các rối loạn về tiểu tiện như đái buốt, đái máu. Khám các
điểm thận và niệu quản đau.
- Đau bụng do dị ứng (Schonlein - Hénoch) : thường gặp ở thiếu niên. Đau đột ngột dữ dội
kèm phản ứng thành bụng nên dễ nhầm bụng ngoại khoa. Thường có đi chảy, có khi đi cầu
phân đen... Thường kèm sưng các khớp và các nốt xuất huyết dạng bít tất ở cổ chân và đầu gối.
- Nguyên nhân khác : thiếu Kali, nhiễm độc chì, đau bụng giun, sốt rét, thương hàn, sốt Dengue .
# Những nguyên nhân gây nên đau bụng mạn lOMoAR cPSD| 58490434
- Lao ruột: Đau âm ỉ ở vùng hồi manh tràng. Có hội chứng bán tắc ruột và rối loạn đại tiện. Kèm
theo dấu hiệu nhiễm lao ở các bộ phận khác.
- Viêm đại tràng mạn tính: Đau quặn bụng từng cơn dọc đại tràng, rối loạn đại tiện.
- Viêm màng bụng do lao: Đau bụng âm ỉ, rối loạn tiêu hoá, khám bụng thấy màng bụng dính
nhiều nơi, gõ chỗ đục chỗ trong. E. CỔ TRƯỚNG
16. Em hãy nêu cách phát hiện một bệnh nhân bị cổ trướng.
Định nghĩa: Bình thường trong ổ bụng không có dịch. Khi có dịch trong ổ bụng gọi là cổ trướng.
Phát hiện bệnh nhân cổ trướng dựa trên thăm khám các triệu chứng lâm sàng và triệu chứng
cận lâm sàng. I. Triệu chứng lâm sàng 1. Cơ năng: •
Trước khi xuất hiện dịch, bệnh nhân thường thấy mệt mỏi, chán ăn, người gầy sút, đầy bụng.
Tuỳ theo nguyên nhân mà có thể sốt nhẹ hay đau âm ỉ vùng bụng 2. Thực thể:
# Đối với cổ trướng thể tự do loại nhiều dịch
và trung bình - Nhìn: •
Da bụng căng bóng, rốn lồi. •
Tuỳ theo nguyên nhân mà có thể thấy tuần hoàn bàng hệ cửa - chủ. •
Khi bệnh nhân nằm bụng bè ra 2 bên, bụng sệ ra phía trước và xuống dưới khi đứnghay ngồi - Sờ: •
Sờ có cảm giác căng và có dấu hiệu sóng vỗ nếu là cổ trướng tự do, nếu có gan lách
to thì sẽ có dấu hiệu chạm cục đá - Gõ: •
Đối với cổ trướng tự do sẽ thấy gõ đục vùng thấp và hai bên giới hạn trên của vùng
đục là 1 đường cong lõm. Thay đổi tư thế vùng đục, vùng trong sẽ thay đổi theo # Trong
trường hợp dịch ít: •
có thể thay đổi tư thế bệnh nhân hay thăm trực tràng hoặc âm đạo thấy có túi cùng
căng, ấn tay trên bụng sẽ có nước chạm vào đầu các ngón tay, choc dò cổ trướng hút ra nước #
Đối với cổ trướng thể khu trú: •
Gõ sẽ có chỗ đục chỗ trong xen kẻ. •
Chọc dò những vùng nghi có dịch sẽ hút ra dịch II. Cận lâm sàng:
1.Chọc dò màng bụng •
Rất cần thiết để chẩn đoán, nhất là đối với báng xuất hiện lần đầu. •
Thường lấy từ 20-50 ml để chẩn đoán. •
Ngoài ra còn có thể chọc tháo báng trong trường hợp báng quá căng gây khó thở. •
Quan sát dịch báng : dịch mờ hoặc dịch đục gợi ý nhiễm trùng. Dịch máu thường do
chấn thường hoặc ung thư, dịch đục như sữa thường gặp do báng dưỡng chấp do nồng độ triglyceride tăng.
Các xét nghiệm thường qui
+ Đếm tế bào : đếm bạch cầu là quan trọng nhất. Dịch báng bình thường có dưới 250 bạch
cầu/mm3. 🡪 Bạch cầu tăng trong các bệnh: viêm nhiễm phúc mạc, bạch cầu trung tính tăng
cao trong viêm phúc mạc nhiễm khuẩn nguyên phát hoặc thứ phát. Bạch cầu lympho chiếm ưu
thế gặp trong lao màng bụng hoặc ung thư màng bụng.
+ Albumin và protein toàn phần
. Độ chênh albumin huyết thanh-dịch báng (SAAG): •
Là xét nghiệm đơn độc tốt nhất để phân biệt báng do tăng áp cửa và báng không do
tăng áp cửa. Độ chênh này liên quan trực tiếp đến áp lực tĩnh mạch cửa : •
SAAG trên 1,1 g/dl gợi ý tăng áp cửa, •
SAAG dưới 1,1 g/dl thường chứng tỏ nguyên nhân không phải tăng áp cửa. lOMoAR cPSD| 58490434 •
SAAG có độ chính xác lên đến 95% trong phân loại báng. Tuy nhiên cần lưu ý có
khoảng 4% bệnh nhân báng hỗn hợp, tức là tăng áp cửa phối hợp với một nguyên nhân khác như lao hoặc ung thư.
. Nồng độ protein toàn phần dịch báng •
Đem lại một số thông tin giúp chẩn đoán nguyên nhân. •
Một SAAG cao kèm protein toàn phần cao trong dịch báng (trên 25 g/l) gợi ý tình
trạng ứ máu ở gan do bệnh tim hoặc hội chứng Budd-Chiari. •
Tuy nhiên một sự tăng protein toàn phần trong dịch báng cũng có thể gặp ở 20% các
bệnh nhân xơ gan không biến chứng. •
Khoảng 2/3 bệnh nhân ung thư có nồng độ protein toàn phần trên 25g/l.
. Nhuộm Gram và cấy : kỹ thuật tối ưu nhất là lấy 5-10 ml dịch báng cho vào chai cấy có ủ máu
ở ngay tại giường bệnh nhân, có thể làm tăng độ nhạy cảm lên đến 85% ở những bệnh nhân có
tăng bạch cầu trung tính trong dịch báng so với 50% của phương pháp đĩa thạch cổ điển.
2. Các xét nghiệm khác •
Chỉ làm tùy theo tình huống lâm sàng đặc biệt. •
Glucose và LDH có thể giúp phân biệt viêm phúc mạc nhiễm khuẩn tiên phát hay thứ phát. •
Glucose thường giảm trong lao màng bụng •
Amylase tăng gợi ý báng do tụy hoặc thủng ống tiêu hóa. •
Nồng độ bilirubin dịch báng cao hơn nồng độ huyết thanh gợi ý thủng đường mật. •
Creatinin tăng cao gợi ý dò nước tiểu từ bàng quang hoặc niệu quản. •
Tìm tế bào lạ trong trường hợp nghi ung thư phúc mạc hoặc của các tạng trong ổ bụng.
3.Thăm dò hình ảnh
- Siêu âm : giúp chẩn đoán sự hiện diện của báng, hướng dẫn chọc hút báng trong trường hợp
số lượng ít. Ngoài ra còn giúp đem lại các thông tin về bệnh nguyên như hội chứng tăng áp
cửa, thương tổn gan, hạch, tụy, mạc treo, buồng trứng
- Soi ổ bụng : là một xét nghiệm quan trọng ở những bệnh nhân báng không do tăng áp cửa.
Cho phép quan sát trực tiếp và sinh thiết phúc mạc, gan và một số hạch ổ bụng.
17. Trình bày các xét nghiệm thường làm ở bệnh nhân cổ trướng.
1. Xét nghiệm dịch báng:
Thường lấy từ 20-50 ml để chẩn đoán
Quan sát dịch báng : dịch mờ hoặc dịch đục gợi ý nhiễm trùng. Dịch máu thường do chấn
thường hoặc ung thư, dịch đục như sữa thường gặp do báng dưỡng chấp do nồng độ triglyceride tăng. •
Các xét nghiệm thường qui
+ Đếm tế bào : đếm bạch cầu là quan trọng nhất. Dịch báng bình thường có dưới 250 bạch
cầu/mm3. 🡪 Bạch cầu tăng trong các bệnh: viêm nhiễm phúc mạc, bạch cầu trung tính tăng
cao trong viêm phúc mạc nhiễm khuẩn nguyên phát hoặc thứ phát. Bạch cầu lympho chiếm ưu
thế gặp trong lao màng bụng hoặc ung thư màng bụng.
+ Albumin và protein toàn phần
. Độ chênh albumin huyết thanh-dịch báng (SAAG): •
Là xét nghiệm đơn độc tốt nhất để phân biệt báng do tăng áp cửa và báng không do tăng áp
cửa. Độ chênh này liên quan trực tiếp đến áp lực tĩnh mạch cửa : •
SAAG trên 1,1 g/dl gợi ý tăng áp cửa, •
SAAG dưới 1,1 g/dl thường chứng tỏ nguyên nhân không phải tăng áp cửa. •
SAAG có độ chính xác lên đến 95% trong phân loại báng. Tuy nhiên cần lưu ý có khoảng 4%
bệnh nhân báng hỗn hợp, tức là tăng áp cửa phối hợp với một nguyên nhân khác như lao hoặc ung thư.
. Nồng độ protein toàn phần dịch báng •
Đem lại một số thông tin giúp chẩn đoán nguyên nhân. lOMoAR cPSD| 58490434 •
Một SAAG cao kèm protein toàn phần cao trong dịch báng (trên 25 g/l) gợi ý tình trạng ứ máu
ở gan do bệnh tim hoặc hội chứng Budd-Chiari. •
Tuy nhiên một sự tăng protein toàn phần trong dịch báng cũng có thể gặp ở 20% các bệnh nhân
xơ gan không biến chứng. •
Khoảng 2/3 bệnh nhân ung thư có nồng độ protein toàn phần trên 25g/l.
. Nhuộm Gram và cấy : kỹ thuật tối ưu nhất là lấy 5-10 ml dịch báng cho vào chai cấy có ủ máu
ở ngay tại giường bệnh nhân, có thể làm tăng độ nhạy cảm lên đến 85% ở những bệnh nhân có
tăng bạch cầu trung tính trong dịch báng so với 50% của phương pháp đĩa thạch cổ điển.
2. Các xét nghiệm khác: •
Chỉ làm tùy theo tình huống lâm sàng đặc biệt. •
Glucose và LDH có thể giúp phân biệt viêm phúc mạc nhiễm khuẩn tiên phát hay thứ phát. •
Glucose thường giảm trong lao màng bụng •
Amylase tăng gợi ý báng do tụy hoặc thủng ống tiêu hóa. •
Nồng độ bilirubin dịch báng cao hơn nồng độ huyết thanh gợi ý thủng đường mật. •
Creatinin tăng cao gợi ý dò nước tiểu từ bàng quang hoặc niệu quản. •
Tìm tế bào lạ trong trường hợp nghi ung thư phúc mạc hoặc của các tạng trong ổ bụng. •
Ngoài ra, còn làm thêm CLS thăm dò hình ảnh để chẩn đoán bệnh nhân cổ trướng.
- Siêu âm : giúp chẩn đoán sự hiện diện của báng, hướng dẫn chọc hút báng trong trường hợp
số lượng ít. Ngoài ra còn giúp đem lại các thông tin về bệnh nguyên như hội chứng tăng áp
cửa, thương tổn gan, hạch, tụy, mạc treo, buồng trứng
- Soi ổ bụng : là một xét nghiệm quan trọng ở những bệnh nhân báng không do tăng áp cửa.
Cho phép quan sát trực tiếp và sinh thiết phúc mạc, gan và một số hạch ổ bụng.
18.Trình bày các nguyên nhân gây cổ trướng: Nguyên nhân:
1. Cổ trướng dịch thấm •
Xơ gan: Trong xơ gan chúng ta gặp cổ trướng tự do, trên da bụng có tuần hoàn bàng hệ, kèm
dấu hiệu suy chức năng gan như kém ăn, sợ mỡ, vàng da, nốt nhện đỏ. . . •
Suy tim: Gặp trong các bệnh suy tim toàn bộ, suy tim phải hay hội chứng Pick (viêm màng
ngoài tim co thắt). Dịch màu vàng chanh hay vàng rơm •
Bệnh thận: Thường gặp trong hội chứng thận hư, viêm cầu thận bán cấp. . . Ngoài cổ trướng
còn có dấu hiệu phù toàn thân, triệu chứng khác về bệnh thận. Dịch thường trong •
Suy dinh dưỡng: Bệnh nhân phù toàn thân và có cổ trướng. Dịch rất trong và lượng Protein
rất thấp, Protein máu giảm
2. Cổ trướng dịch tiết:




