Preview text:
LÂM SÀNG NGOẠI CHẤN THƯƠNG I.
Một số chú ý khi làm bệnh án ngoại chấn thương:
1. Đối với thầy Hoan thì không nên ghi tiền phẫu hay hậu phẫu
2. Địa chỉ người liên hệ, địa chỉ bệnh nhân phải ghi cụ thể, sđt nếu có
3. NGÀY VÀ GIỜ vào viện, ghi đầy đủ
4. Tên bệnh nhân phải VIẾT IN HOA
5. Lý do vào viện: KHÔNG ghi triệu chứng thực thể ( ví dụ sưng tay (P),…) và phải kèm nguyên nhân chấnthương
6. Bệnh sử quan trọng 4 điều: thời gian từ lúc xảy ra tai nạn cho tới khi nhập viện, cơ chế chấn thương, tìnhtrạng bệnh nhân sau chấn
thương, sơ cấp cứu ban đầu
7. KHÔNG NÊN ghi chẩn đoán X quang hay chẩn đoán lâm sàng của tuyến trước vào bệnh sử (thầy Sơn) 8. Bệnh án chấn thương quan
trọng nhất phần khám cơ xương khớp, chú ý lúc nào cũng phải khám thần kinh mạch máu tìm biến chứng
9. Chẩn đoán gãy xương: Gãy kín/hở + xương gì + vị trí gãy + đường gãy + di lệch + phân loại +biến chứngnếu có + tổn thương kèm
theo + bệnh nền nếu có / nguyên nhân chấn thương
10. Bệnh án TIỀN PHẪU KHÔNG CÓ phần nhận xét
11. Đối với bệnh án hậu phẫu, phần nhận xét rất quan trọng, gồm:
- Nhận xét về sơ cấp cứu ban đầu
- Nhận xét về chẩn đoán và xử trí tại CSYT : có phù hợp không? Nếu chưa phù hợp thì cho đề xuất CLSnhư thế nào? Cần khám LS thêm những gì?
- Khám cơ quan có nguy cơ biến chứng nhiều nhất chưa?
- Quan trọng nhất: chỉ định phẫu thuật phù hợp không? Điều trị có hiệu quả không?
- Chăm sóc hậu phẫu như thế nào? Tốt không? 12. Về tiên lượng:
-Bệnh án tiền phẫu: KHÔNG CÓ tiên lượng XA, mà có tiên lượng trước trong và sau mổ -Bệnh án hậu phẫu có 2 phần:
+ Tiên lượng gần: là tiên lượng những gì nằm trong khoảng thời gian bệnh nhân còn nằm trong
bệnh viện: ví dụ như các biến chứng tại chỗ, toàn thân như CEK, dọa CEK, các biến chứng chảy máu vết mổ, nhiễm trùng vết mổ, biến
chứng bệnh nền gây ra,…
+ Tiên lượng xa: là tiên lượng về 2 vấn đề: vấn đề lành xương của bệnh nhân và vấn đề phục hồi
chức năng của bệnh nhân. Về lành xương, phụ thuộc vào các yếu tố tại chỗ: Gãy xương như thế nào: phức tạp hay đơn giản, mức độ
di lệch gãy xương, biến chứng tại chỗ không?, nắn chỉnh tốt không? Bất động vững không? Yếu tố toàn thân: dinh dưỡng, thể trạng,
tuổi và giới tính bệnh nhân
13. Tóm tắt bệnh án hậu phẫu có thể có thêm phần đề nghị CLS: chụp X quang kiểm tra sau mổ/ nắn chỉnhnếu có.
14. X quang hậu phẫu quan tâm 3 thứ:
- Nắn chỉnh tốt chưa? Dựa vào tiêu chuẩn
- Bất động tốt chưa? Trên ổ gãy 3 vis, dưới ổ gãy 3 vis
- Dụng cụ KHX: nếu đinh quá dài sẽ gây hạn chế vận động do đau, khắc phục bằng đo đinh trước khiđặt
II. GHI CHÚ VÀ CÂU HỎI LÂM SÀNG KHI TRÌNH BỆNH + GIAO BAN: khuyến khích nên đọc 1 lượt hết giáo trình ngoại cs 2 + ngoại bl 2
nha *GÃY XƯƠNG CHI TRÊN:
-GIAO BAN GÃY XƯƠNG CÁNH TAY, GÃY XƯƠNG VÙNG KHUỶU:
1. Cần chẩn đoán phân biệt các dạng gãy đầu dưới xương cánh tay: gãy trên LC, gãy liên LC, gãy mỏm trênròng rọc, gãy mỏm trên LC, gãy 1/3 dưới xương CT
2. Chỉ có gãy trên lồi cầu mới KHÔNG làm thay đổi tam giác Hueter
3. Trước mổ và sau mổ gãy đầu dưới xương CT phải khám có tổn thương dây TK trụ hay không? Bởi vì gãyđầu dưới xương cánh tay,
đặc biệt gãy mỏm trên RR rất sợ biến chứng tổn thương dây TK trụ
4. Khi phẫu thuật gãy đầu dưới xương CT chú ý điều gì nhất? Phải bảo vệ TK trụ, đầu tiên phải bộc lộ và bảovệ dây TK trụ
5. Ở bệnh nhi, chỉ sử dụng đinh Kischner, không sử dụng nẹp vis vì có thể phá hủy sụn tiếp hợp
6. Bệnh nhân có nẹp bột/bất động sau mổ thì khi khám KHÔNG đo chi
7. Khám bất động tăng cường sau mổ khám những gì?
-Giới hạn bất động có đủ, đúng không? Mốc đầu trên, đầu dưới ở đâu?
-Có biến chứng chèn ép khoang cục bộ hay không?
8. Tháo nẹp khi nào? 3 tuần, sau khi kết hợp xương hoặc cal xương đủ vững9. Các trường hợp rút sớm dụng cụ KHX (6-8 weeks)? Gãy xương xốp, gãy cài
10. Liên quan gãy đầu dưới xương nói chung:
- Gãy đầu dưới xương chỉ điều trị bảo tồn khi không di lệch hoặc di lệch trong mức cho phép, gãy khôngphạm khớp
- Máu nuôi xương càng nhiều => lành xương càng nhanh
- Biến chứng: Cal lệch, hạn chế vận động- Gãy trên lồi cầu chú ý động mạch cánh tay 11. Theo dõi hậu phẫu:
- 48h đầu: có biến chứng chảy máu không? Xem DHST, da niêm- 3-5 ngày: biến chứng nhiễm trùng không?
- Vết mổ: số lượng, vị trí, tính chất,có biến chứng gì không?
- ODL: còn hoạt động không? Số lượng, vị trí, tính chất?
- Tình trạng chi: có phù nề không?, có dị cảm không? Có mất mạch không?
- Khám tất cả TK quay trụ giữa - Khám mạch quay
12. Gãy xương vùng khuỷu do chấn thương biến chứng sợ nhất là tổn thương dây TK trụ, có 2 vấn đề: - Dấu bàn tay vuốt trụ xuất hiện
tức là tổn thương TK trụ đã mạn tính - Khám TK trụ như thế nào?
+ Dấu Froment (+): động tác đối ngón cái khó khăn
+ Không khép được các ngón + Tê ngón 4,5
13. Đối với gãy xương phức tạp vùng khuỷu:
- Vùng khuỷu sưng to: không đo chiều dài chi trên
- Tay đau => không gấp khuỷu được => không khám được tam giác Hueter- CLS phục vụ chẩn đoán:
+ X quang khuỷu thẳng nghiêng
+ Nếu gãy phức tạp, cho thêm CT scan -> dựng hình - Hướng xử trí:
Cố gắng phục hồi mặt khớp
+ Giảm đau, gãy kín không cho kháng sinh
+ Phẫu thuật KHX trụ bằng nẹp vis, nắn lại khớp quay trụ trên + Tái tạo dây chằng
vòng bằng khâu hoặc dùng gân khác tạo lại
14. Gãy trên lồi cầu cần chú ý tổn thương cái gì nhất? - Đm cánh tay - TK giữa - TK trụ
15. Đọc X quang để tránh bỏ sót tổn thương cần chú ý:
- Vị trí gãy, kiểu gãy, di lệch, đường gãy
- Khe khớp: các khe khớp trong vùng có đều nhau không?
16. Trên lâm sàng không đọc di lệch sang bên, mà đọc là di lệch ra trước, ra sau, ra ngoài, vào trong
-GIAO BAN GÃY XƯƠNG CẲNG TAY , BÀN TAY
1. Lâm sàng: gãy hở nhiều mảnh đốt gần xương bàn tay, bàn chân có chảy máu nhiều, có vết thương hở?
xử trí ban đầu như thế nào? - Băng ép cầm máu - Giảm đau - Kháng sinh - SAT 1500UI - Bất động chi
- Truyền dịch, giữ đường truyền
2. Khi gặp trường hợp chấn thương bàn tay, bàn chân từ nông tới sâu theo thứ tự phải xem xét cái gì?
- Gân có bị đứt hay không? ( Nếu có -> khâu gân )
- Có giữ được ngón chân bị gãy không? Bằng cách khám mạch máu+ Màu sắc chi? Có tím không? Còn ấm không?
+ Đánh giá tái tưới máu ( chi trên = Allen test )
3. Điểm mấu chốt phân biệt kiểu gãy Poteau Colles, Gayron Smith với Barton là gì? Chính là gãy Barton làloại gãy có phạm mặt khớp
4. Chỉ định phẫu thuật xương cẳng tay? - Di lệch > 2cm - Gãy phạm khớp - Gãy Barton lưng, lòng
- Gãy có biến chứng TK mạch máu
- Bảo tồn thất bại ( có khớp giả, cal lệch, bó bột không đạt, có biến chứng bó bột, bệnh nhân dị ứng bột, …) - Gãy hở
- Gãy có kèm gãy chi dưới hoặc chi trên
- Gãy xương cần phục hồi chức năng sớm
Nói chung, chỉ định phẫu thuật hay không phụ thuộc vào 4 yếu tố: - Gãy kín hay hở - Mức độ di lệch? - Kiểu gãy - Vị trí gãy
5. Tiêu chuẩn điều trị bảo tồn của gãy đầu dưới xương cẳng tay là gì?
- Chênh lệch mỏm trâm quay- trâm trụ từ 1-1,5 cm
- Góc nghiêng trong -ngoài của xương quay < 200
- Góc nghiêng trước sau ( góc nghiêng về phía mặt lòng ) của xương quay > 100 ( không được phép gập góc ra phía sau )
*Độ chênh lệch mặt khớp không quá 2mm
-GIAO BAN GÃY XƯƠNG ĐÒN
1. Chỉ định phẫu thuật gãy xương đòn?
. Gãy hở hoặc dọa hở ra da . Gãy 2 xương đòn . Gãy di lệch > 2cm
. Gãy chồng ngắn > 2cm
. Gãy phức tạp, có mảnh rời, gãy nhiều đoạn
. Gãy xương đòn có biến chứng thần kinh, mạch máu
. Gãy xương đòn có biến chứng chọc thủng phổi gây tràn khí, tràn máu màng phổi
. Gãy xương đòn kèm gãy xương sườn cao (1,2), hoặc nhiều xương sườn cùng bên
. Gãy xương đòn kèm gãy xương chi trên cùng hoặc đối bên
. Gãy xương đòn kèm gãy xương chi dưới mà bệnh nhân phải đi bằng nạn
. Gãy xương đòn kèm bập bềnh vai
. Gãy xương đòn kèm đứt dây chằng quạ - đòn
. Gãy xương đòn mà bệnh nhân có yêu cầu thẩm mỹ hoặc có yêu cầu cận vận động sớm
. Bệnh nhân điều trị bảo tồn thất bại ( cal lệch, khớp giả,…)
2. Phải cho chụp X quang ngực thẳng để theo dõi biến chứng
3. Gãy với cơ chế trực tiếp thưỡng là gãy ngang kèm gãy có mảnh rời
Gãy với cơ chế gián tiếp thường gãy chéo
4. Chấn thương vùng vai cần kiểm tra xem bệnh nhân có dạng vai được không ( tổn thương C5 ) và gấpkhuỷu được không ( tổn thương C6 ) 5.
*GÃY XƯƠNG CHI DƯỚI
- GIAO BAN GÃY XƯƠNG CẲNG CHÂN
1. Chỉ định điều trị bảo tồn: - Di lệch ngắn <1cm
- Di lệch sang bên < ½ thân xương
- Di lệch gập góc trong-ngoài < 100
- Di lệch gập góc trước-sau < 70
2. Bó bột ở bệnh nhân gãy xương nào thì cần chý ý biến chứng chèn ép khoang nhất?
=> gãy xương cẳng chân
3. Phân loại gãy mâm chày theo Schatzker: 6 type
- I: gãy mâm ngoài, ít di lệch, không lún
- II: gãy mâm ngoài, ít di lệch, gãy lún
- III: gãy lún mâm chày ngoài
- IV: gãy lún mâm chày trong - V: gãy 2 mâm chày
- VI: gãy 2 mâm chày + tách rời mâm chày với thân xương
4. Tiêu chuẩn để điều trị bảo tồn gãy xương cẳng chân:
- Di lệch cho phép < 1cm hoặc < 2cm
- Di lệch gập góc < 50 đến < 100 ( ở cả 2 bình diện thẳng và nghiêng - Di lệch xoay < 100
- Di lệch sang bên < ½ thân xương
5. Lực chấn thương trực tiếp thường gây ra đường gãy ngang
Cơ chế gián tiếp thường gây ra đường gãy chéo
6. Gãy đầu trên xương mác cần xem có biến chứng tổn thương TK mác chung ( TK hông khoeo ngoài ) haykhông
7. Gãy vững: gãy 1 xương, di lệch ít, gãy ngang
Gãy không vững: gãy cả 2 xương, di lệch nhiều, gãy chéo
8. Chỉ định phẫu thuật bắt buộc gãy xương cẳng chân:
- Gãy hoàn toàn, gãy có di lệch nhiều, bất kể đường gãy
- Gãy 1 xương nhưng di lệch vượt mức cho phép - Gãy xương hở
- Gãy có biến chứng thần kinh, mạch máu
- Gãy xương cẳng chân 2 bên
- Gãy xương cẳng chân kèm gãy xương đùi
- Gãy xương cẳng chân kèm gãy chi trên
9. TK hông khoeo ngoài gồm mấy nhánh? 2 nhánh: TK mác nông (TK cơ bì) và TK mác sâu (TK mác chung)
10. Liệt TK hông khoeo ngoài?
- Không gấp được bàn chân về phía muu
- Không xoay được bàn chân ra ngoài
- Không duỗi được các ngón chân
- Khi đi bàn chân thõng xuống
11. Lâm sàng có bầm tím quanh mắt cá trong, ấn đau chói + X quang có há rộng diện khớp mắt cá trong thìđã dứt dây chằng delta rồi
-GIAO BAN GÃY XƯƠNG ĐÙI
1. Biến chứng thay khớp háng nhân tạo? - Nhiễm trùng - Trật khớp háng - Tuổi thọ khớp - Lỏng chui
2. Tiên lượng mổ thay khớp háng
- Gần : cuộc mổ (nguy cơ nhiễm trùng ) nguy cơ lỏng chui
- Xa: Gây mê ( biến chứng gây mê ), thay khớp háng ( biến chứng đã nói ở trên )
3. Bệnh nhân gãy cổ xương đùi có tư thế giảm đau là gì? Vì sao?
- Tư thế gấp khớp háng
- Vì: giảm áp lực ổ khớp, cơ vùng háng chùng lại => giảm đau
4. Garden 1, 2 nên nẹp chống xoay, tránh di lệch thứ phát thành garden 3, 4 5. Tiêu chuẩn lựa chọn thay khớp háng dựa vào? Tuổi và
mức độ tổn thương ổ cối
6. Tại sao bệnh nhân trẻ tuổi cần thay khớp nhân tạo toàn phần?
Bởi vì bệnh nhân trẻ tuổi có nhu cầu vận động nhiều, nếu thay khớp bán phần thì ổ cối sẽ bị chỏm nhân tạo bào mòn, tổn thương ổ cối
7. Hướng dẫn tập vận động sớm ở bệnh nhân thay khớp háng cần tránh các động tác nào?
-Cần tránh các động tác: gấp khớp háng, xoay trong, khép háng
+ Tránh ngồi chéo chân, khi ngủ cần chêm 1 cái gối ôm ở giữa, khi ngủ có thể cho phép bệnh nhân nằm nghiêng về phía khớp háng đã thay
+ Tránh gấp khớp háng, gấp gối ( vì gấp gối là gấp luôn khớp háng): không được ngồi chòm hỏm, đi vệ sinh phải ngồi bồn cầu bệ
cao, không ngồi bồn cầu bệ thấp + Tránh bắt chân số 4
Nguyên tắc là tránh biến chứng trật khớp háng ra sau, bởi vì khi phẫu thuật thay khớp háng, đường mổ đi vào từ phía sau ổ khớp,
cho nên vùng sau bao khớp phẫu thuật yếu hơn vùng trước bao khớp, rất dễ trật khớp háng ra sau
8. Sau phẫu thuật thay khớp háng, cần cho bệnh nhân cố định tăng cường bằng nẹp gì?
-> nẹp Zimmer, lý do là phòng bệnh nhân gấp khớp gối sẽ gấp luôn khớp háng, gây trật khớp háng ra sau như trên
9. Để phân biệt Garden 3 và 4 trên X quang cần bình diện thế nghiêng, nhưng thực tế trên lâm sàng khôngcần thiết, vì Garden 3 hay 4
cũng đều có chỉ định mổ hết -GIAO BAN TRẬT KHỚP KHUỶU:
1. Phải khám tất cả các dây TK trụ , giữa, quay
Khám vận động, cảm giác vùng cổ tay, bàn tay, ngón tay
2. Phân loại trật khớp: giáo trình ngoại CS có
3. Tổn thương giải phẫu chắc chắn của trật khớp là dây chằng và bao khớp
4. Làm sao để biết có nắn chỉnh khớp đạt hay không?
- Vận động khớp khuỷu trở về bình thường chưa?
- Tam giác Hueter, đường thẳng Hueter có bình thường trở lại chưa? - Khám các dây TK
- Chụp X quang kiểm tra sau nắn chỉnh, kiểm tra chữ “i“ trên phim X quang khớp khuỷu
Nếu sau nắn chỉnh mà X quang vẫn còn hình ảnh bán trật khớp ( chữ “i” không ngay hàng) thì có thể đã đứt các dây chằng, khả
năng bệnh nhân sẽ bị trật khớp trở lại rất cao
5. Tập vận động cho bệnh nhân trật khớp vùng vai thể trật ra trước thì cần tránh các động tác nào?-> duỗi, dạng, xoay ngoài
6. Tổn thương vùng khuỷu, vùng gối khi khám bắt mạch phải so sách 2 bên để tránh bỏ sót tổn thương dochủ quan vì 2 vùng này có
vòng nối động mạch, dễ bỏ sót tổn thương, nhiều khi vẫn bắt được mạch nhưng yếu hơn bên kia là có tổn thương rồi
*CÁC VẤN ĐỀ KHÁC CẦN CHÚ Ý:
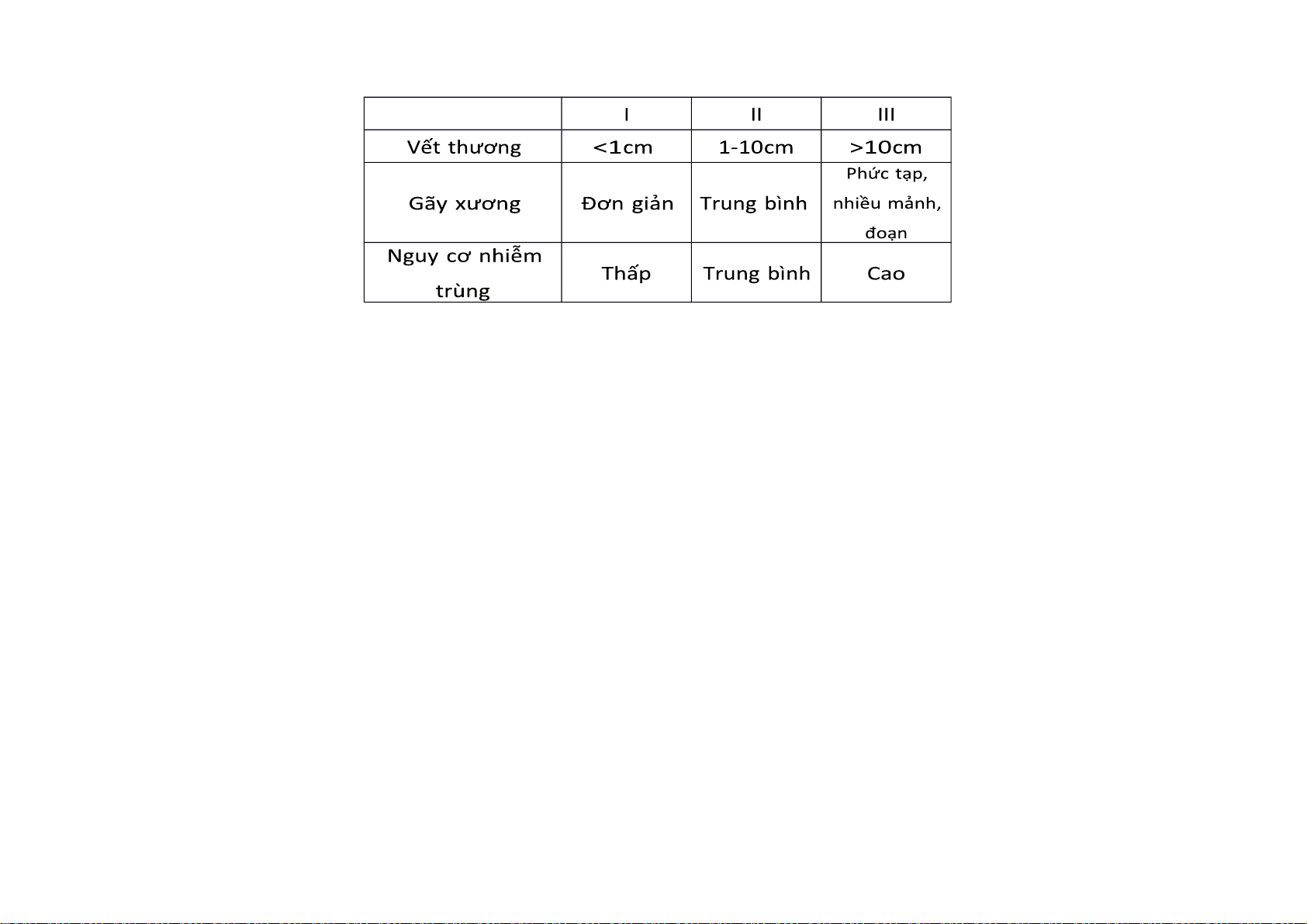
1. Phân loại gãy hở theo Gustilo chỉ dành cho thân xương, gãy chỗ khác không phân loại theo Gustilo
2. Gãy di lệch xa thường gặp trong loại gãy nào? - Gãy xương bánh chè - Gãy mỏm khuỷu - Gãy xương mắt cá
- Gãy bong các điểm bám của gân cơ - Gãy các lồi củ
3. Điều trị gãy xương hở: nguyên tắc là- Cắt lọc, rửa + kháng sinh - Kết hợp xương:
+ Kết hợp xương trong: Gustilo I, II
+ Cố định ngoài: Gustilo III, riêng IIIC phải có “phục hồi mạch máu, khâu nối mạch máu” 4. Chi trên ưu tiên
nẹp vis Chi dưới ưu tiên đinh nội tủy. Giải thích:
- Về đặc điểm giải phẫu cấp máu nuôi: chi trên 1/3 cấp máu từ màng ngoài xương, 2/3 từ tủy, chi dướingược lại
- Về đặc điểm sinh lý vận động: biên độ vận động chi trên rộng hơn chi dưới nhiều, nên dễ bị xoay khiđặt đinh nội tủy
5. Đinh có chốt dùng để chống xoay, cho dù gãy bất kì vị trí nào ở thân xương với điều kiện đinh đủ dài
Đinh không chốt dùng cho đoạn eo của xương ( cẳng chân là 1/3 giữa, thân xương đùi là 1/3 giữa trên ) 6. Cần chẩn đoán phân biệt
giữa 2 trường hợp: Gãy kín kèm vết thương phần mềm với gãy xương hở. Phân biệt nhờ vào thám sát vết thương bằng cắt lọc đi từ ngoài vào trong 7.
Gãy xương hở là một biểu hiện của VẾT THƯƠNG ĐẶC HIỆU ( tổn thương tới gân, cơ, thần kinh, mạchmáu, xương ) của vết thương
phần mềm ( da, mô dưới da, mô liên kết,…) 8.
Một vết thương chảy máu nghi ngờ có gãy xương thì phải xét tính chất của máu chảy, có váng mỡ haykhông, nếu có thì chắc chắn gãy xương 9.
Xử trí dọa CEK ( bn chỉ có triệu chứng là đau dữ dội, đau tăng dần, mức độ đau hơn cả gãy xương nữa )
- Loại bỏ nguyên nhân gây chèn ép
- Giảm đau toàn thân, kháng viêm
- Kê cao chi ( giúp máu trở về tim, giảm sưng nề )
- Phong bế gốc chi ( giảm đau khi cho thuốc giảm đau toàn thân không đáp ứng )
- Bất động chi bằng kéo tạ
- Có thể cho CLS: CT máu, do AL khoang
10. Chèn ép khoang mạn KHÔNG được kê cao chi
11. Xử trí gãy xương hở độ III - ABCDE - Chống sốc:
+ Cầm máu: tối ưu nhất là băng ép cầm máu có trọng điểm hoặc garo ngay trên vết thương, còn
kẹp cầm máu ít sử dụng + Bất động chi gãy
+ Giảm đau. Lập đường truyền - Cắt lọc, rửa VT
- Phẫu thuật kết hợp xương trong hoặc ngoài tùy phân loại
- Kháng sinh, giảm đau sau mổ - SAT
12. KHÔNG NÊN đưa dụng cụ KHX vào vị trí gãy hở vì làm tăng cao nguy cơ nhiễm trùng
13. Lựa chọn dụng cụ kết hợp xương dựa vào các vấn đề: - Máu nuôi xương - Chịu lực - Nhiễm trùng - Lành xương
- Điều kiện tại tuyến điều trị, tay nghề PTV
14. Phân loại Gustilo 1 cách đơn giản