



Preview text:
lOMoAR cPSD| 36844358 SẢN KHOA - SƠ SINH
Nghiên cứu ứng dụng siêu âm đáy chậu trong đánh giá độ lọt ngôi chỏm đủ tháng chuyển dạ giai đoạn II
Trần Thị Thùy Trang1*, Lê Lam Hương2
1 Trung Tâm Sản Phụ Khoa, Bệnh viện Trung ương Huế
2 Trường Đại học Y - Dược, Đại học Huế
doi: 10.46755/vjog.2024.1.1685
Tác giả liên hệ (Corresponding author): Trần Thị Thuỳ Trang ; email: bsthuytrang2014@gmail.com Nhận bài
(received): 3/4/2024 - Chấp nhận đăng (accepted): 10/5/2024 Tóm tắt
Mục tiêu: Nghiên cứu các đặc điểm chuyển dạ và đánh giá sự liên quan giữa siêu âm đáy chậu và kết thúc chuyển dạ.
Đối tượng và phương pháp nghiên cứu: Nghiên cứu thuần tập trên 272 bệnh nhân bắt đầu giai đoạn II chuyển dạ tại Trung
tâm Sản Phụ khoa, Bệnh viện Trung ương Huế từ tháng 5/2022 đến tháng 05/2023.
Kết quả: Trong nghiên cứu, bắt đầu giai đoạn 2 chuyển dạ qua thăm khám lâm sàng đánh giá độ lọt ghi nhận: đầu thai nhi chưa
lọt chiếm 11,4% đầu thai nhi lọt mức 0 chiếm 50,4%, 38,2% đầu thai nhi lọt ở mức +1 và +2. Thời gian rặn sổ trung bình 43,97
± 15,00 phút. Góc tiến triển (AoP) có mối liên quan với độ lọt trên khi thăm khám lâm sàng khi mới bắt đầu chuyển dạ giai đoạn
II. Góc tiến triển với kết cục sinh đường âm đạo có mối liên quan (p < 0,05). Góc tiến triển ≥ 120° có khả năng sinh đường âm
đạo cao hơn so với nhóm có góc tiến triển < 120° gấp 32 lần (OR = 32,26; KTC 95% 3,04 - 342,16; p = 0,004). Góc tiến triển ≥
120° trên siêu âm qua đáy chậu để tiên đoán sinh đường âm đạo: Độ nhạy là 97,1%, độ đặc hiệu là 88,7%, giá trị tiên đoán
dương là 98,3%, giá trị tiên đoán âm là 78,8%. Diện tích dưới đường cong (AUC) của siêu âm đáy chậu trong giai đoạn II chuyển
dạ đánh giá sinh đường âm đạo là 0,973 với KTC 95% 0,949 - 0,997. Giá trị góc tiến triển tối ưu là 117° với độ nhạy, độ đặc hiệu
đối với sinh đường âm đạo lần lượt là 99,2% và 86,7%.
Kết luận: Siêu âm đáy chậu trong chuyển dạ giai đoạn II có tính khách quan và tính ứng dụng, hỗ trợ cho bác sĩ Sản Phụ khoa
trong thực hành lâm sàng.
Từ khóa: siêu âm đáy chậu, siêu âm khi chuyển dạ, độ lọt giai đoạn II.
Research on the application of transperineal ultrasound for assessing of Fetal head
engagement and station in phase II period of labor
Tran Thi Thuy Trang1*, Le Lam Huong2
1 The Obstetrics and Gynecology Center, Hue Central Hospital
2 Department of Obstetrics and Gynecology, University of Medicine and Pharmacy, Hue University Abstract
Objectives: Description characteristic of labor in phase II period and evaluate the relationship between the result of labor and
perineal ultrasonography.
Materials and methods: Cohort study on 272 patients starting stage II labor at the Obstetrics and Gynecology Center, Hue
Central Hospital from May 2022 to May 2023.
Results: At the onset of the second stage of labor: by exam clinic the percentage of heads that did not enter was 11.4%, while
50.4% of heads were at level -0- ,38.2% of heads were at level +1, +2. The average time to push out was 43.97 ± 15.00 minutes.
The angle of progression (AoP) was related to the upper level during clinical examination at the beginning of stage II labor. The
following factors were linked to a vaginal birth outcome: A vaginal birth was 32 times more likely to occur in the group with a
progression angle of ≥ 120° compared to the group with a progression angle of < 120° (OR = 32.26; 95% CI, 3.04 - 342.16; p =
0.004). When using transperineal ultrasound with a progression angle of ≥ 120° to estimated vaginal birth, the results showed
97.1% of sensitivity, 88.7% of specificity and 98.3% of positive predictive value. 78.8% of predictions are negative. The area
Trần Thị Thuỳ Trang và cs. Tạp chí Phụ sản 2024; 22(1): 50-55. doi: 10.46755/vjog.2024.1.1685 50 lOMoAR cPSD| 36844358
under the curve (AUC) of perineal ultrasound in the second stage of labor evaluating vaginal birth was 0.973 with a 95%
confidence interval from 0.949 to 0.997. The optimal progression angle value was 117° with sensitivity and specificity for vaginal
birth of 99.2% and 86.7% respectively.
Conclusions: Perineal ultrasound in stage II labor is objective and applicable, supporting Obstetricians and Gynecologists in clinical practice.
Keywords: Perineal ultrasound, ultrasound during labor, station of stage II of labor. 1. ĐẶT VẤN ĐỀ
tâm Sản Phụ khoa, Bệnh viện Trung ương Huế trong thời gian
Chuyển dạ là một quá trình sinh lý, giúp đẩy thai nhi và
từ tháng 05/2022 tới tháng 05/2023.
phần phụ của thai nhi ra khỏi đường sinh dục của người mẹ
Tiêu chuẩn chọn bệnh: thai phụ bắt đầu bước vào giai
[1]. Trong đó, chuyển dạ giai đoạn II là giai đoạn quan trọng
đoạn II chuyển dạ, đơn thai, ngôi chỏm, tuổi thai từ 37 tuần
nhất, là giai đoạn quyết định đến sự thành công hay thất bại
đến 41 tuần 6 ngày. Cổ tử cung mới bắt đầu mở hoàn toàn,
của cuộc chuyển dạ [2]. Việc đánh giá độ lọt của ngôi thai
chiều cao ≥ 145 cm, khung chậu: thăm khám lâm sàng không
trong chuyển dạ dựa vào đường kính lớn của ngôi thai trùng
sờ thấy mỏm nhô và sờ được tối đa 1/2 gờ vô danh, hai mỏm
vào mặt phẳng eo trên hay phần thấp nhất của ngôi thai
gai sờ thấy và khung chậu không biến dạng bất thường, nhịp
ngang vị trí mức 0 hai gai tọa và được phân loại độ lọt theo
tim thai: 110 - 160 lần/phút, kết quả CTG bình thường (nhóm
Dell qua thăm khám lâm sàng [3], [4]. Khám độ lọt của thai
I), đồng ý tham gia nghiên cứu.
nhi còn phụ thuộc vào tính chủ quan của các bác sỹ lâm sàng
Tiêu chuẩn loại trừ: đa thai, ngôi thai bất thường, vết mổ
nên trong một số trường hợp việc khám độ lọt này có thể gặp
cũ mổ lấy thai, ước lượng cân nặng > 3800 gram hoặc thai nhi
khó khăn đặc biệt khi đầu thai có bướu huyết thanh hoặc có
dị dạng phát hiện trên siêu âm theo dõi trước chuyển dạ, các
dấu hiệu dấu chồng xương [5], [3],
trường hợp có chỉ định mổ lấy thai trước khi bước vào giai [4], [6].
đoạn II chuyển dạ như: bệnh lý nội ngoại khoa của sản phụ,
Trong các trường hợp khám lâm sáng chẩn đoán độ lọt
bệnh lý về bánh nhau, bệnh lý về ối, bệnh lý về dây rốn
khó khăn, các nhà Sản Phụ khoa cần lựa chọn giữa sinh thủ
Sản phụ được thăm khám đánh giá các yếu tố chuyển dạ
thuật hay mổ lấy thai hoặc tiếp tục theo dõi đẻ đường âm đạo
lúc bắt đầu giai đoạn II và theo dõi giai đoạn 2 chuyển dạ:
[7]. Nếu sinh thủ thuật thành công thì theo nhiều nghiên cứu
Theo dõi sát diễn tiến giai đoạn II chuyển dạ bằng cách thăm
ghi nhận kết cục thai kỳ an toàn hơn mổ lấy thai vì khi mổ lấy
khám đánh giá các yếu tố chuyển dạ sau: nghe tim thai bằng
thai mà đầu thai nhi di chuyển xuống vào trong khung chậu
doppler sau mỗi lần rặn, cơn go tử cung, màu sắc ối, độ lọt,
người mẹ, nhất là vào giai đoạn rặn sổ thì có liên quan đến
kiểu thế, tình trạng chồng khớp, bướu huyết thanh.
tăng nguy cơ nguy hiểm cho mẹ như: chảy máu, tổn thương
Siêu âm đáy chậu đánh giá độ lọt thai nhi ngôi chỏm: Sản
bàng quang, rách thêm góc tử cung dẫn đến khối tụ máu
phụ nằm tư thế sản phụ khoa, cổ tử cung mở hết, bàng quang
trong dây chằng rộng [2]. Hơn nữa, mổ lấy thai sau giác hút
trống, thời điểm siêu âm ngoài cơn co tử cung và trong vòng
thất bại cũng liên quan đến nguy cơ chấn thương thai [8].
5 đến 10 phút sau khi sản phụ được nữ hộ sinh hoặc bác sĩ
Một số nghiên cứu ghi nhận siêu âm đáy chậu trong đánh
sản thăm khám âm đạo thông báo là cổ tử cung mở hết.
giá độ lọt của thai nhi ngôi chỏm khi chuyển dạ là một công
Kỹ thuật siêu âm đo góc tiến triển: là góc được tạo bởi 1
cụ hỗ trợ có thể giúp nhà Sản Phụ khoa có thêm thông tin
đường giữa xương mu và 1 đường chạy từ dưới đỉnh xương
đánh giá tiến trình chuyển dạ để có thái độ xử trí đúng trong
mu tiếp tuyến với xương sọ thai [9]. Đầu dò được đặt giữa 2
khi chuyển dạ giai đoạn II một cách khách quan và do tính
môi lớn ở phía dưới xương mu. Ở mặt cắt dọc, xác định trục
hữu dụng này của siêu âm đáy chậu mà việc sử dụng ứng
dọc của xương mu bằng cách nhẹ nhàng nhích đầu dò hướng
dụng này được sử dụng ngày càng nhiều trong thực hành lâm
lên trên. Sử dụng mặt cắt dọc cũng cho phép xác định rõ bướu
sàng [4], [6]. Siêu âm đáy chậu trong chuyển dạ cũng có thể
huyết thanh và dấu hiệu chồng xương (nếu có).
dùng để chẩn đoán những bất thường trong chuyển dạ và
tiên lượng khả năng thành công của sinh đường âm đạo
nhằm cải thiện kết cục của mẹ và thai là việc làm cần thiết [7], [6].
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Thực hiện nghiên cứu thuần tập các trường hợp sản phụ
mang thai đủ tháng, từ 37 tuần 0 ngày đến 41 tuần 6 ngày,
theo dõi chuyển dạ giai đoạn II tại Khoa Cấp cứu - Sinh, Trung
Trần Thị Thuỳ Trang và cs. Tạp chí Phụ sản 2024; 22(1): 50-55. doi: 10.46755/vjog.2024.1.1685 51 lOMoAR cPSD| 36844358
Số liệu được nhập, xử lý và phân tích bằng phần mức ý nghĩa thống kê p < 0,05, sử dụng phép phân tích mềm SPSS 20.0.
Kiểm định Khi bình phương hoặc hồi quy logistic đa biến để phân tích các yếu tố liên kiểm định hiệu chỉnh Fisher (Fisher Exact
Test) được quan đến kết cục chuyển dạ với mức ý nghĩa thống sử dụng để kiểm định sự khác biệt 2 hay nhiều tỷ lệ với kê p < 0,05. 3. KẾT QUẢ
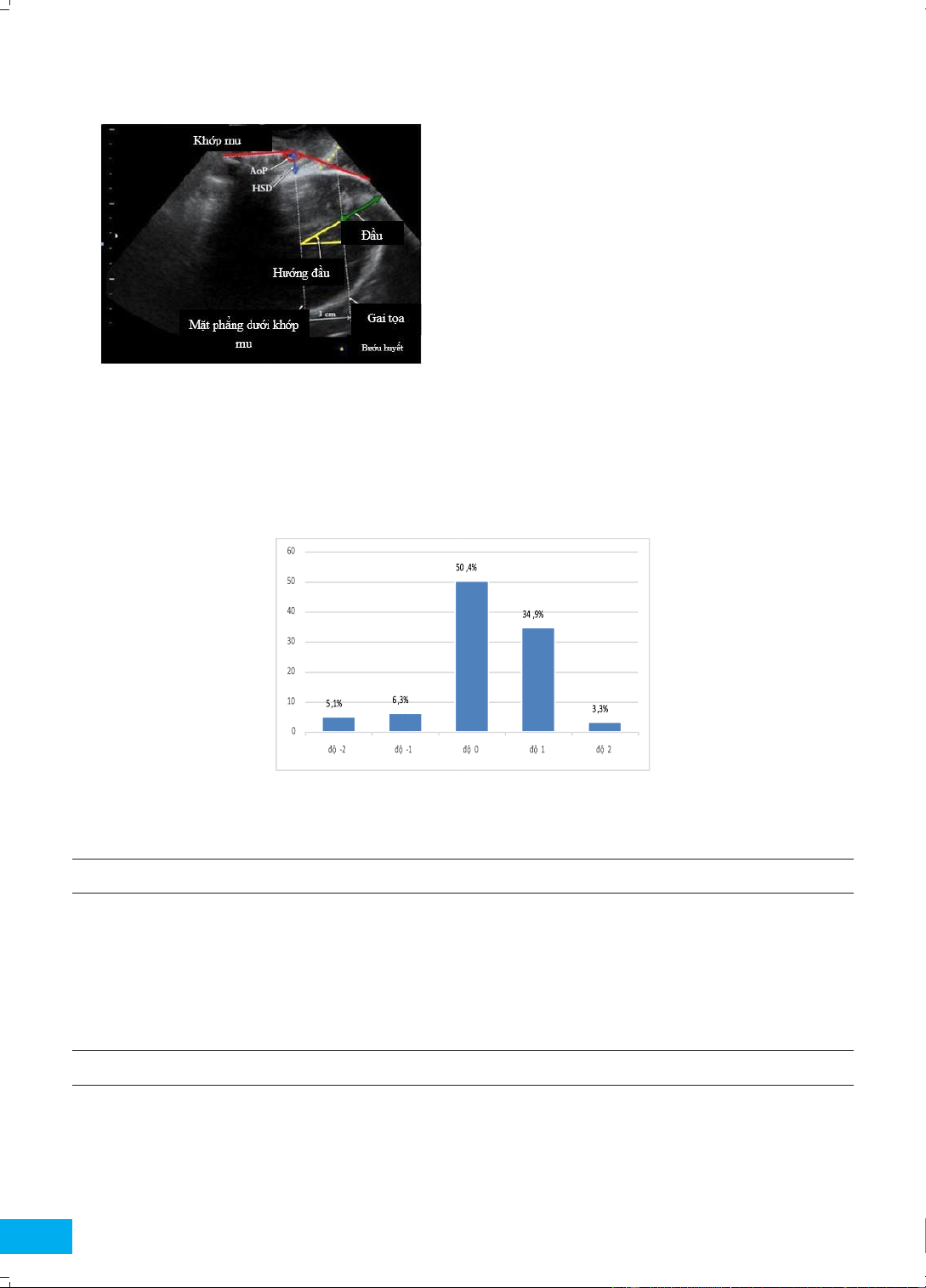
3.1. Độ lọt theo phân độ lọt Delle qua khám lâm sàng khi bước vào giai đoạn II Biểu đồ 3.1.
Phân độ lọt Delle khi bước vào giai đoạn II chuyển dạ
Khi bắt đầu bước vào giai đoạn II, thăm khám lâm sàng có độ lọt ở mức 0 chiếm tỷ lệ 50,4%.
3.2. Thời gian rặn sổ trong trường hợp sinh đường âm đạo (n = 242)
Bảng 3.1. Phân bố thời gian rặn sổ Đặc điểm Số lượng (n) Tỷ lệ % < 30 phút 38 15,7 30 - 45 phút 107 44,2 46 - 60 phút 63 26,0 Thời gian rặn sổ > 60 phút 34 14,0 Trung bình 43,97 ± 15,00 Tổng số 242 100
Trong 242 trường hợp sinh đường âm đạo, thời gian rặn sổ từ 30 - 45 phút chiếm tỷ lệ cao nhất, trung bình thời
Trần Thị Thuỳ Trang và cs. Tạp chí Phụ sản 2024; 22(1): 50-55. doi: 10.46755/vjog.2024.1.1685 52 lOMoAR cPSD| 36844358
gian rặn sổ là 43,97 ± 15,00 phút.
3.3. Liên quan giữa góc tiến triển và độ lọt trên lâm sàng
Bảng 3.2. Liên quan giữa góc tiến triển và độ lọt trên lâm sàng
Góc tiến triển < 120°
Góc tiến triển ≥ 120° n n -2, -1 26 83,9 5 16,1 0 6 4,4 131 95,6 < 0,001 1, 2 1 1,0 103 99,0 Tổng 33 12,1 239 87,9
Có mối liên quan có ý nghĩa thống kê giữa độ lọt Dell và góc tiến triển với p < 0,05.
3.4. Mối liên quan giữa góc tiến triển > 120° đo trên siêu âm đáy chậu và phương thức sinh
Bảng 3.3. Mối liên quan giữa góc tiến triển ≥ 120° đo trên siêu âm đáy chậu và phương pháp sinh n n Góc < 120° 7 21,2 26 78,8 - 1 Góc tiến triển 218,2 (AoP) Góc ≥ 120° 235 98,3 4 1,7 < 0,001 (59,9 - 795,5)
Góc tiến triển với kết cục sinh đường âm đạo hay MLT có mối liên quan có ý nghĩa thống kê (p < 0,001).
3.5. Phân tích đa biến các yếu tố liên quan kết cục chuyển dạ
Bảng 3.4. Bảng phân tích đa biến các yếu tố liên quan kết cục chuyển dạ Góc tiến triển
Bảng 3.5. Giá trị tiên lượng sinh đường âm đạo của góc tiến triển ≥ 120° Đặc điểm
Sinh đường âm đạo Mổ lấy thai Tổng cộng
Trần Thị Thuỳ Trang và cs. Tạp chí Phụ sản 2024; 22(1): 50-55. doi: 10.46755/vjog.2024.1.1685 53 lOMoAR cPSD| 36844358 lượt là 97,1% và 88,7%.
- Giá trị tiên đoán dương và giá trị tiên đoán âm của góc tiến triển ≥ 120° trên siêu âm qua đáy chậu để tiên đoán sinh
đường âm đạo lần lượt là 98,3% và 78,8%.
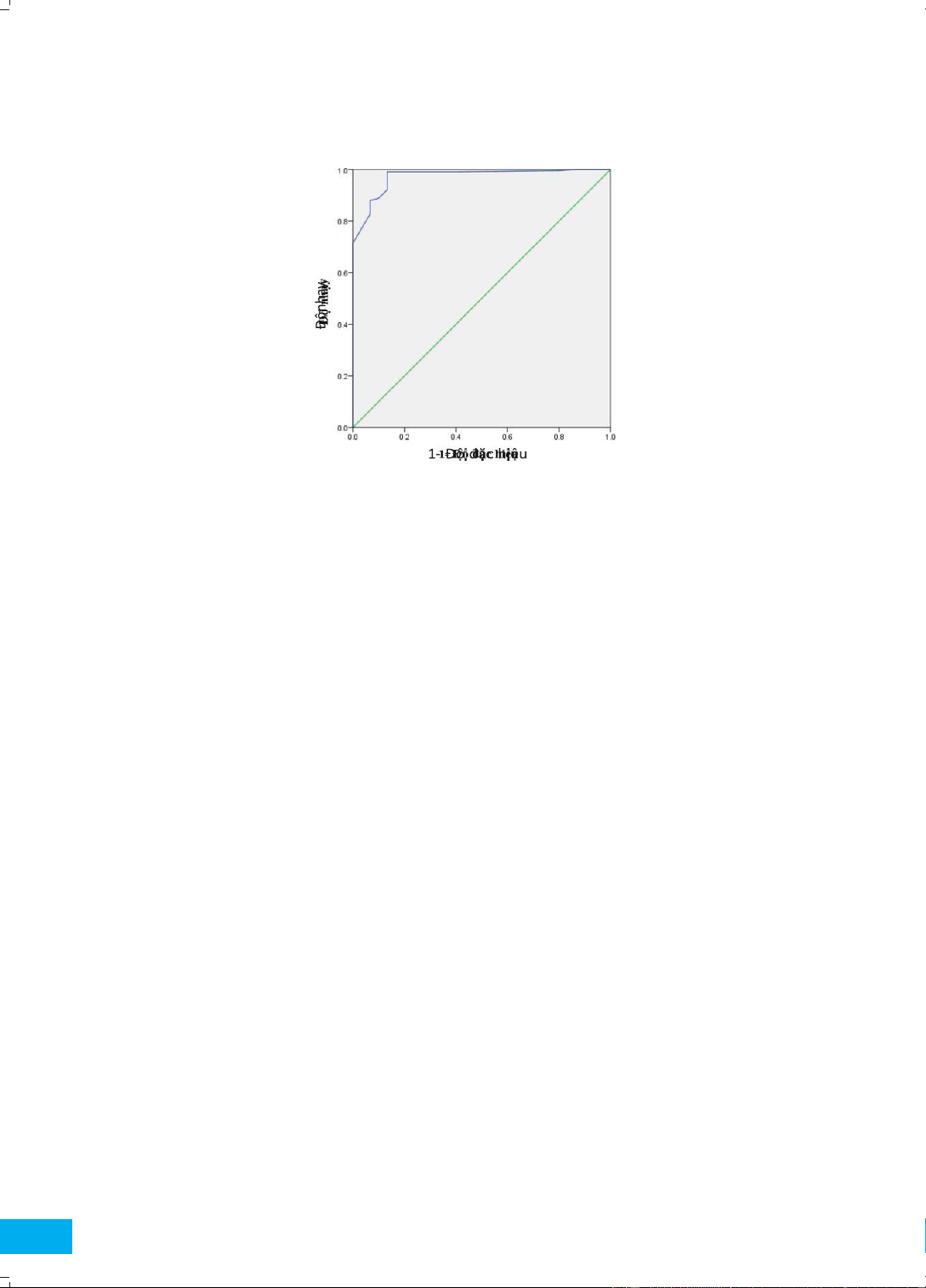
Biểu đồ 3.2. Đường cong ROC thể hiện giá trị tiên lượng sinh đường âm đạo của góc tiến triển trên siêu âm
đáy chậu trong giai đoạn II chuyển dạ
Diện tích dưới đường cong ROC (AUC) của siêu âm đến 0,997. Trong nghiên cứu này, giá trị góc tiến triển tối đáy chậu trong
giai đoạn II chuyển dạ đánh giá sinh ưu là 117° với độ nhạy, độ đặc hiệu đối với sinh đường đường âm đạo là 0,973 với khoảng
tin cậy 95 từ 0,949 âm đạo là 99,2% và 86,7%. 4. BÀN LUẬN
Trong quá trình nghiên cứu một vài thông số, Tutschek và
4.1. Độ lọt theo phân độ lọt Delle qua khám lâm sàng
cộng sự tìm thấy khi đầu lọt mức 0 thì tương ứng với góc AoP
khi bước vào giai đoạn II = 116° [11].
Khi bước vào giai đoạn II chuyển dạ, khám lâm sàng độ
Độ lọt trên siêu âm đáy chậu tính được trên công thức hồi
lọt của thai nhi trên lâm sàng được đánh giá để theo dõi độ
quy với góc tiến triển: Độ lọt (trên siêu âm đáy chậu) (cm) =
xuống của ngôi thai, là một yếu tố tiên lượng cuộc đẻ, ảnh
AoP (0 ) x 0,0937 – 10,911 [11], [12].Theo nghiên cứu của
hưởng đến tiếp tục theo dõi rặn sổ hay sinh thủ thuật hay mổ
Minjagi (2019) đối với góc tiến triển hẹp (AoP < 96°) và kiểu
lấy thai. Trong nghiên cứu của chúng tôi, các trường hợp đầu
thế chẩm sau thì nguy cơ mổ lấy thai cao vì chuyển dạ sẽ vào
chưa lọt chiếm tỷ lệ 11,4%. Đa số ngôi thai ngang mức 0
trường hợp đẻ khó [13].
chiếm 50,4%. Kết quả này của chúng tôi có độ lọt khi bước
Có mối liên quan có ý nghĩa thống kê giữa góc tiến triển,
vào giai đoạn II cao hơn so với nghiên cứu của Trương Hữu
khoảng cách đầu đáy chậu, hướng đầu thai nhi với kết cục
Trí [10] vì tác giả này chỉ nghiên cứu trên đối tượng con so,
sinh đường âm đạo (p < 0,05). Trong Bảng 3.4: Nhóm bệnh
còn chúng tôi nghiên cứu trên cả hai đối tượng con so và con
nhân có góc tiến triển ≥ 120° có khả năng sinh đường âm đạo rạ.
cao hơn so với nhóm có góc tiến triển < 120° và gấp 32 lần
4.2. Thời gian rặn sổ trong trường hợp sinh đường âm
(OR = 32,26; 95KTC: 3,04 - 342,16, p = 0,004). đạo
Kết quả nghiên cứu của chúng tôi cũng khá tương đồng
Nghiên cứu của chúng tôi có có kết quả thời gian rặn sổ
với các nghiên cứu ghi nhận siêu âm đo góc tiến triển và
trung bình là 43,97 ± 15,00 phút, cao hơn so với với kết quả
phương thức sinh của sản phụ [7], [14]. Ahn Ki Hoon và cộng
nghiên cứu của Trương Hữu Trí [10] do một phần độ lọt khi
sự ghi nhận mối tương quan giữa góc tiến triển và kết quả
khám lâm sàng khi bắt đầu chuyển dạ của tôi cao hơn của tác
chuyển dạ bằng phương pháp MLT hoặc sinh đường âm đạo, giả.
trong đó tác giả ghi nhận những sản phụ kết thúc chuyển dạ
4.3. Liên quan giữa góc tiến triển và độ lọt trên lâm
bằng phương pháp MLT có góc tiến triển qua siêu âm đáy sàng
chậu thấp hơn có ý nghĩa thống kê so với những sản phụ sinh
Từ Bảng 3.2, chúng tôi nhận thấy có mối liên quan có ý
đường âm đạo [9]. Tác giả Arthuis (2015) nhận thấy trên 50%
nghĩa thống kê giữa độ lọt Dell và góc tiến triển với p < 0,05.
sản phụ có góc tiến triển lớn hơn 110° đầu thai nhi có thể ở
nghang mức hai gai tọa [3].
Trần Thị Thuỳ Trang và cs. Tạp chí Phụ sản 2024; 22(1): 50-55. doi: 10.46755/vjog.2024.1.1685 54 lOMoAR cPSD| 36844358
Kết quả nghiên cứu tương đồng với Khalil giá trị góc tiến 8.
Henrich W, Dudenhausen J, Fuchs I, Kämena A,
triển 113° có tiên lượng sinh đường âm đạo có độ nhạy
Tutschek B. Intrapartum translabial ultrasound (ITU):
63,4% và độ đặc hiệu 100% [15]. Theo nghiên cứu của Malik
sonographic landmarks and correlation with successful
(2020) thì góc xuống của thai ở vị trí 116° hoặc hơn có thể
vacuum extraction. Ultrasound in Obstetrics and Gynecology.
tiên đoán sinh ngã âm đạo thành công trong hai giờ [16]. 2006;28(6):753–60. 9.
Amin MA, Eltomey MA, El-Dorf AA. Role of 5. KẾT LUẬN
transperineal ultrasound measurements in women with
Góc tiến triển (AoP) có mối liên quan với độ lọt trên khi
prolonged second stage of labor as predictors of the mode of
thăm khám lâm sàng khi mới bắt đầu chuyển dạ giai đoạn II.
delivery. The Egyptian Journal of Radiology and Nuclear
Góc tiến triển ≥ 120° có khả năng sinh đường âm đạo cao hơn
Medicine /The Egyptian Journal of Radiology and Nuclear
so với nhóm có góc tiến triển < 120° gấp 32 lần (OR = 32,26;
Medicine. 2014 Dec 1;45(4):1295–9.
KTC 95%: 3,04 - 342.16), p = 0,004). Góc tiến triển ≥ 120° trên 10.
Trương Hữu Trí. Nghiên cứu kết quả kết thúc giai
siêu âm qua đáy chậu để tiên đoán sinh đường âm đạo với
đoạn chuyển dạ và một số yếu tố ảnh hưởng ở sản phụ sinh
độ nhạy là 97,1%, độ đặc hiệu là 88,7%, giá trị tiên đoán
con so. Luận văn thạc sĩ bác sĩ nội trú. Trường Đại học Y -
dương là 98,3%, giá trị tiên đoán âm là 78,8%. Diện tích dưới
Dược Huế; 2019, tr. 45-58.
đường cong (AUC) của siêu âm đáy chậu trong giai đoạn II 11.
Tutschek B, Braun T, Chantraine F, Henrich W. A
chuyển dạ đánh giá sinh đường âm đạo là 0,973 với khoảng
study of progress of labour using intrapartum translabial
tin cậy 95 từ 0,949 đến 0,997. Giá trị góc tiến triển tối ưu là
ultrasound, assessing head station, direction, and angle of
117° với độ nhạy, độ đặc hiệu đối với sinh đường âm đạo lần
descent. BJOG: An International Journal of Obstetrics & lượt là 99,2% và 86,7%.
Gynaecology. 2010 Nov 18;118(1):62–9. 12.
Tutschek B, Torkildsen EA, Eggebø TM. Comparison
TÀI LIỆU THAM KHẢO
between ultrasound parameters and clinical examination to
1. Nguyễn Vũ Quốc Huy, Cao Ngọc Thành, Lê Minh Tâm,
assess fetal head station in labor. Ultrasound in Obstetrics &
Trương Quang Vinh.Sinh lý chuyển dạ, Giáo trình Sản Phụ
Gynecology. 2013 Mar 14;41(4):425–9.
khoa - Dành cho đào tạo Sau đại học, tập I -Sản khoa, NXB Đại 13.
Minajagi PS, Srinivas SB, Hebbar S. Predicting the
học Huế; 2022,tr. 45-60. 2. Adam G, Sirbu O, Voicu C, Dominic
Mode of Delivery by Angle of Progression (AOP) before the
D, Tudorache S, N Cernea. Intrapartum ultrasound
Onset of Labor by Transperineal Ultrasound in Nulliparous
assessment of fetal head position, tip the scale: natural or
Women. Current Women s Health Reviews. 2020 Jan
instrumental delivery? PubMed. 2014 Jan 1; 21;16(1):39–45. 3.
Arthuis CJ, Perrotin F, Patat F, Brunereau L, Simon 14.
Levy R, Zaks S, Ben-Arie A, Perlman S, Hagay Z,
EG. Computed tomographic study of anatomical relationship
Vaisbuch E. Can angle of progression in pregnant women
between pubic symphysis and ischial spines to improve
before onset of labor predict mode of delivery? Ultrasound
interpretation of intrapartum translabial ultrasound.
in Obstetrics & Gynecology. 2012 Aug 22;40(3):332–7.
Ultrasound in Obstetrics & Gynecology. 2016 Dec;48(6):779– 15.
Khalil O, Elbadawi E, Abdelnaby M, Zayed LH. 85.
Assessment of the progress of labor by the use of 4.
Barbera AF, Imani F, Becker T, Lezotte DC, Hobbins
intrapartum ultrasound. Alexandria Journal of Medicine.
JC. Anatomic relationship between the pubic symphysis and 2012 Dec 1;48(4):295–301.
ischial spines and its clinical significance in the assessment of 16.
Malik R, Singh S. Measurement of Angle of Descent
fetal head engagement and station during labor. Ultrasound
(AOD) by Transperineal Ultrasound in Labour to Predict
in Obstetrics and Gynecology. 2009 Mar;33(3):320–5.
Successful Vaginal Delivery. Journal of Obstetrics and 5.
Phan Chí Thành, Phạm Huy Hiền (2018). Ứng dụng
Gynaecology of India [Internet]. 2020 Apr 1 [cited 2023 Oct
siêu âm tầng sinh môn đo góc tiến triển trong chẩn đoán độ 2];70(2):126–32.
lọt tại bệnh viện Phụ sản Trung Ương Hà Nội.Tạp chí phụ sản. 2018;14 (1): 46-49. 6.
Gilboa Y, Kivilevitch Z, Spira M, Kedem A, Katorza E,
Moran O, et al. Head progression distance in prolonged
second stage of labor: relationship with mode of delivery and
fetal head station. Ultrasound in Obstetrics & Gynecology. 2013 Mar 13;41(4):436–41. 7.
Trần Thị Thanh Thủy, Huỳnh Nguyễn Khánh Trang.
Giá trị siêu âm qua đáy chậu trong giai đoạn 2 chuyển dạ
đánh giá kết cục sanh đường âm đạo. Tạp chí Y học TP Hồ Chí Minh. 2017;22 (1).
Trần Thị Thuỳ Trang và cs. Tạp chí Phụ sản 2024; 22(1): 50-55. doi: 10.46755/vjog.2024.1.1685 55



