






Preview text:
Nghiên cứu
Y Học TP. Hồ Chí Minh * T p 24 * S ậ ố 6 * 2020
ĐẶC ĐIỂM BỆNH NHÂN VÀ VI KHUẨN
GÂY VIÊM PHỔI CỘNG ĐỒNG TẠI BỆNH VIỆN NGUYỄN TRÃI,
THÀNH PHỐ HỒ CHÍ MINH
Nguyễn Thiên Dung1, Nguyễn Như Hồ1,2 TÓM TẮT
Đặt vấn đề: Viêm phổi cộng đồng là một bệnh lý thường gặp với tỷ lệ n ậ
h p viện và tử vong cao. Vi khuẩn
gây viêm phổi cộng đồng đang có xu hướng gia tăng đề kháng kháng sinh do đó cần phải cập nhật dữ liệu thường
xuyên nhằm lựa chọn kháng sinh điều trị phù hợp. Mục tiêu nghiên cứu nhằm khảo sát đặc điểm viêm phổi và
đặc điểm vi sinh của bệnh nhân viêm phổi cộng đồng nhập v ệ
i n tại bệnh viện Nguyễn Trãi.
Phương pháp nghiên cứu: Nghiên cứu cắt ngang mô tả trên 684 hồ sơ bệnh án của bệnh nhân được chẩn
đoán viêm phổi cộng đồng nhập viện điều trị tại bệnh viện Nguyễn Trãi từ tháng 12/2018 đến tháng 12/2019.
Kết quả: Tuổi trung vị của dân số nghiên cứu là 77 (65 – 84), nam giới chiếm 45,9%. Hầu hết bệnh nhân có
ít nhất một bệnh mắc kèm, trong đó tăng huyết áp là bệnh thường gặp nhất (82,7%). 59,2% bệnh nhân được
đánh giá viêm phổi nhẹ theo thang điểm CURB-65. Vi khuẩn Gram âm chiếm 68,9% trong các tác nhân gây bệnh
phân lập được từ các mẫu đàm và máu. Các vi khuẩn được phân lập với tỷ lệ cao gồm có Klebsiella pneumoniae
(32,6%), Staphylococcus aureus (19,3%), Escherichia coli (9,6%), Pseudomonas aeruginosa (8,9%), Proteus
mirabilis (5,9%) và Acinetobacter spp. (3,7%). Tỷ lệ vi khuẩn đa kháng chiếm 42,6%. K. pneumoniae còn nhạy
cảm với các kháng sinh nhóm cephalosporin, fluoroquinolone, aminoglydoside, carbapenem và colistin. Tỷ lệ S.
aureus kháng oxacillin là 65%. Acinetobacter spp. chỉ còn nhạy cảm với imipenem và colistin. Nghiên cứu chưa
ghi nhận trường hợp vi khuẩn Gram dương đề kháng vancomycin và vi khuẩn Gram âm đề kháng colistin.
Kết luận: Tỷ lệ vi khuẩn Gram âm phân lập được từ các mẫu xét nghiệm khá cao. Các kháng sinh đầu tay
trong điều trị viêm phổi cộng đồng vẫn còn nhạy cảm tốt trên tác nhân gây bệnh thường gặp tại bệnh viện Nguyễn Trãi.
Từ khóa: viêm phổi cộng đồng, đề kháng kháng sinh ABSTRACT
CHARACTERISTICS OF PATIENTS AND BACTERIA
CAUSING COMMUNITY–ACQUIRED PNEUMONIA
AT NGUYEN TRAI HOSPITAL, HO CHI MINH CITY
Nguyen Thien Dung, Nguyen Nhu Ho
* Ho Chi Minh City Journal of Medicine * Vol. 24 - No. 6 - 2020: 3 4 - 41
Background: Community-acquired pneumonia (CAP) continues to be a major cause of morbidity and
mortality. The increase in antibiotic resistance of bacteria requires a more frequent update on microbiological data
in order to optimize treatment with antibiotics. This study aimed to investigate the demographic and clinical
characteristics of CAP patients and pathogens causing CAP at Nguyen Trai hospital.
Methods: A cross-sectional study was conducted on 684 medical records of inpatients diagnosed with CAP
at Nguyen Trai Hospital from December 2018 to December 2019.
1Khoa Dược, Đại học Y Dược Thành phố Hồ Chí Minh
2Bệnh viện Nguyễn Trãi TP. Hồ Chí Minh
Tác giả liên lạc: TS. Nguyễn Như Hồ ĐT: 0907381818
Email: nhnguyen@ump.edu.vn 34 B - Khoa học Dược
Y Học TP. Hồ Chí Minh * T p 24 * S ậ ố 6 * 2020 Nghiên cứu
Results: The median age of the population was 77 (65 – 84); 45.9% of them were males. Most patients had at
least 1 comorbidity and the most common one was hypertension (82.7%). 59.2% of patients had mild pneumonia
based on CURB-65 score. Gram-negative bacteria accounted for 68.9% of the pathogen isolated from sputum and
blood samples. The most prevalent strains included Klebsiella pneumoniae (32.6%), Staphylococcus aureus
(19.3%), Escherichia coli (9.6%), Pseudomonas aeruginosa (8.9%), Proteus mirabilis (5.9%) and Acinetobacter
spp. (3.7%). 42,6% of the bacteria isolated were multidrug resistant pathogens. Klebsiella pneumoniae were
susceptible to most tested antibiotics. 65% of Staphylococcus aureus were resistant to oxacillin. Acinetobacter
spp. were only susceptible to imipenem and colistin. There was no case resistant to vancomycin or colistin.
Conclusions: High prevalence of Gram-negative bacteria were isolated from biological specimens. The
bacteria causing CAP at Nguyen Trai hospital are still sensitive to the first-line antibiotics for treatment.
Keywords: community-acquired pneumonia, antibiotic resistance ĐẶT VẤN ĐỀ
ĐỐI TƯỢNG - PHƯƠNG PHÁP NGHIÊN CỨU
Viêm phổi cộng đồng là một trong những
Đối tượng nghiên cứu
nguyên nhân gây nhập viện, tử vong và tốn kém
Tiêu chuẩn chọn mẫu
về chi phí y tế hàng đầu trên thế giới(1). Chỉ tính
Bệnh nhân từ 18 tuổi trở lên, được chẩn
riêng tại Hoa Kỳ, viêm phổi cộng đồng gây ra 1,2
đoán viêm phổi điều trị nội trú tại bệnh viện
triệu ca nhập viện mỗi năm và cũng là nguyên
Nguyễn Trãi trong thời gian từ tháng 12/2018
nhân gây tử vong cao nhất trong các bệnh nhiễm
đến tháng 12/2019.
trùng trên đối tượng người cao tuổi (2). Tại Việt
Tiêu chuẩn loại trừ
Nam, viêm phổi cộng đồng chiếm 47% các bệnh
về đường hô hấp dưới với tỷ lệ người trưởng
Bệnh nhân viêm phổi bệnh viện (có chẩn
thành mắc bệnh phải nhập viện ước tính là
đoán viêm phổi sau hơn 48 giờ kể từ lúc nhập
81/100000 người-năm và có sự gia tăng đáng kể
viện); có thời gian điều trị d ớ ư i 5 ngày; nhiễm theo độ tuổi(3).
lao phổi thể đang hoạt động; nhiễm HIV; trốn
Viêm phổi cộng đồng có thể gây ra bởi nhiều
viện hoặc hồ sơ bệnh án không tiếp cận được.
loại tác nhân khác nhau, trong đó thường gặp
Phương pháp nghiên cứu
nhất là Streptococcus pneumoniae. Việc lạm dụng
Thiết kế nghiên cứu
các kháng sinh phổ rộng khiến cho vi khuẩn
Cắt ngang mô tả
ngày càng gia tăng đề kháng với kháng sinh, Cỡ mẫu
dẫn đến sự thất bại trong các phác đồ điều trị(2).
Tất cả bệnh án thỏa tiêu chuẩn chọn mẫu và
Theo báo cáo từ nghiên cứu SOAR giai đoạn
không thuộc tiêu chuẩn loại trừ trong thời gian
2016 – 2018, Việt Nam là quốc gia có tỷ lệ S.
từ 01/12/2018 đến 31/12/2019.
pneumoniae đề kháng cao nhất trong các quốc gia
Đông Nam Á tham gia nghiên cứu và đã xuất
Định nghĩa và quy ước
hiện tình trạng phế cầu kháng fluoroquinolone(4).
Thang điểm CURB-65 được sử dụng để
Với mong muốn cập nhật dữ liệu vi sinh
đánh giá mức độ nặng viêm phổi. Bệnh nhân có
cũng như có thêm cơ sở để lựa chọn kháng
điểm CURB-65 từ 0 – 1 được đánh giá là viêm
sinh trong điều trị viêm phổi cộng đồng,
phổi nhẹ, CURB-65 bằng 2 được đánh giá là
nghiên cứu được thực hiện với mục tiêu khảo
viêm phổi trung bình và CURB-65 từ 3 trở lên
sát đặc điểm dịch tễ, đặc điểm viêm phổi của
được đánh giá là viêm phổi nặng(5).
bệnh nhân cũng như đặc điểm vi sinh và tình
Độ lọc cầu thận ước tính (eGFR) được tính
hình đề kháng kháng sinh in vitro của vi khuẩn
bằng công thức MDRD(6). Công thức tính: eGFR
gây bệnh tại bệnh viện Nguyễn Trãi.
(mL/phút/1,73 m2) = 186 x SCr-1,154 x tuổi-0.203 (x B - Khoa học Dược 35 Nghiên cứu
Y Học TP. Hồ Chí Minh * T p 24 * S ậ ố 6 * 2020
0,742 nếu là nữ). Trong đó, SCr là nồng độ
ước tính < 60 mL/phút/1,73 m2. Đa số bệnh nhân
creatinin huyết thanh, đơn vị: mg/dL
được điều trị tại các khoa Hô hấp, Tim mạch
Bệnh phẩm là mẫu đàm hoặc mẫu máu, được
hoặc Nội tổng hợp. Có 679 bệnh nhân đủ dữ liệu
chỉ định xét nghiệm vi sinh trong vòng 48 giờ kể
để đánh giá các tiêu chí của thang điểm CURB-
từ khi bệnh nhân nhập viện. Tác nhân gây bệnh
65. Trung vị điểm CURB-65 của dân số nghiên
được xác định bằng phương pháp nuôi cấy, các
cứu là 1 (1 – 2), phân bố từ 0 đến 4.
xét nghiệm định danh virus hoặc tác nhân không
Bảng 1. Đặc điểm chung của dân số nghiên cứu (n = 684)
điển hình không được ghi nhận do không được Đặc điểm Phân bố
Tần số (tỷ lệ %)
thực hiện thường quy tại bệnh viện. Tính đề Nam 314 (45,9) Giới tính
kháng của tác nhân gây bệnh được xác định bằng Nữ 370 (54,1) < 65 156 (22,8)
kỹ thuật kháng sinh đồ khoanh giấy khuếch tán. Tuổi 65 – 74 151 (22,1)
Vi khuẩn đa kháng thuốc (MDR) khi không ≥ 75 377 (55,1)
nhạy với ít nhất 3 kháng sinh thuộc 3 nhóm eGFR ≥ 90 125 (18,3) 90 > eGFR ≥ 60 319 (46,7) khác nhau(7). eGFR ban đầu (mL/phút/1,73 60 > eGFR ≥ 45 142 (20,8)
Phương pháp xử lý số liệu m2) 45 > eGFR ≥ 30 57 (8,3) (n = 683) 30 > eGFR ≥ 15 32 (4,7)
Các dữ liệu được nhập, quản lý và lưu trữ eGFR < 15 8 (1,2) 0 6 (0,9)
bằng phần mềm Microsoft Excel 2016. Các phép 1 21 (3,1)
kiểm thống kê được thực hiện bằng phần mềm 2 48 (7,0) Số lượng bệnh 3 96 (14,0)
IBM SPSS 20. Thống kê mô tả được sử dụng để mắc kèm (n = 684) 4 130 (19,0) 5 141 (20,6)
trình bày đặc điểm của mẫu nghiên cứu. Các biến 6 126 (18,4)
định lượng được biểu diễn bằng giá trị trung bình ≥ 7 116 ( 6 1 ,9) Tăng huyết áp 566 (82,7)
± độ lệch chuẩn (TB ± SD) hoặc trung vị (khoảng Bệnh mạch vành 441 (64,5)
tứ phân vị). Các biến định tính được mô tả theo tỷ Bệnh mạch máu não 113 (16,5) Suy tim 134 (19,6)
lệ phần trăm. Loại bệnh kèm Đái tháo đường 230 (33,6) KẾT QUẢ Bệnh thận mạn 57 (8,3) COPD 97 (14,2)
Đặc điểm chung của dân số nghiên cứu Ung thư 38 (5,6) 0 167 (24,4)
Có tổng cộng 684 hồ sơ bệnh án được đưa Chỉ số bệnh mắc 1 257 (37,6) kèm Charlson
vào nghiên cứu. Đặc điểm chung về dịch tễ và 2 137 (20,0) ≥ 3 123 (18,0)
viêm phổi của dân số nghiên cứu được trình bày Nội hô hấp 160 (23,4)
tại Bảng 1. Tuổi trung vị là 77 (65 – 84), dao động Cấp cứu hô hấp 115 (16,8) Nội tim mạch 98 (14,3)
từ 30 đến 103 tuổi. Không có sự chênh lệch quá Nội tổng hợp 86 (12,6)
lớn giữa tỷ lệ nam và nữ. Trung vị eGFR ban Cấp cứu tim mạch 51 (7,5)
đầu là 68 (53,1 – 83,0) mL/phút/1,73 m Lão học 48 (7,0) 2. Hầu hết Nội tiết 34 (5,0)
những bệnh nhân trong nghiên cứu có ít nhất Khoa điều trị Nội thần kinh 33 (4,8)
một bệnh mắc kèm (99,1%). Trung vị số lượng Truyền nhiễm 19 (2,8)
bệnh mắc kèm là 5 (3 – 6), với số lượng cao nhất Nội tiêu hóa 13 (1,9)
và thấp nhất là 11 và 0 bệnh kèm. Tăng huyết áp Nội thận-tiết niệu 12 (1,8)
và bệnh mạch vành là những bệnh thường gặp Nội cơ-xương-khớp 10 (1,5)
nhất của mẫu nghiên cứu. Trung vị chỉ số bệnh Khoa Khác 5 (0,7) 0 99 (14,6)
kèm Charlson được ghi nhận là 1 (1 – 2), dao Viêm phổi nhẹ 1 303 (44,6) Điểm CURB-6 5
động từ 0 đến 9 điểm. Khoảng 35% bệnh nhân (n = 679) Viêm phổi trung bình 2 218 (32,1) 3 48 (7,1)
có chức năng thận suy giảm với độ lọc cầu thận Viêm phổi nặng 4 11 (1,6) 36 B - Khoa học Dược
Y Học TP. Hồ Chí Minh * T p 24 * S ậ ố 6 * 2020 Nghiên cứu
Đặc điểm vi sinh gây bệnh và đề kháng
Enterobacteriaceae, tỷ lệ vi khuẩn tiết ESBL là kháng sinh
15,4% (n = 65). Trong đó: K. pneumoniae 4,5%
Có 351 bệnh nhân được chỉ định xét
nghiệm vi sinh trong vòng 48 giờ kể từ khi
(n = 44), E. coli 46,2% (n = 13) và P. mirabilis 25%
nhập viện (51,3%). Số lượng bệnh nhân có kết
(n = 8). Đặc điểm đề kháng kháng sinh của vi
quả xét nghiệm vi sinh dương tính là 120,
khuẩn gây bệnh được trình bày trong Hình 1 – 5.
trong đó mẫu bệnh phẩm của 110 bệnh nhân
Bảng 3. Tác nhân gây viêm phổi cộng đồng của mẫu
phân lập được 1 tác nhân gây bệnh và mẫu nghiên cứu
bệnh phẩm của 10 bệnh nhân phân lập được Đàm Máu Chung
từ 2 tác nhân gây bệnh trở lên. Thông tin về (n = 121) (n = 14) (n = 135)
mẫu bệnh phẩm và tỷ lệ cấy dương tính được Tên vi khuẩn
Tần Tỷ lệ Tần Tỷ lệ Tần Tỷ lệ
trình bày tại Bảng 2. số (%) số (%) số (%)
Bảng 2. Mẫu bệnh phẩm và tỷ lệ cấy dương tính Vi khuẩn Gram âm Klebsiella Đặc điểm
Tần số Tỷ lệ (%) 42 34,7 2 14,3 44 32,6 pneumoniae Bệnh nhân Chỉ cấy đàm 277 78,9 Escherichia coli 12 9,9 1 7,1 13 9,6 được chỉ định Chỉ cấy máu 31 8,8 cấy vi sinh Pseudomonas 12 9,9 - - 12 8,9 (n = 351) Cấy đàm và máu 43 12,3 aeruginosa Proteus mirabilis 7 5,8 1 7,1 8 5,9 Mẫu bệnh phẩm Đàm 337 81,6 (n = 413) Máu 76 (*) 18,4 Acinetobacter spp. 5 4,1 - - 5 3,7 Tính trên số bệnh nhân 120 34,2 Haemophilus (n = 351) parainfluenzae 4 3,3 - - 4 3,0 Tính trên số mẫu đàm 121 35,9 Moraxella (n = 337) 2 1,7 - - 2 1,5 catarrhalis
Tỷ lệ cấy dương Tính trên số mẫu máu Haemophilus tính 14 18,4 (n = 76) influenzae 1 0,8 - - 1 0,7 Tính trên tổng các mẫu Pseudomonas 1 0,8 1 7,1 2 1,5 bệnh phẩm 135 32,7 spp. (n = 413) Burkholderia spp. 1 0,8 - - 1 0,7 Proteus vulgaris 1 0,8 - - 1 0,7
(*) Có 2 bệnh nhân được chỉ định cấy mẫu máu 2 lần Tổng 88 72,7 5 35,7 93 68,9
Tỷ lệ vi khuẩn Gram âm phân lập được từ
mẫu đàm chiếm 72,7%, trong đó K. pneumoniae
Vi khuẩn Gram dương
chiếm tỷ lệ cao nhất với 34,7%. Đối với mẫu Staphylococcus aureus 19 15,7 7 50,0 26 19,3
máu, vi khuẩn Gram dương chiếm đa số với tỷ Streptococcus
lệ 64,3%, trong đó S. aureus là tác nhân thường pneumoniae 1 0,8 - - 1 0,7
gặp nhất với tỷ lệ 50%. Ngoài ra, có 13 mẫu
phân lập được vi nấm Candida albicans, tất cả Staphylococci coagulase (-) - - 1 7,1 1 0,7
đều từ mẫu đàm, chiếm 9,6% tổng số mẫu
dương tính. Tác nhân gây bệnh được trình bày Streptococci tan - - 1 7,1 1 0,7 huyết β trong Bảng 3. Tổng 20 16,5 9 64,3 29 21,5
Trong 122 chủng vi khuẩn được phân lập, tỷ Vi nấm
lệ vi khuẩn đa kháng chiếm 42,6%. Đối với các Candida albican s 13 10,7 - - 13 9,6 B - Khoa học Dược 37 Nghiên cứu
Y Học TP. Hồ Chí Minh * T p 24 * S ậ ố 6 * 2020
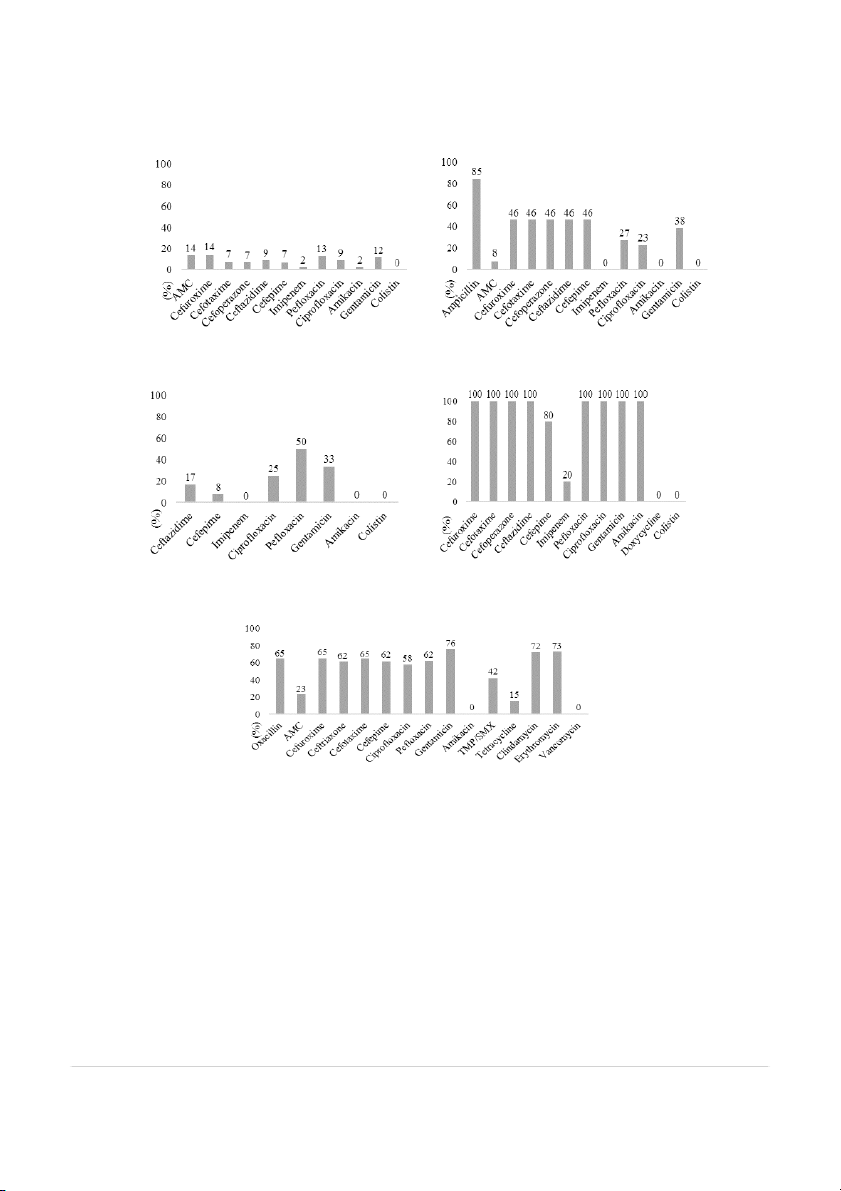
Hnh 1. Tỷ lệ đề kháng (%) của K. pneumoniae
Hnh 2. Tỷ lệ đề kháng (%) của E. coli (n = 13) (n = 44)
Hnh 3. Tỷ lệ đề kháng (%) của P. aeruginosa
Hnh 4. Tỷ lệ đề kháng (%) của Acinetobacter spp. (n = 12) (n = 5)
Hnh 5. Tỷ lệ đề kháng (% )của S. aureus (n = 26)
AMC: amoxicillin/clavulanate; TMP/SMX: trimethoprim/sulfamethoxazole BÀN LUẬN
bài tiết chất nhầy đường hô hấp, hệ miễn dịch
Đặc điểm chung của dân số nghiên cứu
suy giảm hoặc mắc các bệnh lý làm giảm chức
Dân số nghiên cứu có tuổi trung vị là 77
năng của tim hoặc phổi. Giới tính của dân số
(65 – 84) với bệnh nhân từ 65 tuổi trở lên chiếm
nghiên cứu không có sự chênh lệch quá lớn giữa
đa số (77,2%). Kết quả này cao hơn so với kết
nam và nữ, tương đồng với các nghiên cứu trước
quả một số nghiên cứu khác tại Việt Nam
đây tại Việt Nam(3,8). Có 99,1% dân số nghiên cứu (3,8,9).
có ít nhất một bệnh mắc kèm, trong đó thường
Tuổi cao là một yếu tố nguy cơ mắc bệnh do sự
gặp nhất là các bệnh tim mạch. Các bệnh mắc
suy giảm các phản xạ hầu họng, giảm khả năng 38 B - Khoa học Dược
Y Học TP. Hồ Chí Minh * T p 24 * S ậ ố 6 * 2020 Nghiên cứu
kèm như bệnh hô hấp hoặc tim mạch mạn tính,
không thể đánh giá tính hợp lý của việc chỉ định
bệnh mạch máu não và bệnh thận mạn đều là
xét nghiệm vi sinh trong nghiên cứu hiện tại. Tỷ
những yếu tố có liên quan đến sự tăng khả năng
lệ xét nghiệm vi sinh dương tính của bệnh nhân
mắc viêm phổi cộng đồng đã được ghi nhận
trong nghiên cứu là 35,9%, tương tự kết quả
trong y văn(10). Trung vị điểm Charlson trong
nghiên cứu của Lê Tiến Dũng tại bệnh viện Đại
nghiên cứu là 1 (1 – 2), trong đó tỷ lệ bệnh nhân
học Y Dược thành phố Hồ Chí Minh (34,6%)(1 )3.
có điểm Charlson từ 1 trở lên là 75,6%. Tuy
Tỷ lệ cấy máu dương tính của mẫu nghiên cứu
nhiên, nhiều bệnh khác được ghi nhận trong dân
là 18,4%, tuy thấp nhưng tương đồng với dữ l ệ i u
số nghiên cứu với tỷ lệ khá cao như tăng huyết
được ghi nhận trong y văn (khoảng 14%), vì
áp, trào ngược dạ dày-thực quản nhưng không
không phải tác nhân gây bệnh nào cũng có khả
nằm trong tiêu chí đánh giá của thang điểm
năng xâm nhập vào máu và đôi khi có trường
Charlson. Phần lớn bệnh nhân nhập viện vì viêm
hợp dương tính giả vì tạp nhiễm(1 )2.
phổi cộng đồng được điều trị tại các khoa Hô
Vi khuẩn Gram âm chiếm đa số trong các tác
hấp, Tim mạch và Nội tổng hợp. Điều này phù
nhân gây bệnh phân lập được (68,9%), tương tự
hợp với đặc điểm của bệnh đang nghiên cứu là
kết quả nghiên cứu tại bệnh viện đa khoa khu
một bệnh cấp tính về đường hô hấp và phù hợp
vực Củ Chi (75,5%)(9). Tuy nhiên, các nghiên cứu
với đặc điểm dân số nghiên cứu có tuổi cao và
khác tại bệnh viện Thống Nhất và bệnh viện Đại
mắc nhiều bệnh kèm, đặc biệt là bệnh tim mạch.
học Y Dược thành phố Hồ Chí Minh đã ghi nhận
Đánh giá bằng thang điểm CURB-65, tỷ lệ bệnh
vi khuẩn Gram dương chiếm tỷ lệ cao hơn
nhân viêm phổi cộng đồng mức độ nhẹ, trung (54,2% và 58%)(1 ,31 )4.
bình và nặng lần lượt là 59,2%, 32,1% và 8,7%.
Các vi khuẩn chiếm tỷ lệ cao trong nghiên
Tỷ lệ viêm phổi nặng được ghi nhận thấp hơn so
cứu của chúng tôi gồm có K. pneumoniae (32,6%),
với trong nghiên cứu của Lê Tiến Dũng
S. aureus (19,3%), E. coli (9,6%), P. aeruginosa
(21,8%)(8). Điều này có thể do bệnh nhân viêm
(8,9%), P. mirabilis (5,9%) và Acinetobacter spp.
phổi nhẹ (CURB-65 từ 0 – 1) trong nghiên cứu của
(3,7%). Các vi khuẩn thường gặp trong viêm
chúng tôi chiếm tỷ lệ khá cao mặc dù theo các
phổi cộng đồng được ghi nhận trong y văn như
hướng dẫn tham khảo, các đối tượng này có thể
S. pneumoniae, H. influenzae và M. catarrhalis được
được điều trị ngoại trú(1 ,112). Trên thực tế, đa số các
phân lập với tỷ lệ rất thấp (lần lượt là 0,7%, 0,7%
bệnh nhân trong nghiên cứu này đều có nhiều
và 1,5%). Nghiên cứu đa trung tâm của
bệnh mắc kèm. Viêm phổi có thể làm nặng thêm
Phạm Hùng Vân và cộng sự tại Việt Nam cũng
các tình trạng bệnh kèm, do đó bệnh nhân cần
báo cáo kết quả tương tự với tỷ lệ phát hiện
được điều trị nội trú dù có điểm CURB-65 thấp.
S. pneumoniae, H. influenzae và M. catarrhalis bằng
Đặc điểm vi sinh gây bệnh và đề kháng
phương pháp nuôi cấy lần lượt là 0%, 1,11% và kháng sinh
0,37%(1 )5. Nguyên nhân có thể do các vi khuẩn
Có 51,3% số bệnh nhân được chỉ định xét
cộng đồng như S. pneumoniae rất khó mọc và
nghiệm vi sinh trong vòng 48 giờ sau khi
nhạy cảm với môi trường bên ngoài cơ thể nên
nhập viện. Các hướng dẫn hiện hành không
khó có thể phân lập bằng phương pháp nuôi
quy định làm xét nghiệm vi sinh thường quy
cấy. Ngược lại, S. aureus và các vi khuẩn Gram
đối với bệnh nhân viêm phổi cộng đồng trừ
âm hiếu khí rất dễ phát hiện bằng phương pháp
những trường hợp viêm phổi nặng hoặc xác
nuôi cấy thông thường(1 )6. Do đó, cùng với tỷ lệ
định bệnh nhân có nguy cơ nhiễm MRSA
phát hiện các vi khuẩn gây bệnh cộng đồng
hoặc Pseudomonas aeruginosa. Tuy nhiên, khó có
thấp, tỷ lệ các vi khuẩn dễ mọc như S. aureus,
thể xác định chính xác bệnh nhân có yếu tố nguy
K. pneumoniae hay E. coli có thể sẽ cao hơn thực
cơ nhiễm các vi khuẩn trên hay không nên
tế. Ngoài ra, bệnh nhân có thể đã dùng kháng B - Khoa học Dược 39 Nghiên cứu
Y Học TP. Hồ Chí Minh * T p 24 * S ậ ố 6 * 2020
sinh ngoại trú trước khi nhập viện làm giảm khả
carbapenem vẫn là lựa chọn ưu tiên trong
năng phát hiện các vi khuẩn gây bệnh cộng
trường hợp bệnh nhân nhiễm vi khuẩn tiết
đồng(1 )7. Mặt khác, phương pháp nuôi cấy định
ESBL nhưng cần phải cẩn trọng không được
danh vi khuẩn hiện đang áp dụng tại bệnh viện
lạm dụng để không làm gia tăng tỷ lệ đề kháng có thể có độ n ạ
h y và độ đặc hiệu kém hơn của vi khuẩn.
phương pháp khác. Ví dụ kỹ thuật PCR đã được
P. aeruginosa đề kháng thấp với các
chứng minh là có thể cho kết quả nhanh và phát
cephalosporin có tác dụng trên trực khuẩn mủ
hiện tốt các vi khuẩn khó mọc trong nhiều
xanh như ceftazidime (17%) và cefepime (8%).
nghiên cứu trước đây (3,15).
Nhóm fluoroquinolone bị đề kháng với tỷ lệ cao
Tỷ lệ vi khuẩn đa kháng được ghi nhận
hơn: ciprofloxacin (25%), pefloxacin (50%).
trong nghiên cứu là 42,6%, thấp hơn kết quả
Trong nhóm aminoglycoside, gentamicin bị đề
nghiên cứu của Lê Tiến Dũng (53%)(13).
kháng 33%, amikacin chưa bị đề kháng. Vi
K. pneumoniae có tỷ lệ đề kháng dưới 15%
khuẩn vẫn còn nhạy cảm hoàn toàn với
đối với amoxicillin/clavulanate, cephalosporin
thế hệ 2, 3, 4 và fluoroquinolone. Nhóm imipenem và colistin.
aminoglycoside cũng ít bị đề kháng với tỷ lệ
Acinetobacter spp. được phân lập trong nghiên
kháng amikacin là 2% và gentamicin là 12%. Vi
cứu đều là vi khuẩn đa kháng. Vi khuẩn có tỷ lệ đề
khuẩn vẫn còn nhạy cảm với imipenem (98%)
kháng 100% với các kháng sinh cephalosporin
và colistin (100%). Các nghiên cứu trước đây (cefuroxime, cefotaxime, cefoperazone,
tại Việt Nam về tác nhân gây viêm phổi cộng ceftazidime), fluoroquinolone (ciprofloxacin,
đồng đã báo cáo K. pneumoniae đề kháng cao
pefloxacin) và aminoglycoside (gentamicin,
hơn đối với nhiều nhóm kháng sinh, bao gồm
amikacin). Imipenem và colistin là các kháng sinh
cephalosporin thế hệ 2, 3, 4 (40 - 55%),
ít hoặc không bị đề kháng với tỷ lệ n ạ h y cảm lần
fluoroquinolone (20 - 38%), aminoglycoside
lượt là 80% và 100%. Nghiên cứu tại bệnh viện đa
(9 – 20%), carbapenem (20 – 33%), riêng
khoa khu vực Củ Chi năm 2018 cũng đã ghi nhận
colistin vẫn còn nhạy cảm 100%(9,13,14). Kết
tình trạng đề kháng tương tự của Acinetobacter spp.
quả nghiên cứu của chúng tôi cho thấy các
với tỷ lệ đề kháng các kháng sinh được khảo sát
kháng sinh ưu tiên lựa chọn trong điều trị viêm
trừ colistin từ 87,5 – 100%(9). Các phối hợp kháng
phổi cộng đồng như amoxicillin/clavulanate,
sinh chứa sulbactam đóng vai trò quan trọng trong
cephalosporin và fluoroquinolone vẫn có tác
nhiễm khuẩn do Acinetobacter spp. nhờ hoạt tính
dụng tốt trên K. pneumoniae. Carbapenem, diệt khuẩn tự nhiên. Tuy nhiên,
aminoglycoside hay colistin chỉ nên được
ampicillin/sulbactam hay cefoperazone/sulbactam
dùng sau khi đã thất bại với kháng sinh đầu
không được xét nghiệm thường quy trong
tiên để hạn chế nguy cơ đề kháng.
kháng sinh đồ tại bệnh viện Nguyễn Trãi.
E. coli có tỷ lệ đề kháng tương tự với kết quả
Tỷ lệ S. aureus đề kháng oxacillin được ghi
các nghiên cứu khác tại Việt Nam(1 ,314). Vi khuẩn
nhận là 65%, thấp hơn kết quả các nghiên cứu
E. coli tiết ESBL thường gặp trong các mẫu E. coli
trước đây tại bệnh viện Thống Nhất và bệnh viện
được phân lập (46,2%), nhưng nhìn chung vẫn
đa khoa khu vực Củ Chi(9,14). Các kháng sinh
còn nhạy cảm với kháng sinh nhóm carbapenem
thường dùng trong các phối hợp điều trị nhiễm
như imipenem (nhạy cảm 100%). Một nghiên
khuẩn do MRSA cộng đồng cũng đã có tình trạng
cứu đa trung tâm thực hiện bởi Phạm Hùng Vân
và nhóm nghiên cứu MIDAS cũng đã báo cáo
bị đề kháng như trimethoprim/sulfamethoxazole
kết quả tương tự về tỷ lệ đề kháng của E. coli với
(42%) và clindamycin (72%). Các kháng sinh ít bị
imipenem (1,2%)(18). Do đó, kháng sinh nhóm
đề kháng gồm có amoxicil in/clavulanate (23%) 40 B - Khoa học Dược
Y Học TP. Hồ Chí Minh * T p 24 * S ậ ố 6 * 2020 Nghiên cứu
và tetracycline (15%). Chúng tôi chưa ghi nhận
bacteria: an international expert proposal for interim standard
definitions for acquired resistance. Clinical Microbiology and
trường hợp S. aureus đề kháng vancomycin.
Infection, 18(3):268-281. KẾT LUẬN 8.
Lê Tiến Dũng (2016). Các hệ t ố
h ng thang điểm đánh giá mức
độ nặng ở viêm phổi cộng đồng. Y Học Thành Phố Hồ Chí Minh,
Vi khuẩn Gram âm chiếm đa số trong các tác 20(S2):248-253. 9.
Nguyễn Thị Hoàng Yến, Đặng Nguyễn Đoan Trang (2020).
nhân gây bệnh phân lập được, trong đó thường
Khảo sát việc sử dụng kháng sinh trong điều trị viêm phổi
gặp nhất là K. pneumoniae. Các kháng sinh lựa
cộng đồng trên bệnh nhân nội trú tại bệnh viện đa khoa khu
chọn ưu tiên trong điều trị viêm phổi cộng đồng
vực Củ Chi. Y Học Thành Phố Hồ Chí Minh, 24(2):32-38 .
10. Torres A, Peetermans WE, Viegi G, et al (2013). Risk factors for
vẫn còn nhạy cảm cao với K. pneumoniae. Mặc dù
community-acquired pneumonia in adults in Europe: a
tỷ lệ đa kháng chiếm khoảng 40%, các vi khuẩn
literature review. Thorax, 68(11):1057-1065.
11. Bộ Y Tế (2015). Hướng dẫn sử dụng kháng sinh, pp. 76-81. Nhà
vẫn còn nhạy cảm với carbapenem,
Xuất Bản Y Học, Hà Nội.
aminoglycoside, vancomycin và colistin. Việc sử
12. Mandell LA, Wunderink RG, Anzueto A, et al (2007).
dụng kháng sinh kinh nghiệm có thể dựa trên cơ
Infectious diseases society of America/American thoracic
society consensus guidelines on the management of
sở này để đạt được hiệu quả tối ưu.
community-acquired pneumonia in adults. Clinical Infectious
Lời cảm ơn: Nhóm nghiên cứu chân thành
Diseases, 44(S2):S27-S72.
13. Lê Tiến Dũng, Nguyễn Minh Mẫn (2016). Đề kháng in vitro vi
cảm ơn ban Giám đốc và phòng Kế hoạch
khuẩn gây viêm phổi cộng đồng tại bệnh viện Đại học Y Dược
Tổng hợp bệnh viện Nguyễn Trãi đã nhiệt tình
Thành phố Hồ Chí Minh năm 2015. Y Học Thành Phố Hồ Chí
hỗ trợ trong quá trình thực hiện nghiên cứu. Minh, 20(2):175-179.
14. Ngô Thế Hoàng, Bùi Văn Long, Lê Thị Điệp, et al (2019). Sự đề
TÀI LIỆU THAM KHẢO
kháng kháng sinh của vi khuẩn gây viêm phổi cộng đồng tại
khoa hô hấp bệnh viện Thống Nhất. Y Học Thành Phố Hồ Chí 1.
World Health Organization (2018). The top ten causes of Minh, 23(S3):163-168. death, URL:
https://www.who.int/en/news-room/fact-
15. Phạm Hùng Vân, Nguyễn Văn Thành, Trần Văn Ngọc, et al
sheets/detail/the-top-10-causes-of-death (access on 20/07/2020).
(2018). Tác nhân vi sinh gây viêm phổi cộng đồng phải 2.
Mandel LA, Wunderink R (2018). Pneumonia. In: Jameson JL.
nhập viện- kết quả nghiên cứu REAL 2016 – 2017. Thời Sự Y
Harrison's Principles of Internal Medicine, 20t hed, pp.908-919. học, 3:51-63.
McGraw-Hill Education, New York.
16. Spellerberg B, Brandt C (2015). Streptococcus. In: James HJ, 3.
Takahashi K, Suzuki M, Anh NH, et al (2013). The incidence
Karen CC, Guido F, et al. Manual of Clinical Microbiology, V1,
and aetiology of hospitalised community-acquired pneumonia
11th ed, pp.383-402. ASM Press, Washington, DC.
among Vietnamese adults: a prospective surveillance in
17. Harris AM, Bramley AM, Jain S, et al (2017). Influence of
Central Vietnam. BMC Infectious Diseases, 13(1):296.
antibiotics on the detection of bacteria by culture-based and 4.
Torumkuney D, Van P, Thinh L, et al (2020). Results from
culture-independent diagnostic tests in patients hospitalized
the survey of antibiotic resistance (SOAR) 2016–18 in
with community-acquired pneumonia, Open Forum Infectious
Vietnam, Cambodia, Singapore and the Philippines: data
Diseases, 4(1): ofx014. doi:10.1093/ofid/ofx014. based on CLSI, EUCAST (dose-specific) and
18. Phạm Hùng Vân, nhóm nghiên cứu MIDAS (2010). Nghiên
pharmacokinetic/pharmacodynamic (PK/PD) breakpoints.
cứu đa trung tâm về tình hình đề kháng imipenem và
Journal of Antimicrobial Chemotherapy, 75(S1):i19-i42.
meropenem của trực khuẩn Gram [-] dễ mọc - Kết quả trên 16 5.
Lim WS, Van der Eerden MM, Laing R, et al (2003). Defining
bệnh viện tại Việt Nam. Y Học Thành Phố Hồ Chí Minh,
community acquired pneumonia severity on presentation to 14(S2):280-286.
hospital: an international derivation and validation study. Thorax, 58(5):377-382 6.
Bauer LA (2008). Drug dosing in special populations: renal and
Ngày nhận bài báo: 12/09/202 0
hepatic disease, dialysis, heart failure, obesity, and drug
interactions. In: Bauer LA. Applied Clinical Pharmacokinetics,
Ngày phản biện nhận xét bài báo: 27/10/202 0
2nd ed, pp.52-93, McGraw-Hill Companies, New York.
Ngày bài báo được đăng: 10/12/2020 7.
Magiorakos AP, Srinivasan A, Carey R, et al (2012). Multidrug-
resistant, extensively drug-resistant and pandrug-resistant B - Khoa học Dược 41




